Prévention, dépistage et prise en charge des cancers du côlon
|
|
|
- Matthieu Cartier
- il y a 8 ans
- Total affichages :
Transcription
1 ANAES, Paris, Gastroenterol Clin Biol, 1998, 22, Conférence de consensus Prévention, dépistage et prise en charge des cancers du côlon Texte du consensus : texte long Jeudi 29 et vendredi 30 janvier 1998, Forum Rive-Gauche, Paris avec la participation de l ANAES Société Nationale Française de Gastroentérologie Fédération Nationale des Centres de Lutte contre le Cancer et Association Pédagogique Nationale pour l Enseignement de la Thérapeutique Association des Epidémiologistes de Langue Française Association Nationale des Gastroentérologues des Hôpitaux Généraux Association Française de Chirurgie Club de Réflexion des Cabinets de Groupe en Gastroentérologie Collégium Internationale Chirurgiae Digestivae Fondation Française de Cancérologie Digestive Société Française de Cancérologie Privée Société Française de Chirurgie Digestive Société Française d Endoscopie Digestive Société Française de Pathologie Société Française du Cancer Société Nationale Française de Colo-Protologie Société Française de Radiothérapie-Oncologie Société d Imagerie Abdominale et Digestive AVANT-PROPOS Cette conférence de consensus a été organisée et s est déroulée conformément aux règles méthodologiques préconisées par l Agence Nationale d Accréditation et d Evaluation en Santé (ANAES). Les conclusions et recommandations présentées dans ce document ont été rédigées par le Jury de la Conférence, en toute indépendance. Leur teneur n engage en aucune manière la responsabilité de l ANAES. COMITÉ D ORGANISATION J. FAIVRE : Président, Gastroentérologue, CHU (Dijon) A. ADENIS : Oncologue, Centre Oscar Lambret (Lille) J.F. BRETAGNE : Gastroentérologue, CHU (Rennes) F. CARPENTIER : Méthodologie, ANAES (Paris) A. DUROCHER : Méthodologie, ANAES (Paris) I. DEBECO : Médecin généraliste (Paris) J. FOURNET : Gastroentérologue, CHU (Grenoble) M. GIGNOUX : Chirurgien digestif, CHU (Caen) Ph. GUYOT : Gastroentérologue libéral (Lyon) J.L. LEGOUX : Gastroentérologue, CH (Orléans) J. MEYER : Chirurgien digestif, CHU (Strasbourg) A. PAPAZIAN : Gastroentérologue libéral (Amiens) P. PIENKOWSKI : Gastroentérologue libéral (Montauban) F. POTET : Anatomo-pathologiste, CHU (Paris) H. SANCHO-GARNIER : Santé publique, Centre Val d Aurelle (Montpellier) J.F. SEITZ : Secrétaire, Gastroentérologue, Institut Paoli- Calmettes (Marseille) JURY J. FOURNET : Président, Gastroentérologue, CHU (Grenoble) J.P. ARNAUD : Chirurgien digestif, CHU (Angers) J.C. AUDIGIER : Gastroentérologue, CHU (Saint-Etienne) J. CASSIGNEUL : Gastroentérologue libéral (Toulouse) T. CONROY : Oncologue, CHU et Centre Alexis Vautrin (Nancy) P. DE SAINT-LOUVENT : Médecin interniste et gastroentérologue-journaliste (Paris) J. ESTEVE : Epidémiologiste, Centre International de Recherche sur le Cancer (Lyon) C. L HERMINÉ : Radiologue, CHU (Lille) P. LASSER : Chirurgien général, Institut Gustave Roussy (Villejuif) A.M. MAGNIER : Médecin généraliste (Paris) A.M. MANDARD : Anatomo-pathologiste, Centre François Baclesse (Caen) J.M. MANTZ : Réanimateur médical, CHU (Strasbourg) D. PILLON : Gastroentérologue, CH (Bourg-en-Bresse) P. ROY : Biostatisticien, CHU (Lyon) M. RUSZNIEWSKI : Psychologue, Groupe Hospitalier Pitié- Salpêtrière (Paris) E. SALLÉ : Radiothérapeute libéral (Amiens) G. SOUWEINE : Médecin généraliste (Vénissieux) EXPERTS P. ARVEUX : Santé publique, CHU (Besancon) L. BEDENNE : Gastroentérologue, CHU (Dijon) R. BENAMOUZIG : Gastroentérologue, CHU (Paris) A.M. BENHAMICHE : Epidémiologiste, Registre des Cancers Digestifs (Dijon) P. BERARD : Chirurgien digestif, CHU (Lyon) M.C. BOUTRON-RUAULT : Gastroentérologue, CHU (Paris)
2 206 CANCERS DU CÔLON Texte long J. BOYER : Gastroentérologue, CHU (Angers) J.M. CANARD : Gastroentérologue libéral (Paris) J.R. DELPERO : Chirurgien digestif, Institut Paoli-Calmettes (Marseille) M.D. DIEBOLD : Anatomo-pathologiste, CHU (Reims) E.D. DORVAL : Gastroentérologue, CHU (Tours) M. DUCREUX : Gastroentérologue, Institut Gustave Roussy (Villejuif) P. GROSCLAUDE : Epidémiologiste, Registre des Cancers du Tarn (Albi) D. JAECK : Chirurgien digestif, CHU (Strasbourg) O. KRONBORG : Chirurgien digestif, Universisty Hospital (Odense Danemark) G. LAUNOY : Epidémiologiste, Registre des Tumeurs du Calvados (Caen) R. LEFEBVRE : Gastroentérologue libéral (Auch) P.A. LEHUR : Chirurgien digestif, CHU (Nantes) J. MAUREL : Chirurgien viscéral, CHU (Caen) G. MONGES : Anatomo-pathologiste, Institut Paoli-Calmettes (Marseille) E. MONNET : Santé publique, CHU (Besançon) S. OLSCHWANG : Généticien, Fondation Jean Dausset (Paris) F. PIARD : Anatomo-pathologiste, CHU (Dijon) P. ROUGIER : Gastroentérologue, CHU (Paris) P. SCHAFFER : Santé publique, Registre des Tumeurs du Bas-Rhin (Strasbourg) E. TIRET : Chirurgien digestif, CHU (Paris) D. THOUVENIN : Juriste, Université Paris VII (Paris) GROUPE BIBLIOGRAPHIQUE C. BARRAT : Chirurgien digestif, CHU (Paris) C. HERBERT : Epidémiologiste, Registre des Tumeurs du Calvados (Caen) Ch. LOUVET : Oncologue, CHU (Paris) C. PENNA : Chirurgien digestif, CHU (Paris) B. POL : Chirurgie digestif, Institut Paoli-Calmettes (Marseille) L. SIPROUDHIS : Gastroentérologue, CHU (Rennes) M.A. TAZI : Epidémiologiste, Registre Bourguignon des Cancers Digestifs (Dijon) L organisation de cette conférence de consensus a été rendue possible par le soutien de la Ligue Nationale Française Contre le Cancer, et grâce à l aide apportée par les laboratoires : Astra-France, Beaufour-Ipsen, Fournier-Thylmer France, Glaxo Wellcome, Hoechst Houde, Jouveinal, Rhone Poulenc Rorer, Olympus, Sanofi Winthrop, Solvay Pharma, Takeda, Wyeth Lederle, Zeneca Pharma. LES QUESTIONS POSÉES 1. La prévention primaire du cancer colorectal est-elle possible? 2. Le dépistage du cancer colique est-il possible et utile? 3. Quelles sont les explorations utiles au diagnostic et à la décision thérapeutique? 4. Quels sont les standards du traitement à visée curative? 5. Que faire après exérèse à visée curative d un cancer du côlon? 6. Quel traitement proposer dans les cancers coliques localement avancés et/ou métastatiques? INTRODUCTION En France, le cancer colorectal (CCR) est le plus fréquent des cancers dans l ensemble de la population. Les données d incidence fournies par le réseau français des registres de cancers permettent d estimer à environ le nombre de nouveaux cas par an dont (65 %) sont des cancers du côlon (CC). L âge moyen lors du diagnostic est d environ 70 ans. Le nombre de décès par CCR est de l ordre de à par an. Le CCR est rare avant 50 ans (moins de 6 % des cas). L incidence augmente rapidement à partir de cet âge, plus vite chez l homme que chez la femme. Le taux d incidence du CC a augmenté régulièrement de 1970 à 1990 ; il semble actuellement se stabiliser. En revanche, le taux de décès est resté stable durant les 20 dernières années. Le pronostic s est donc amélioré ; les deux facteurs déterminants de ce progrès sont la baisse de la mortalité péri-opératoire chez les sujets âgés et, pour une part plus faible, un diagnostic plus précoce. Le taux de survie brute à 5 ans en France est estimé à 41 %, le taux de survie relative 1 à53%. L immense majorité des CCR sont des adénocarcinomes. Dans les pays occidentaux, 60 à 80 % des CCR, en particulier les localisations distales, résultent de la transformation d une lésion préexistante, le polype adénomateux, tumeur épithéliale bénigne. On distingue trois étapes évolutives de l adénome : la genèse, la croissance et la transformation maligne. Les adénomes se répartissent à peu près également entre le côlon droit 2 et le côlon gauche. En revanche, un tiers seulement des CCR sont situés dans le côlon droit. Selon les données d autopsie, un tiers de la population est porteur d un adénome à l âge de 65 ans, la prévalence étant un peu plus fréquente chez les hommes. Sur adénomes, 100 atteindront la taille de 1 cm et 25 deviendront des cancers dans un délai de 10 à 20 ans. Outre la taille, le risque de transformation dépend de la 1 Le calcul de la survie relative soustrait de la mortalité les décès non causés par le cancer du côlon. 2 En épidémiologie, le côlon droit va du caecum à l angle gauche.
3 CANCERS DU CÔLON Texte long 207 structure histologique. La présence de foyers cancéreux dans les adénomes tubuleux est de 1,3 %, de 11,6 % dans les adénomes tubulo-villeux et de 14,4 % dans les adénomes villeux. Il arrive exceptionnellement (0,3 %) que des adénomes de petite taille subissent directement une transformation cancéreuse. Après exérèse par polypectomie endoscopique, les adénomes peuvent récidiver. Le taux de récidive à 3 ans des adénomes de plus de 1 cm de diamètre se situe autour de 3 %. Il est maintenant démontré que la polypectomie endoscopique diminue la mortalité et l incidence du CCR. Dans la population, on identifie trois niveaux de risque de CCR : Le niveau moyen : On le définit comme le risque moyen de la population dans son ensemble et on le mesure par le risque net moyen 3 d être atteint d un CCR avant l âge de 74 ans. Il est estimé à 3,5 %. Le niveau élevé : Il est défini comme le risque des patients ayant des antécédents personnels d adénome ou de CCR ou celui des sujets ayant un ou plusieurs parents du premier degré atteints d un CCR ou d un adénome de plus de 1 cm. Chez ces derniers, le risque net avant 74 ans varie de 6 à 10 % selon le nombre de parents atteints et l âge minimum auquel la maladie a été découverte chez les apparentés. Les sujets atteints de maladie inflammatoire chronique de l intestin, Rectocolite Ulcéro-Hémorragique (RCUH) et maladie de Crohn, sont aussi des sujets à risque élevé en cas de pancolite. Le niveau très élevé : Il est caractérisé par le risque des sujets appartenant à une famille atteinte de cancers à transmission héréditaire autosomale dominante. Un peu moins de 1 % des CCR sont dus à la Polypose Adénomateuse Familiale (PAF). Selon les études,1à5% des CCR sont des cancers héréditaires sans polypose (HNPCC 4 ), nouvelle dénomination du syndrome de Lynch. Ainsi le cancer du côlon est un problème de santé publique par sa fréquence et sa gravité. L espoir d une prévention primaire simple et facilement applicable, les controverses à propos des stratégies de dépistage, les disparités constatées dans les pratiques diagnostiques, thérapeutiques et dans les modalités de surveillance ont justifié la tenue d une Conférence de Consensus les 30 et 31 janvier 1998 à Paris. Durant cette Conférence, le jury a répondu aux 6 questions suivantes : + La prévention primaire du cancer colorectal est-elle possible? + Le dépistage du cancer colique est-il possible et utile? 3 Le risque net 0-74 ans est le risque d être atteint d un cancer du côlon avant son 75 e anniversaire si on vit jusqu à cet âge. 4 HNPCC : Hereditary Human Non Polyposis Colorectal Cancer. + Quelles sont les explorations utiles au diagnostic et à la décision thérapeutique? + Quels sont les standards du traitement à visée curative? + Que faire après exérèse à visée curative d un cancer du côlon? + Quel traitement proposer dans les cancers coliques localement avancés et/ou métastatiques? Les deux premières questions relatives à la prévention et au dépistage concernent le CCR dans son ensemble. Les quatre dernières questions relatives au diagnostic, au pronostic, à la surveillance et au traitement concernent le côlon à l exclusion du rectum. Le cancer du rectum a fait l objet d une Conférence de Consensus, les 1 et 2 décembre 1994, dont les conclusions ont été publiées en QUESTION 1 LA PRÉVENTION PRIMAIRE DU CANCER COLORECTAL EST-ELLE POSSIBLE? Les études expérimentales chez l animal et les données épidémiologiques, en particulier l incidence variable des CCR selon les pays et les modes de vie (étude des migrants ou de groupes religieux ayant des habitudes alimentaires particulières), suggèrent que des facteurs environnementaux jouent un rôle important dans la survenue du CCR. 1) Facteurs hygiéno-diététiques Rôle des aliments Les facteurs les plus étudiés sont les aliments. Durant les 20 dernières années, de nombreuses études épidémiologiques ont été réalisées. Parmi elles, 55 études castémoins et 21 études de cohorte ont évalué, de façon plus ou moins approfondie, l influence de l alimentation sur la survenue du CCR. Certaines d entre elles ont fait l objet de trois méta-analyses. L ensemble de ces études a été revu à l occasion de cette Conférence de Consensus. Les résultats de ces études sont discordants. En particulier, l effet néfaste des viandes et des graisses n a été observé que dans une minorité d entre elles. En revanche, l effet protecteur des légumes et l effet néfaste d un apport excessif de calories sont les faits les mieux établis. Ces résultats ont aussi suggéré que les vitamines antioxydantes et les fibres alimentaires pouvaient jouer un rôle protecteur vis-à-vis du CCR. Des études d intervention ont donc été entreprises. Toutes celles ayant évalué l effet des antioxydants sont négatives sauf une de méthodologie douteuse ; celles concernant les fibres sont en cours. Rôle de l activité physique La sédentarité joue un rôle favorisant vis-à-vis des tumeurs colorectales. De nombreuses études ont mis en évidence un effet protecteur de l activité physique sur le
4 208 CANCERS DU CÔLON Texte long risque de CCR mais également, plus modestement, sur le risque d adénome. QUESTION 2 LE DÉPISTAGE DU CANCER COLIQUE EST-IL POSSIBLE ET UTILE? Compte-tenu du niveau de preuves actuelles, les recommandations ne peuvent se limiter qu à des conseils d hygiène générale : augmentation de la consommation de légumes, réduction de l apport calorique total et augmentation de l activité physique. 2) Aspirine et anti-inflammatoires non stéroïdiens non salicylés (AINSNS) Bien qu étudiée dans le cadre de la prévention primaire, l action de l aspirine et des AINSNS relève de la chimioprévention, c est-à-dire qu elle implique une prise au long cours d un médicament avec des effets secondaires éventuels. L effet protecteur de l aspirine et des AINSNS a été suggéré en étudiant des cohortes de malades atteints de polyarthrite rhumatoïde. Cet effet a été par la suite confirmé chez les animaux de laboratoire. Des études épidémiologiques ont ensuite été entreprises. Sur 9 études cas-témoins réalisées, 8 sont clairement positives ainsi que 4 études de cohortes sur 5. Une prise prolongée pendant 10 à 20 ans est nécessaire pour que l effet apparaisse ; il n est que suspensif et l effet disparaît à l arrêt du médicament. Aucune étude n était en mesure d étudier la relation effet-dose. Les doses proposées dans la prévention des maladies cardiovasculaires seraient suffisantes. Les études cliniques suggèrent que les anti-inflammatoires non stéroïdiens bloquent l initiation et la croissance des adénomes. Les résultats discordants de quelques études, en particulier de la seule étude d intervention disponible, et la nécessaire prise en compte des risques encourus par une consommation prolongée n autorisent pas l utilisation de l aspirine ou des AINSNS dans les stratégies de prévention des adénomes et des CCR. Des essais d intervention sont actuellement en cours en France et aux Etats-Unis. Dans la PAF, le sulindac, selon 13 études et 3 essais randomisés, diminue le nombre et la taille des adénomes du rectum chez les colectomisés ou non. L effet n est que suspensif. Après l arrêt du traitement, les adénomes apparaissent à nouveau en quelques mois et régressent si le traitement est repris. Mais des observations de cancer rectal apparu sous sulindac en limitent l intérêt et incitent à la prudence. Le jury estime que le niveau de preuves est actuellement insuffisant et les effets secondaires potentiels trop importants pour recommander la généralisation de la prise d aspirine comme méthode de prévention du CCR ou des AINSNS dans les adénomes sporadiques et la PAF. 1) Dépistage chez les sujets à risque moyen Conditions de réalisation d un dépistage de masse Objectif et méthode : L objectif du dépistage de masse du cancer est de réduire la mortalité pour ce cancer et/ou, en cas de dépistage de lésions précancéreuses, de réduire son incidence. C est une action de santé publique qui identifie dans la population générale asymptomatique, à l aide d un test approprié, les sujets qui sont probablement atteints de ce cancer ou d une lésion précancéreuse. Les sujets identifiés sont alors soumis, avec leur accord, à une investigation diagnostique. Conditions de validité : Pour justifier l entreprise d une telle action, le cancer doit être fréquent et grave. Il faut disposer d un test sensible et spécifique, de réalisation facile, accepté par la population, dénué de risques, et peu onéreux. Enfin, les sujets diagnostiqués doivent pouvoir bénéficier d un traitement qui améliorera leur pronostic. Difficultés potentielles : Certains sujets positifs pour le test de dépistage qui se révèleront indemnes de la maladie auront subi des investigations diagnostiques dont certaines ne sont pas dénuées de risque (faux positifs). D autres, en dépit d un test négatif, développeront la maladie avant le test suivant et n auront pas bénéficié du programme (faux négatifs). Il apparaît ainsi que le dépistage de masse n est pas nécessairement bénéfique pour les sujets qui s y soumettent. Il est donc indispensable d évaluer ces actions pour montrer qu elles réduisent effectivement la mortalité par le cancer considéré et éventuellement l incidence dans le cas de dépistage de lésions précancéreuses. L organisation du dépistage est soumise à des règles juridiques : conformité du fichier à la loi «informatique et libertés», information et consentement de la personne et définition des responsabilités du médecin et de l organisme décideur. Réalisation et évaluation : En résumé, un programme de dépistage doit être évalué en tenant compte de ses avantages et de ses inconvénients pour la population visée et pour les individus qui la composent. Les coûts sociaux et économiques, le respect de l équité et des droits et libertés individuelles doivent être pris en considération. Un dépistage de masse doit donc être organisé sur la base d un cahier des charges et son fonctionnement évalué en permanence pour s assurer qu il est conforme aux principes retenus.
5 CANCERS DU CÔLON Texte long 209 Stratégies de dépistage de masse du CCR dans la population générale Plusieurs stratégies de dépistage ont été proposées : La rectosigmoïdoscopie souple a une sensibilité élevée pour détecter les adénomes dans son champ d investigation. De ce fait, son utilisation peut réduire l incidence et la mortalité par cancer dans le segment examiné. Toutefois, ce test ne satisfait pas aux critères d acceptabilité et d innocuité d un test de dépistage. La coloscopie totale, pour les mêmes raisons, n est pas un test de dépistage de masse acceptable. Elle comporte un risque d accident de 1 pour et de mortalité de 1 pour La recherche d un saignement occulte dans les selles est la seule méthode potentiellement adéquate et la mieux évaluée. Efficacité de la recherche de saignement occulte dans les selles : Deux études contrôlées et randomisées, réalisées sur une base de population à Nottingham (Grande Bretagne) et Fünen (Danemark), chez des personnes âgées de 45 à 74 ans, ont démontré qu un programme basé sur le test Hemoccult II répété tous les deux ans peut diminuer la mortalité par CCR de 15 à 18 %, 8à10ansaprès sa mise en place. Si on se base sur les données concernant la progression des gros adénomes, la diminution de l incidence attendue grâce à leur exérèse devrait apparaître 15 à 20 ans après le début du programme. Les résultats de l étude française réalisée en Bourgogne selon un protocole semblable aux deux études précédentes devraient être prochainement disponibles et permettre de savoir si les résultats précédents sont transposables en France où la distribution des stades des CC et la survie sont plus favorables que dans les deux autres pays. Performances et conditions de réalisation du dépistage : Le test Hemoccult II a une sensibilité et une spécificité acceptables dans le cadre d un programme de dépistage réalisé dans des bonnes conditions : il permet de dépister environ 50 % des cancers et 20 % des adénomes de plus de 1 cm. Dans ces études, la proportion de tests positifs au cours d une campagne se situe entre 1 et 2 %. Avec ces valeurs du taux de positivité, on découvre un cancer chez 10 % des personnes qui ont un test positif et un adénome de plus de 1 cm chez 20 à 30 % d entre elles, donc une lésion potentiellement maligne chez 30 à 40 % des positifs (valeur prédictive positive). Si le taux de positivité dépasse 3 %, la valeur prédictive positive s effondre et le test devient inacceptable car la proportion de sujets soumis à des endoscopies qui se révèleront normales devient trop importante. Pour obtenir des valeurs acceptables de ces paramètres et des résultats fiables, le test Hemoccult II doit être réalisé dans des conditions précises ; sa lecture doit être centralisée et effectuée par des équipes entraînées. Par ailleurs, pour obtenir une diminution de la mortalité significative à l échelle de la population, il est nécessaire que la participation de la population concernée soit d au moins 50 % et se maintienne pendant toute la durée du programme. En Bourgogne, où le test a été proposé à 5 reprises, l étude a montré que la collaboration active des médecins généralistes et des médecins du travail était indispensable pour que le dépistage de masse soit efficace. Cette collaboration, associée à l envoi postal systématique du test, a permis d obtenir un taux de participation variant entre 53 et 58 %. En revanche, dans les autres expériences françaises qui n impliquaient pas ces médecins, le taux de participation était de 20 % et le taux de positivité de l Hemoccult II de 4 %. Le dépistage du CCR est possible par la recherche de saignement occulte dans les selles dans le cadre de campagnes de dépistage de masse soumises à des conditions strictes de réalisation. Son efficacité pour les sujets à risque moyen ne pourra être définitivement affirmée en France qu après l examen des résultats de l étude bourguignonne et après la démonstration de sa faisabilité par des études pilotes. Il est conseillé de les réaliser rapidement dans des départements aptes à respecter un cahier des charges précis, de préférence là où existe un registre du cancer. Le dépistage du CC par la recherche du sang occulte dans les selles ne saurait être proposé à titre individuel par un médecin à son patient en dehors du cadre de campagnes de dépistage organisées. La demande individuelle formulée par un patient doit être appréciée dans le cadre de la relation médecinmalade, en fonction des facteurs de risque. Elle ne relève en aucun cas du dépistage. 2) Surveillance des sujets à risque très élevé ou élevé Risque très élevé Les sujets de ce groupe appartiennent à une famille atteinte de maladies de transmission héréditaire autosomale dominante à forte pénétrance et expressivité variable. Deux maladies associées au CCR ont été identifiées. La polypose adénomateuse familiale (PAF) : elle est responsable de moins de 1 % des CCR. Les possibilités actuelles de l analyse moléculaire permettent de rechercher la mutation constitutionnelle délétère (gène APC sur le bras long du chromosome 5). Lorsque la mutation délétère est caractérisée chez le sujet index, tous les membres de la famille qui ne présentent pas cette mutation peuvent être rassurés et dispensés de la surveillance endoscopique. Les CCR héréditaires sans polypose (HNPCC) : ils représentent 1à5% desccr. Ils sont définis au plan clinique par la réunion des trois critères stricts d Amsterdam :
6 210 CANCERS DU CÔLON Texte long 1. Trois sujets sont atteints de CCR dont l un est uni aux deux autres par un lien de parenté au premier degré 2. Deux générations successives sont concernées 3. Chez un des malades, le diagnostic d un CCR a été porté avant l âge de 50 ans. Pour les sujets atteints de HNPCC, les risques cumulés de CCR et de cancer de l endomètre sont respectivement de 90 % et de 40 %. On distingue parmi eux le syndrome de Lynch I, où la prédisposition ne concerne que le CCR, et le syndrome de Lynch II (Cancer Family Syndrome), où la variété des expressions phénotypiques est plus large : on observe un risque élevé de cancers de l endomètre et de l ovaire et d autres cancers digestifs (estomac, intestin grêle, voies biliaires) et des voies excrétrices urinaires. Une mutation constitutionnelle délétère d un des gènes impliqués dans la réparation des mésappariements de l ADN peut être identifié dans 50 à 70 % des HNPCC remplissant les critères d Amsterdam. Dans la famille de ces malades, la stratégie de dépistage peut s appuyer sur le diagnostic génétique qui permet de restreindre la surveillance médicale aux seuls porteurs de la mutation délétère. Dans les autres familles, celles où la mutation n a pu être identifiée, la surveillance s exerce comme si les sujets étaient porteurs de la mutation. Il en est de même en cas de refus du diagnostic génétique ou lorsque le résultat de celui-ci est en attente. Lorsque les critères d Amsterdam sont incomplets (notamment lors de la survenue d un cancer chez un patient de moins de 50 ans ou en cas de réunion des critères d Amsterdam 1 et 2), la présence du phénotype RER + dans la tumeur (cancer ou adénome) invite à rechercher la mutation constitutionnelle. Elles sont fondées essentiellement sur des consensus d experts et de rares études contrôlées. 1. On doit proposer à ces sujets une consultation de génétique oncologique 2. Dans la PAF et le HNPCC, l analyse moléculaire de la mutation constitutionnelle délétère peut être recherchée chez le sujet index avec son consentement ; de même chez les apparentés informés d un résultat positif par le sujet index. 3. Les sujets ayant bénéficié d un test génétique et non porteurs de la mutation familiale doivent être suivis comme la population générale. 4. La mise en place de laboratoires de biologie moléculaire chargés de rechercher les mutations en routine est souhaitable. Les prélèvements histologiques doivent être fixés dans du formol. 5. Dans la PAF, la détection se fait par la rectosigmoïdoscopie souple annuelle à partir de la puberté jusqu à l âge de 40 ans où l expressivité de la maladie est voisine de Dans le HNPCC, remplissant les critères d Amsterdam, les recommandations internationales actuelles de surveillance sont les suivantes : + Coloscopie totale tous les 2 ans dès l âge de 25 ans ou 5 ans avant l âge au moment du diagnostic du cas le plus précoce dans la famille. + Examen gynécologique annuel après l âge de 30 ans avec échographie endo-vaginale complétée d un frottis aspiratif. La surveillance des autres cancers digestifs ou des voies urinaires ne fait pas l objet de consensus clair du fait de leur moindre fréquence. Risque élevé Cas familiaux sporadiques On estime que 15 à 20 % de patients atteints de CCR ont eu un parent atteint de ce cancer. Selon les données de nombreuses études cas-témoins ou de cohortes, un seul cas de CCR histologiquement prouvé chez un parent au 1er degré (parent, fratrie, enfant) multiplie le risque personnel par un facteur 2 en moyenne : le risque net de CCR entre 0-74 ans atteint 6,4 %. Il convient cependant de moduler ce résultat par deux facteurs : l âge des parents : si le parent est âgé de moins de 45 ans au diagnostic, le risque relatif par rapport à la population sans apparenté atteint est multiplié par 4, alors qu il est voisin de celui de la population générale si ce parent avait plus de 60 ans ; le nombre de parents atteints : si deux parents du premier degré ont été atteints d un CCR quel que soit leur âge au diagnostic, le risque relatif est également de 4. Chez ces sujets, le risque cumulé de présenter un CCR avant 74 ans est de 10 % environ. Deux études suggèrent que les sujets ayant un parent du 1ER degré atteint d adénome de taille supérieure à 1 cm ou d adénome diagnostiqué avant l âge de 60 ans ont un risque relatif de CCR multiplié par Il est conseillé une coloscopie de dépistage chez tout apparenté au premier degré d un malade atteint de CCR avant 60 ans, ou si deux parents au premier degré sont atteints d un CCR quel que soit l âge du diagnostic. La coloscopie est faite à partir de 45 ans ou 5 ans avant l âge du diagnostic du cas index. Après une coloscopie normale, une surveillance tous les 5 ans est suffisante. En cas de CCR après 60 ans chez le sujet index, il est difficile de conseiller chez les apparentés au premier degré une stratégie dans l état actuel des connaissances. 2. Le risque théorique, lorsque les apparentés ont des adénomes même si leur taille est supérieure à 1 cm, n atteint pas un niveau suffisant de preuve pour que le jury puisse faire une recommandation sur la stratégie de dépistage à utiliser. Sujets à risque élevé du fait d antécédents personnels Antécédents personnels d adénome ou de CCR. Dans le cas d antécédents de CCR ou d adénome unique supérieur à 1 cm, d adénomes avec contingent villeux, une coloscopie est effectuée à 3 ans, et si elle est normale, 5 ans après.
7 CANCERS DU CÔLON Texte long 211 Antécédents personnels de maladies inflammatoires de l intestin (RCUH et maladie de Crohn). Le risque de CCR est augmenté en cas de pancolite (multiplié par 20) et très faiblement dans les lésions limitées au côlon gauche. Les principales études rétrospectives et/ou de cohortes révèlent une augmentation progressive du risque cumulé à partir de 15 à 20 ans d évolution. En cas de pancolite, une coloscopie est conseillée tous les 2 ans après quinze à vingt ans d évolution de la maladie. Autres sujets à risque. Le risque n est pas suffisamment augmenté chez les sujets cholécystectomisés ou atteints d une lithiase biliaire pour considérer cette population comme à risque élevé. Il en est de même des patientes atteintes d un cancer mammaire ou gynécologique. QUESTION 3 QUELLES SONT LES EXPLORATIONS UTILES AU DIAGNOSTIC ET À LA DÉCISION THÉRAPEUTIQUE? Environ deux tiers des cancers se situent sur le côlon gauche, un tiers sur le côlon droit ; les cancers du côlon droit augmentent de fréquence. En population générale (données du réseau français des registres du cancer), le diagnostic est fait à partir de symptômes dans près de 71 % des cas, en urgence dans 15 à 18 % des cas. Environ 7 % des cancers sont de découverte fortuite. 1) La coloscopie La coloscopie est l examen diagnostique le plus pratiqué. Elle permet : + la visualisation de la tumeur et la confirmation histologique du cancer par les biopsies, + le diagnostic des lésions associées : cancer synchrone dans 3 à 5% des cas, adénomes dans 20 à 30 % des cas, + le traitement par exérèse endoscopique des adénomes. Dans toutes les études disponibles, sa sensibilité surtout et sa spécificité sont supérieures à celles du lavement baryté en double contraste. La sensibilité pour le diagnostic de cancer dépasse 95 %. Cette sensibilité est plus faible pour les adénomes de petite taille ( 1cm) et tout particulièrement pour les adénomes plans dont la prévalence en France est inconnue. Avant 80 ans, la coloscopie est réalisée dans 80 % des cas. Elle n est complète que dans un peu plus de 50 % des cas lors du diagnostic du CC en raison d une sténose infranchissable ou d une préparation insuffisante en amont de la lésion. La coloscopie per-opératoire est rarement utilisée. Son intérêt paraît limité aux petites tumeurs de repérage opératoire difficile. La coloscopie est contre-indiquée dans les syndromes occlusifs aigus. 2) Le lavement opaque Cet examen est encore très pratiqué : près de la moitié des cas en 1990, encore un tiers des cas en En cas de sténose tumorale infranchissable, la réalisation d un lavement opaque est laissée à l appréciation du chirurgien, en sachant que les difficultés de préparation peuvent rendre l examen faussement rassurant. Cependant, lorsque la coloscopie est contre-indiquée, de réalisation difficile ou incomplète (sujets âgés, patients avec pathologies multiples), le lavement opaque garde toute sa place. Enfin il est largement demandé dans les occlusions aiguës pour préciser le siège de la lésion. La coloscopie est l examen de référence. Il est indispensable d obtenir en pré ou post-opératoire (en ce cas dans les 3 à 6mois suivant l intervention), une exploration colique complète, avec diagnostic et traitement par exérèse endoscopique des adénomes existants. L opacification radiologique doit se limiter aux occlusions aiguës ou en complément d une coloscopie incomplète dont l échec est d origine technique. Il n est pas souhaitable de pérenniser une pratique où les deux explorations sont encore faites dans plus d un quart des cas. 3) Bilan préthérapeutique + L étape clinique : les antécédents personnels et familiaux de CCR, d adénomes et d autres cancers sont recherchés. L examen physique incluant le toucher rectal recherche les sites métastatiques. + Les examens biologiques : les phosphatases alcalines, les gamma-gt et le dosage de l antigène carcinoembryonnaire (ACE) ont une très faible valeur diagnostique. La valeur de l ACE est controversée et il n existe aucune preuve qu il puisse modifier l attitude thérapeutique. + L échographie abdominale est l examen le plus pratiqué. Cette exploration peu performante pour le diagnostic d extension loco-régionale est surtout utilisée pour la recherche de métastases hépatiques (MH). Dans de bonnes conditions, sa sensibilité peut atteindre % pour des lésions hépatiques de diamètre supérieur à 15 mm. Cette sensibilité s effondre pour des lésions inférieures à 10 mm. L échographie peut également diagnostiquer des métastases péritonéales et ovariennes ou des métastases ganglionnaires rétropéritonéales. + La tomodensitométrie (TDM) abdominale : ses performances restent encore insuffisantes pour apprécier l extension intra-abdominale. La fiabilité diagnostique pour la détection de métastases a été améliorée par les progrès techniques (TDM avec mode d acquisition hélicoïdale et injection intra-veineuse de produit de contraste). Ces progrès récents pour la détection et la
8 212 CANCERS DU CÔLON Texte long caractérisation des lésions ne permettent cependant pas d en faire un examen de première intention. + L imagerie par résonance magnétique (IRM) n est réalisée dans cette indication que dans certains centres. Ses performances se sont améliorées dans le diagnostic des MH. Il n existe pas de preuve suffisante pour affirmer sa supériorité sur la TDM. + La radiographie pulmonaire est très souvent réalisée. Les métastases pulmonaires isolées sont rares lors du diagnostic du CC. Dans ces conditions, la TDM thoracique ne trouve aucune indication en première intention. Le bilan pré-thérapeutique standard à effectuer en l absence de signe clinique évocateur de métastases à distance est limité à : + la recherche d antécédents familiaux et l examen clinique, + l échographie abdominale, + la radiographie pulmonaire. QUESTION 4 QUELS SONT LES STANDARDS DU TRAITEMENT À VISÉE CURATIVE? Traitement chirurgical Le traitement à visée curative consiste en l exérèse complète des lésions. Selon les registres français du cancer, le taux de résection du CC a régulièrement augmenté en France jusqu en 1990 où il se stabilise ; cette année-là des CC ont bénéficié d une exérèse chirurgicale dans 87 % des cas, dont 70 % à visée curative ou endoscopique (dans 4 % des cas). Un nombre important de patients est opéré à un stade précoce en France : 20 % des patients ont bénéficié d une exérèse à visée curative au stade I UICC (Dukes A) en Le taux de cancers limités à la paroi (stades I et II ou Dukes A et B) s est cependant stabilisé autour de 50 % ; le taux de stades III UICC (Dukes C) et des stades IV se situent l un et l autre actuellement aux environs de 25 %. 1) Le traitement chirurgical électif Les règles carcinologiques ne sont pas toujours consensuelles en pratique. La préparation colique : le risque principal de la chirurgie colique est l infection bactérienne. Le meilleur mode de préparation actuel en cas de tumeur non sténosante est le lavage colique par ingestion d une solution isotonique associée à un régime sans résidu. Le contrôle bactérien est assuré par une injection intraveineuse d un antibiotique à large spectre avant l incision ; une antibiothérapie post-opératoire prophylactique est inutile. Le choix de la voie d abord (le plus souvent médiane) dépend des habitudes du chirurgien ; elle doit permettre une exploration complète de la cavité abdominale (foie, pelvis). Tout nodule suspect est biopsié. L échographie per-opératoire est un examen d une grande sensibilité, mais son utilisation n est pas systématique. Le traitement chirurgical des CC non compliqués est l exérèse de la tumeur primitive avec des marges de côlon sain (minimum 5 cm). Le problème de la marge de résection de part et d autre de la tumeur colique est beaucoup moins important que pour le cancer du rectum. Dans la mesure où une résection colique n entraîne pas de séquelle fonctionnelle importante, la marge de résection doit toujours être large. La ligature des vaisseaux à l origine autorise une exérèse large du mésocôlon et des ganglions lymphatiques de drainage. Pour les cancers du côlon droit et du transverse, les pédicules vasculaires sont liés à leur origine au niveau des vaisseaux mésentériques supérieurs ; pour les cancers du côlon gauche, on peut lier l artère mésentérique inférieure à son origine ou au-dessous de l artère colique supérieure gauche. La ligature première des vaisseaux, l exclusion endoluminale et la préparation des berges anastomotiques avec une solution «tumoricide», proposées par certains auteurs pour diminuer la dissémination néoplasique peropératoire n ont jamais fait la preuve de leur efficacité ou n ont jamais été évaluées. L importance de l exérèse colique est conditionnée par la topographie de la tumeur. Les cancers du côlon droit et de la partie droite du transverse relèvent d une hémicolectomie droite ; les cancers du côlon transverse d une résection transverse et les cancers du côlon gauche sont traités indifféremment par hémicolectomie gauche vraie ou colectomie segmentaire. l anastomose colique peut être réalisée indifféremment de façon manuelle ou mécanique. L ovariectomie bilatérale prophylactique n a pas fait la preuve de son efficacité, mais peut être proposée aux femmes ménopausées. La chirurgie colique sous coelioscopie a fait la preuve de sa faisabilité, mais le risque de survenue de greffes néoplasiques péritonéales au niveau des points de pénétration des trocarts, rapporté dans la littérature, n autorise pas à proposer cette technique dans les exérèses à visée curative, en dehors d études contrôlées randomisées. Dans le but d améliorer la qualité des soins, la transmission de l information et l exploitation des données, le jury conseille une rédaction du compte-rendu opératoire reprenant les items proposés par l expert (Annexe I). 2) Chirurgie en situation d urgence Plusieurs éléments interviennent dans la décision : état général des patients, pronostic carcinologique, expérience du chirurgien en chirurgie colorectale. Une intervention différée de quelques heures peut être préférable à une
9 CANCERS DU CÔLON Texte long 213 intervention en urgence lorsque les conditions optimales (équipe, préparation) ne sont pas réunies. Occlusion : elle complique 10 à 15 % des CC. Le diagnostic clinique est confirmé par un lavement opaque aux produits hydrosolubles qui localise la tumeur sur le cadre colique. Les problèmes thérapeutiques ne se posent réellement que pour les cancers siégeant en aval de l angle gauche, les cancers siégeant en amont pouvant dans la majorité des cas être traités par une hémicolectomie droite élargie au besoin vers la gauche. Pour les cancers du côlon gauche, la stratégie chirurgicale oppose : + les méthodes en plusieurs temps : colostomie première avec exérèse secondaire dans les 8 à 15 jours suivants, permettant une préparation et un bilan d extension plus satisfaisants, ou une résection sans anastomose (type intervention de Hartmann) avec rétablissement secondaire de la continuité 3 à 4 mois plus tard. + les méthodes en un temps : colectomie subtotale ou totale avec rétablissement immédiat de la continuité, ou colectomie segmentaire associée à un lavage colique per-opératoire. Les différentes études randomisées comparant ces méthodes ont montré une supériorité de la colostomie première pour les interventions en plusieurs temps, et de la résection colique avec lavage per-opératoire pour les interventions en un temps. La colostomie première par voie élective est la méthode de référence. Elle est réalisable chez tous les patients et doit garder une place de choix dans le traitement des CC gauches en occlusion. La stratégie en 2 temps doit être préférée chaque fois que possible à celle en 3 temps. La place de l intervention de Hartmann paraît réduite, et le rétablissement de la continuité lorsqu il est possible est source d une morbidité non négligeable. Les interventions en un temps requièrent une bonne expérience de la chirurgie colorectale. La colectomie segmentaire avec lavage colique per-opératoire doit être préférée sur le plan fonctionnel à la colectomie totale, en particulier chez des patients ayant une fonction anale déficiente ou lorsque l anastomose doit porter sur le moyen rectum. La colectomie totale est indiquée en cas de lésions coliques ischémiques pré-perforatives ou en cas de cancers synchrones. Ces techniques sont d autant plus intéressantes que la survie prévisible paraît courte du fait de l extension tumorale. Perforation : l existence d une péritonite (1 à 8 % des cas) est responsable d une mortalité très élevée. Les indications semblent assez consensuelles dans cette éventualité. En cas de perforation in situ : la résection est effectuée sans rétablissement de la continuité digestive du fait de l absence de préparation ou de l existence d une péritonite. En cas de perforation diastatique : le traitement de choix est la résection de la tumeur, sans rétablissement de la continuité. Le traitement de la perforation dépend de l aspect du côlon sur lequel elle survient : + extériorisation en stomie si le côlon droit n est pas ischémique, + résection avec colectomie totale ou subtotale en cas d ischémie. ANNEXE I ÉLÉMENTS DU COMPTE-RENDU OPÉRATOIRE 1. Résumé des antécédents du patient, de l histoire de la maladie, des examens pré-opératoires 2. Type de l incision opératoire 3. Découvertes opératoires : Tumeur primitive : topographie taille fixité envahissement des organes adjacents Métastases à distance : foie péritoine adénopathies ovaires Tumeur synchrone Résultats d examens para-cliniques per-opératoires : échographie coloscopie examens histologiques cytologie péritonéale 4. Technique opératoire : Ligature vasculaire Type de curage ganglionnaire Exérèse d éventuels organes adhérents en monobloc (ou non) Existence d une effraction tumorale Exérèse complète, incomplète Tissu tumoral résiduel - pose de clips Niveau et type d anastomose En l absence de rétablissement de la continuité, préciser les raisons et la topographie de la stomie Thérapeutique adjuvante lavage péritonéal cathéter portal cathéter péritonéal Emplacement des drains abdominaux Description de la pièce opératoire Les facteurs du pronostic utiles à la décision thérapeutique Les facteurs pronostiques abordés dans cette section ne concernent que les patients sans dissémination métastatique. 1) Les facteurs histo-pronostiques Les facteurs histo-pronostiques déterminants sont : le niveau d invasion de la tumeur dans la paroi, l extension ganglionnaire et le caractère complet ou non de l exérèse chirurgicale. L extension ganglionnaire constitue un élément clé dans la décision thérapeutique depuis la démonstration de l efficacité de la chimiothérapie adjuvante. Il est essentiel de répondre avec le plus haut degré de certitude à la présence ou l absence de ganglions envahis. Cette probabilité est conditionnée par le nombre
10 214 CANCERS DU CÔLON Texte long de ganglions prélevés et examinés. Une insuffisance dans cette démarche peut pénaliser le patient dans la mise en œuvre d un traitement efficace. Le nombre minimum de ganglions à examiner varie de 8 à 12 selon les auteurs. Il convient de signaler une forte dissociation entre cette exigence théorique et la pratique : en statistique de population, dans plus de 50 % des cas, le compte-rendu anatomopathologique mentionne un nombre inférieur à 8 ganglions lymphatiques avec des disparités importantes selon les départements. Le nombre de ganglions envahis a une valeur pronostique ; le pronostic est plus péjoratif si leur nombre dépasse 3. La classification TNM 1997 tient compte de ce facteur (N1, N2). La classification TNM (Annexe II) décrit mieux que les autres classifications le degré d envahissement de la tumeur et des ganglions régionaux ; elle est la seule à faire l objet d un consensus international bien qu elle soit très irrégulièrement utilisée. La classification d Astler et Coller établit une distinction inutile entre stades A et B1 qui ajoute à la confusion. La classification de Dukes reste un outil pronostique puissant, en rendant compte de la présence de métastases ganglionnaires, mais est trop imprécise sur les niveaux d invasion pariétale. La survie relative à 5 ans après exérèse complète du CC est la suivante (données du Registre de la Côted Or) : stade I (Dukes A) : 84 %, stade II (Dukes B) : 68 %, stade III (Dukes C) : 41 %. Les autres facteurs histo-pronostiques : le type histologique du cancer et la différenciation tumorale n ont pas de valeur pronostique indépendante. L invasion des veines extra-murales est un facteur prédictif de MH mais n est pas un facteur pronostique indépendant en analyse multivariée. 2) L évaluation de la Maladie Résiduelle (R) Elle relève d une synthèse entre les compte-rendus opératoire et histologique : absence de cancer résiduel (R0), résidu microscopique (R1), résidu macroscopique (R2), résidu non précisé (Rx). 3) Les anomalies génétiques Contenu en ADN des tumeurs, pertes alléliques, mutations des gènes suppresseurs de tumeur «DCC» ou TP53, de Ki-ras, instabilité des locus microsatellites, délétions des gènes Nm23A... sont de nouveaux outils de biologie moléculaire. Des analyses multivariées de puissance suffisante sont encore nécessaires afin de préciser si le rôle pronostique de ces facteurs est indépendant. 1. L étude anatomopathologique de la pièce d exérèse est capitale pour l évaluation du pronostic et la décision thérapeutique. Les éléments figurant dans la conclusion de l examen anatomopathologique (Annexe III) doivent préciser l état des limites d exérèse chirurgicale, le type histologique du cancer, son niveau d invasion pariétale et le nombre de ganglions métastatiques selon la classification TNM. 2. L analyse de tous les ganglions lymphatiques présents sur la pièce est indispensable ; leur nombre ne devrait pas être inférieur à 8. En cas de problème d identification de ceux-ci, des méthodes particulières de fixation peuvent être mises en œuvre. 3. Les études de biologie moléculaire sont à encourager. Afin de les rendre possibles, un prélèvement de tumeur pour congélation est souhaitable, ainsi que l utilisation de fixateurs tels que le formol ou la fixation d un fragment tumoral en éthanol. ANNEXE II Classification TNM 1997 Tumeur primitive (T) Tis Carcinome in situ : tumeur intra-épithéliale ou envahissant la lamina propria (intra-muqueuse) sans extension à la sous-muqueuse à travers la muscularis mucosae T1 La tumeur envahit la sous-muqueuse sans la dépasser T2 La tumeur envahit la musculeuse sans la dépasser T3 La tumeur envahit à travers la musculeuse la sous-séreuse sans atteinte du revêtement mésothélial et le tissu péricolique non péritonéalisé ou le tissu périrectal T4 La tumeur perfore le péritoine viscéral et/ou envahit les organes de voisinage Ganglions régionaux (N) N0 Absence de métastase ganglionnaire régionale N1 Métastase dans 1à3ganglions lymphatiques régionaux N2 Métastase dans 4 ou plus ganglions lymphatiques régionaux Nx Statut ganglionnaire non évaluable Métastases (M) M0 Pas de métastases M1 Présence de métastases (l atteinte des ganglions iliaques externes ou iliaques communs est considérée comme M1) Mx Statut métastatique inconnu Equivalence entre les classifications TNM Dukes STADE 0 Tis N0 M0 A STADE I T1 N0 M0 A T2 N0 M0 A STADE II T3 N0 M0 B T4 N0 M0 B STADE III T1-T2 N1-2 M0 C T3 T4 N1-2 M0 C TNM Dukes N1-2 M0 C STADE IV Tous T Tous N M1 D
11 CANCERS DU CÔLON Texte long 215 ANNEXE III EXAMEN ANATOMOPATHOLOGIQUE D UN CANCER DU CÔLON TYPE D INTERVENTION : EXAMEN MACROSCOPIQUE (le pathologiste précise si les dimensions sont données sur pièce fraîche ou fixée) Localisation tumorale Longueur de la pièce de résection Taille de la tumeur (longueur, largeur, épaisseur) % d envahissement de la circonférence Mesures des marges longitudinales, proximales, distales ou distance de la tumeur à la limite d exérèse la plus proche pour le côlon droit, distance de la tumeur à la valvule de Bauhin Aspect macroscopique de la tumeur Identification du nombre des ganglions lymphatiques prélevés selon leur siège Autres constatations : perforation, polypose, diverticule... EXAMEN HISTOLOGIQUE Type histologique de la tumeur (selon la classification OMS) Envahissement pariétal, intra-muqueux (ptis), sousmuqueux (pt1), musculeuse (pt2), sous-séreuse (pt3), séreuse ou organes de voisinage (pt4) Examen des limites d exérèse chirurgicale proximale, distale, marge circonférentielle (distance de la tumeur à la séreuse) Extension ganglionnaire nombre de ganglions lymphatiques prélevés, nombre de ganglions lymphatiques métastatiques : absence de métastase (pn0). 1à3ganglions métastatiques (pn1). 4 ganglions ou plus métastatiques (pn2). siège et nature des embols vasculaires éventuels CONCLUSION Siège du cancer Type histologique Niveau d invasion pariétal (pt) Nombre de ganglions lymphatiques prélevés et nombre de ganglions métastatiques (pn) Etat des limites d exérèse Autres constatations éventuelles... Les traitements adjuvants a) Chimiothérapie adjuvante systémique Conceptuellement, elle est effectuée après chirurgie à visée curative. Son objectif est de réduire les récidives et surtout la mortalité par éradication de micrométastases. Ces objectifs doivent être expliqués au patient, celui-ci étant également informé des effets secondaires potentiels. Les études récentes ont porté sur les stades II et III UICC. Le 5 Fluorouracile (5FU) est le produit de référence. Dans l ensemble, sa toxicité est faible. Toutefois son utilisation doit être très prudente chez les patients coronariens. + Au stade III : l association 5FU-Lévamisole, sur une durée de 1 an, a été recommandée aux Etats-Unis en 1990, puis supplantée par les associations de 5FU et d acide folinique (FUFOL) pendant 6 mois (schémas mensuels). Tous les essais contrôlés sont concordants : par rapport à la chirurgie seule, ils concluent à une augmentation de la survie globale de 10 à 15 % à 5 ans. L association FUFOL pendant 6 mois est au moins aussi efficace que l association 5 FU-Lévamisole pendant un an. Malgré ce niveau de preuve, ce traitement n a été prescrit que dans 40 % des cas en Au stade II : peu de travaux ont étudié avec une puissance suffisante les patients à ce stade. Une récente méta-analyse, rassemblant des données de plus de 1000 patients, ne montre qu une amélioration non significative de survie de 2 % à 5 ans dans le groupe recevant la chimiothérapie. Le rapport bénéfice-risque n est pas favorable. Malgré l absence de preuve, ce traitement a été prescrit dans 20 % des cas en Après résection de métastases hépatiques à visée curative : aucune étude randomisée n est actuellement disponible dans cette indication. b) Chimiothérapie loco-régionale Elle est réalisée en post-opératoire immédiat par administration intra-péritonéale ou intra-portale. Lorsqu elle est réalisée seule, elle n entraîne qu une faible augmentation de la survie. c) Autres traitements adjuvants Un essai prometteur d immunothérapie par anticorps monoclonaux a été publié. Une confirmation par une étude prospective randomisée est nécessaire avant que ce traitement ne soit applicable en routine. 1 Une chimiothérapie adjuvante de 6 mois par FUFOL doit être réalisée au stade III UICC (Dukes C) chaque fois qu il n y a pas de contre-indication. Elle doit débuter dès que l état du patient le permet, en tout cas avant le 35 e jour post-opératoire. 2) Il n y a pas d indication à prescrire ce traitement dans le stade II UICC (Dukes B) hors essai thérapeutique. 3) La tolérance de la chimiothérapie doit faire l objet d un compte-rendu. Le schéma d administration, les doses administrées et les dates de traitement doivent être mentionnés dans le dossier médical. 4) La participation aux essais thérapeutiques est vivement recommandée. QUESTION 5 QUE FAIRE APRÈS EXÉRÈSE À VISÉE CURATIVE D UN CANCER DU CÔLON? Cette question concerne l adénome transformé et le CC réséqué à titre curatif. 1) Exérèse d un adénome transformé On entend par adénome transformé (6 % des CCR) tout adénome contenant un foyer localisé ou étendu d adénocarcinome quel que soit le niveau d infiltration. Si celui-ci ne dépasse pas la musculaire muqueuse, il s agit d un carcinome intra-muqueux. Au delà de la musculaire muqueuse, il s agit d un adénocarcinome invasif. Cette
12 216 CANCERS DU CÔLON Texte long classification ne peut être établie qu après examen complet de la tumeur. Le risque d extension ganglionnaire ou métastatique n existe pas pour les carcinomes intra-muqueux. L exérèse endoscopique obéit à des règles strictes. Les gros polypes sessiles doivent être opérés ; leur exérèse par fragmentation est déconseillée. L exérèse endoscopique s adresse aux adénomes pédiculés dont l ablation totale est possible et aux polypes sessiles dont la base d implantation permet l ablation en un temps. Dans ce dernier cas, on peut s aider d une mucosectomie. Le pédicule ou la base de l adénome est repéré par une aiguille ou un marquage à l encre de Chine dans la mesure du possible par l endoscopiste. L examen anatomopathologique doit être effectué sur des coupes sagittales à partir de l axe médian passant par le pédicule et intéressant obligatoirement la base d implantation. La polypectomie endoscopique est le traitement adéquat et suffisant de l adénome transformé s il est intra-muqueux et si l exérèse est complète. La polypectomie endoscopique est suffisante en cas d adénocarcinome invasif si tous les critères suivants sont réunis : + exérèse et examen anatomopathologique complets, + cancer bien ou moyennement différencié grade I ou II, + absence d embols lymphatiques caractéristiques, + marges de sécurité supérieures à 1 mm. Si un seul de ces facteurs manque, et en cas d adénome plan, il faut réaliser une colectomie segmentaire respectant les règles carcinologiques décrites plus haut. La chirurgie pourra être guidée par des clips posés lors de la coloscopie. Le risque opératoire doit être confronté au risque évolutif de l adénome transformé. En cas de polypectomie endoscopique, une coloscopie de contrôle est recommandée à 3 ans dans tous les cas, et à 3 mois pour vérifier la valeur de l exérèse en cas de carcinome invasif. 2) Surveillance après traitement à visée curative d un cancer du côlon Après exérèse à visée curative, le taux cumulé de reprise évolutive à 5 ans est de 33 % dans le registre de la Côte-d Or ( ). Ce taux varie selon le stade initial : stade I : 12 % (moins de 10 % de métastases, 6 % de récidives locorégionales), stade II : 29 % (environ 20 % de métastases, 10 % de récidives locorégionales), stade III : 56 % (environ 50 % de métastases, 25 % de récidives locorégionales). Métastases et récidives locorégionales sont associées dans plus de 2/3 des cas. 75 % à 80 % des récidives apparaissent dans les 2 ans et 90 % dans les 3 ans. Elles sont d autant plus précoces que le stade initial est avancé. La surveillance après traitement d un CC a pour objectif d augmenter la survie par la recherche d adénomes et de CCR métachrones, par la découverte de récidives à un stade le plus précoce possible permettant une deuxième résection à visée curative. Moyens + La surveillance clinique garde une place majeure : 20 à 50 % des récidives sont suspectées par l interrogatoire ou l examen clinique. Celui-ci doit comprendre un toucher rectal. On sensibilisera le patient aux symptômes les plus fréquents pouvant faire évoquer une récidive. + L antigène carcino-embryonnaire a une sensibilité variable selon les séries. Il est surtout élevé en cas de MH (75 à 85 %). Pour la valeur seuil de 5 ng/ml, le taux de faux positifs est de 16 %. L élévation de l ACE précède l apparition de signes cliniques de récidive de 4à8mois, mais le bénéfice en terme de survie attribuable à la surveillance régulière du taux de l ACE est faible, évalué entre 0,3 % et 2 %. En l absence d étude randomisée démontrant son efficacité, son utilisation n est pas recommandée et reste optionnelle en attendant les résultats des essais thérapeutiques. + Les autres examens biologiques, quels qu ils soient, n ont pas d intérêt et ne doivent pas être prescrits. + Compte-tenu de la fréquence des MH isolées et des possibilités de leur résection à visée curative, la surveillance par échographie abdominale est recommandée. La TDM et L IRM sont des examens de seconde intention. La radiographie pulmonaire reste l examen de référence pour la recherche de métastases pulmonaires. + Le bénéfice de la coloscopie n est pas établi pour détecter des récidives locorégionales ; leur prévalence isolée est faible (1-9 %). Elles sont le plus souvent extrinsèques plutôt qu endoluminales. Elles apparaissent tardivement dans la lumière colique et sont rarement diagnostiquées à un stade asymptomatique. Le taux moyen de récidives intraluminales est de 2,6 %. Aucune étude randomisée ne suggère un bénéfice de cette surveillance. Dans l état actuel des connaissances, il n apparaît pas nécessaire d instituer un suivi particulier destiné à rechercher une récidive locale d un CC. Le rôle de la coloscopie apparaît clairement dans la détection des lésions métachrones. Le taux de nouveaux adénomes est évalué entre 3 et 5 % par an, et le risque cumulé de CCR métachrone est de 3 % à 20 ans. En dehors des formes familiales, il n existe aucune preuve que la séquence adénome-cancer soit accélérée chez les patients présentant un antécédent de CCR. Indications L utilité d une surveillance n est pas scientifiquement démontré mais les études randomisées disponibles sont de puissance insuffisante, et les protocoles de suivi non convaincants. L intervalle optimal entre les examens de surveillance est mal connu.
13 CANCERS DU CÔLON Texte long 217 La surveillance est recommandée chez des patients capables de supporter une réintervention. Le jury propose le rythme de surveillance suivant : + examen clinique tous les 3 mois les deux premières années, puis tous les 6 mois pendant 3 ans, + échographie abdominale tous les3à6mois pendant les trois premières années, puis tous les ans pendant 2 ans, + cliché pulmonaire annuel pendant 5 ans, + coloscopie à 3 ans, puis tous les 5 ans si elle est normale. Pour le cas particulier de la découverte de 3 adénomes ou plus, dont l un supérieur d 1 cm, ou présentant un contingent villeux, la coloscopie sera être effectuée un an après l intervention. Après 75 ans, et en cas de coloscopie normale, l arrêt de la surveillance endoscopique est proposée ; cette notion doit être nuancée en fonction de l état clinique et de l espérance de vie. + Il est fortement recommandé d inclure des patients dans des études prospectives randomisées évaluant l efficacité de la surveillance en termes de réduction de mortalité, de qualité de vie et de coût-efficacité. QUESTION 6 QUEL TRAITEMENT PROPOSER DANS LES CANCERS COLIQUES LOCALEMENT AVANCÉS ET/OU MÉTASTATIQUES? 1) Traitement chirurgical des métastases (synchrones et métachrones) Les métastases sont observées dans 40 à 60 % des cas. Elles sont synchrones dans 24,6 % des cas (données fournies par les registres de population). Les MH sont les plus fréquentes. Le foie est le seul organe envahi dans 2/3 des cas. Sur 100 patients atteints de CC réséqués, 15 à 20 ont des MH synchrones et 20 auront des MH métachrones après 5 ans d évolution ; en l absence de traitement, la survie à 5 ans est nulle. Seule la résection chirurgicale offre une possibilité de guérison. Cependant le pourcentage de patients atteints de MH bénéficiant actuellement d une exérèse est faible : 6 à 8 % des cas (registres de population). Le taux de survie à 5 ans est de 13 % (registres de population) ; il est de 25 % dans les séries chirurgicales. Le risque opératoire de telles interventions est actuellement faible (1 à 3 %) et la morbidité est inférieure à 10 %. Les métastases métachrones sont réséquées sans chimiothérapie préalable et sans délai. Concernant les métastases hépatiques synchrones, il est possible actuellement de proposer une intervention en un temps (exérèse de la tumeur et des métastases hépatiques dans le même temps opératoire) ou en deux temps et, dans ce cas, une chimiothérapie systémique de courte durée peut être proposée mais son efficacité n est pas démontrée. Il paraît préférable de conseiller l intervention en deux temps lorsque l hépatectomie doit être étendue. En pratique, l attitude dépend du centre de traitement et de l expérience de l opérateur. Elles sont basées sur des avis d experts. L exérèse des MH doit être discutée systématiquement dans un cadre pluridisciplinaire chez les patients en bon état général et dont la tumeur initiale a été traitée dans un but curatif. La recherche d autres localisations métastatiques (TDM abdomino-pelvienne et thoracique) et d une récidive locale doit être effectuée au préalable. La résection des MH ne doit être envisagée que dans un but curatif. Les résections palliatives n apportent aucun bénéfice. Des exérèses étendues sont actuellement envisageables chaque fois que des lésions sont jugées techniquement résécables après une exploration morphologique hépatique. Une marge de sécurité supérieure à 1cm est nécessaire chaque fois que possible. L utilisation de l échographie per-opératoire est recommandée moins pour le dépistage des lésions infra-centimètriques que pour le repérage des axes vasculaires intra-hépatiques. En cas de métastases synchrones, l intervention en deux temps est préférable lorsque l hépatectomie doit être étendue. Les métastases extra-hépatiques avec ou sans métastases hépatiques synchrones Les plus fréquemment rencontrées sont les métastases pulmonaires (10 à 15 %). L exérèse doit être effectuée toutes les fois que les lésions sont limitées et que la résection est réalisable dans un but curatif. En cas de résection de métastases exclusivement pulmonaires, la survie à 5 ans est de 25 à 30 %. En cas d association de MH et de métastases pulmonaires, plusieurs interventions sont nécessaires ;. il faut débuter par l hépatectomie. Les carcinoses péritonéales localisées ne sont pas une contre-indication à une hépatectomie et peuvent faire l objet d une résection complète lorsqu elle est techniquement possible, éventuellement complétée par une chimiothérapie intra-péritonéale ; cette technique est en cours d évaluation. 2) Place de l exérèse de la tumeur colique en cas de métastases non résécables Elle est impérative en cas de tumeur symptomatique, sauf si l état général contre-indique la chirurgie. Elle n est pas indiquée en cas d extension métastatique majeure (hépatomégalie, ictère, ascite) chez un patient n ayant pas de symptôme de la tumeur primitive. En cas d envahissement métastatique modéré, associé à un CC peu symptomatique, il n a pas été démontré que la résection du cancer améliorait le pronostic. Une concertation médico-chirurgicale est indispensable.
14 218 CANCERS DU CÔLON Texte long 3) Traitement chirurgical des cancers localement avancés et des récidives loco-régionales 1) Traitement chirurgical des cancers localement avancés La fréquence des formes localement avancées est de 14 % des cas (registre de la Côte-d Or). Il s agit de tumeurs envahissant les organes ou les structures anatomiques de voisinage. Sur le plan chirurgical, une tumeur peut adhérer du fait d un processus inflammatoire ou d un envahissement tumoral dont seul l examen anatomopathologique peut déterminer la part respective. Lorsqu une exérèse monobloc complète a été réalisée, il n est pas démontré aujourd hui que l envahissement histologique des organes de voisinage aggrave le pronostic ; celui-ci dépend essentiellement de l envahissement ganglionnaire, d ailleurs présent chez la majorité de ces patients. Elles sont basées sur des études rétrospectives et sur avis d experts. 1) L envahissement d un organe de voisinage ou d une structure anatomique impose une exérèse monobloc des organes supposés envahis sans dissection ni rupture de la pièce. En effet, le risque de dissémination intrapéritonéale et l aggravation du pronostic sont bien établis. Les biopsies sont prohibées. Des résections monobloc étendues peuvent être nécessaires. Ce type de chirurgie semble justifié même chez des sujets âgés et même si l exérèse est palliative comptetenu de l absence d autre traitement efficace. Elle doit être préférée aux dérivations internes. 2) Traitement des récidives locorégionales (RLR) Les RLR apparaissent dans environ 15 % des cas. Elles sont rarement isolées. Dans les statistiques de population, le taux de résécabilité n excède pas 20 %, et le taux de résection curative est de l ordre de 0,2 à 2 % des cas. La résection des RLR isolées doit être réalisée chaque fois que possible bien que le taux de survie à 5 ans reste faible. Les résections palliatives n améliorent pas le pronostic mais peuvent améliorer le confort du patient. En per-opératoire, il est extrêmement difficile de juger du caractère curatif ou palliatif de la résection. Là encore, les résections palliatives semblent préférables aux dérivations internes. En cas de résidu tumoral, celui-ci est clippé par le chirurgien pour une éventuelle radiothérapie postopératoire. 4) Place de la chimiothérapie dans les cancers coliques localement avancés et/ou métastatiques La place de la chimiothérapie palliative est importante : elle concerne théoriquement près d un malade sur deux. En maladie métastatique, on peut considérer aujourd hui comme établi les deux points suivants : la chimiothérapie améliore la survie (médiane de 11 mois vs 5 mois) et le confort de vie des patients comparativement à un traitement seulement symptomatique ; l instauration d une chimiothérapie immédiate maintient la qualité de vie et augmente la survie par rapport à une chimiothérapie différée à l apparition des symptômes. Cependant une chimiothérapie palliative ne doit être entreprise que dans les conditions suivantes : récidives jugées non résécables après avis chirurgical, et patient en bon état général, sans métastases cérébrales ni défaillance viscérale grave. Celui-ci doit avoir reçu une information adaptée, en particulier sur les buts poursuivis, les modalités et les effets secondaires de la chimiothérapie. Le jury recommande dans cette situation : le choix d un protocole de chimiothérapie peu toxique et réalisable en ambulatoire ; le protocole LV 5FU2 par exemple répond à ces critères, la prise en charge précoce des problèmes d accès veineux (pose d un site implantable par exemple), l abandon de la chimiothérapie ou le changement de protocole en cas de progression tumorale après 2 mois, l inclusion dans un essai thérapeutique chaque fois que possible, le recours à un avis chirurgical en cas de réponse favorable à la chimiothérapie et d une maladie localement avancée ou métastatique touchant un seul organe. Après échec d une première chimiothérapie, un protocole de deuxième ligne peut être discuté chez un patient motivé et en bon état général. Le protocole optimal n est pas défini. Les bénéfices respectifs des nouvelles drogues (oxaliplatine, irinotécan) disponibles dans cette situation sont mal connus. En cas de poursuite de la progression tumorale, le maintien par l équipe d un traitement symptomatique et d un soutien psychologique est indispensable. A toutes les étapes, la qualité de vie doit être privilégiée. En cas de situation dépassée, les soins palliatifs doivent être envisagés. La prise en charge de la douleur et l accompagnement du malade et de sa famille sont essentiels.
Cancer du sein in situ
 traitements et soins octobre 2009 recommandations professionnelles Cancer du sein COLLECTION recommandations & référentiels Recommandations de prise en charge spécialisée Carcinome canalaire et carcinome
traitements et soins octobre 2009 recommandations professionnelles Cancer du sein COLLECTION recommandations & référentiels Recommandations de prise en charge spécialisée Carcinome canalaire et carcinome
Recommandations régionales Prise en charge des carcinomes cutanés
 Recommandations régionales Prise en charge des carcinomes cutanés - décembre 2009 - CARCINOMES BASOCELLULAIRES La chirurgie : traitement de référence et de 1 ère intention Classification clinique et histologique
Recommandations régionales Prise en charge des carcinomes cutanés - décembre 2009 - CARCINOMES BASOCELLULAIRES La chirurgie : traitement de référence et de 1 ère intention Classification clinique et histologique
Recommandations 2005. Prise en charge des patients adultes atteints d un mélanome cutané MO
 Recommandations 2005 Prise en charge des patients adultes atteints d un mélanome cutané MO Recommandations pour la Pratique Clinique : Standards, Options et Recommandations 2005 pour la prise en charge
Recommandations 2005 Prise en charge des patients adultes atteints d un mélanome cutané MO Recommandations pour la Pratique Clinique : Standards, Options et Recommandations 2005 pour la prise en charge
PLACE DE L IRM DANS LE BILAN D EXTENSION DU CANCER DU RECTUM. Professeur Paul LEGMANN Radiologie A - Cochin Paris
 PLACE DE L IRM DANS LE BILAN D EXTENSION DU CANCER DU RECTUM Professeur Paul LEGMANN Radiologie A - Cochin Paris Cancer du rectum France : 15000 décès/an : 1ère cause. Pronostic souvent réservé Métastases
PLACE DE L IRM DANS LE BILAN D EXTENSION DU CANCER DU RECTUM Professeur Paul LEGMANN Radiologie A - Cochin Paris Cancer du rectum France : 15000 décès/an : 1ère cause. Pronostic souvent réservé Métastases
IRM du Cancer du Rectum
 IRM du Cancer du Rectum quels CHOIX TECHNIQUES pour quels OBJECTIFS THERAPEUTIQUES? Frank Boudghène, T. Andre, A. Stivalet, I. Frey, L. Paslaru, V. Ganthier, M. Tassart Hopital Tenon - Université Paris
IRM du Cancer du Rectum quels CHOIX TECHNIQUES pour quels OBJECTIFS THERAPEUTIQUES? Frank Boudghène, T. Andre, A. Stivalet, I. Frey, L. Paslaru, V. Ganthier, M. Tassart Hopital Tenon - Université Paris
Traitements néoadjuvants des cancers du rectum. Pr. G. Portier CHU Purpan - Toulouse
 Traitements néoadjuvants des cancers du rectum Pr. G. Portier CHU Purpan - Toulouse Journées Francophones d Hépato-gastroentérologie et d Oncologie Digestive 2010 CONFLITS D INTÉRÊT Pas de conflit d intérêt
Traitements néoadjuvants des cancers du rectum Pr. G. Portier CHU Purpan - Toulouse Journées Francophones d Hépato-gastroentérologie et d Oncologie Digestive 2010 CONFLITS D INTÉRÊT Pas de conflit d intérêt
Essai Inter-groupe : FFCD UNICANCER FRENCH - GERCOR
 CLIMAT - PRODIGE 30 Etude de phase III randomisée évaluant l Intérêt de la colectomie première chez les patients porteurs d un cancer colique asymptomatique avec métastases hépatiques synchrones non résécables
CLIMAT - PRODIGE 30 Etude de phase III randomisée évaluant l Intérêt de la colectomie première chez les patients porteurs d un cancer colique asymptomatique avec métastases hépatiques synchrones non résécables
Qu est-ce qu un sarcome?
 Qu est-ce qu un sarcome? Qu est-ce qu une tumeur? Une tumeur est une prolifération anormale de cellules. Les tumeurs ne devraient donc pas automatiquement être associées à un cancer. Certaines tumeurs
Qu est-ce qu un sarcome? Qu est-ce qu une tumeur? Une tumeur est une prolifération anormale de cellules. Les tumeurs ne devraient donc pas automatiquement être associées à un cancer. Certaines tumeurs
Informations sur le cancer de l intestin
 Informations sur le cancer de l intestin Le cancer de l intestin fait partie des affections malignes les plus fréquentes et représente la deuxième cause de mortalité par cancer en Suisse. Cette maladie
Informations sur le cancer de l intestin Le cancer de l intestin fait partie des affections malignes les plus fréquentes et représente la deuxième cause de mortalité par cancer en Suisse. Cette maladie
Les renseignements suivants sont destinés uniquement aux personnes qui ont reçu un diagnostic de cancer
 Information importante pour les personnes atteintes d un cancer du poumon non à petites cellules de stade avancé Les renseignements suivants sont destinés uniquement aux personnes qui ont reçu un diagnostic
Information importante pour les personnes atteintes d un cancer du poumon non à petites cellules de stade avancé Les renseignements suivants sont destinés uniquement aux personnes qui ont reçu un diagnostic
Faut-il encore modifier nos pratiques en 2013?
 Anti-agrégants, anticoagulants et Endoscopie digestive Faut-il encore modifier nos pratiques en 2013? Christian Boustière, Marseille ANGIOPAS Essai de phase II randomisé multicentrique évaluant l efficacité
Anti-agrégants, anticoagulants et Endoscopie digestive Faut-il encore modifier nos pratiques en 2013? Christian Boustière, Marseille ANGIOPAS Essai de phase II randomisé multicentrique évaluant l efficacité
INTERFERON Traitement adjuvant du mélanome à haut risque de récidive. Dr Ingrid KUPFER-BESSAGUET Dermatologue CH de quimper
 INTERFERON Traitement adjuvant du mélanome à haut risque de récidive Dr Ingrid KUPFER-BESSAGUET Dermatologue CH de quimper Pourquoi proposer un TTT adjuvant? Probabilité de survie à 10 ans en fonction
INTERFERON Traitement adjuvant du mélanome à haut risque de récidive Dr Ingrid KUPFER-BESSAGUET Dermatologue CH de quimper Pourquoi proposer un TTT adjuvant? Probabilité de survie à 10 ans en fonction
Maladie de Hodgkin ou lymphome de Hodgkin
 Maladie de Hodgkin ou lymphome de Hodgkin Ce que vous devez savoir Le cancer : une lutte à finir 1 888 939-3333 www.cancer.ca MALADIE DE HODGKIN Ce que vous devez savoir Même si vous entendez parler du
Maladie de Hodgkin ou lymphome de Hodgkin Ce que vous devez savoir Le cancer : une lutte à finir 1 888 939-3333 www.cancer.ca MALADIE DE HODGKIN Ce que vous devez savoir Même si vous entendez parler du
Cancers de l hypopharynx
 Cancers de l hypopharynx A- GENERALITES 1) Epidémiologie Cancer fréquent et de pronostic grave du fait de son évolution insidieuse et de son caractère lymphophile. C est quasiment toujours un carcinome
Cancers de l hypopharynx A- GENERALITES 1) Epidémiologie Cancer fréquent et de pronostic grave du fait de son évolution insidieuse et de son caractère lymphophile. C est quasiment toujours un carcinome
Le dépistage des cancers
 Le dépistage des cancers G R A N D P U B L I C Octobre 2009 Le dépistage des cancers Détecter tôt certains cancers permet de les traiter mieux, c'est-à-dire de proposer des traitements moins lourds, et
Le dépistage des cancers G R A N D P U B L I C Octobre 2009 Le dépistage des cancers Détecter tôt certains cancers permet de les traiter mieux, c'est-à-dire de proposer des traitements moins lourds, et
Cancer du sein. Du CA15-3 à la tomographie à émission de positons.
 Cancer du sein. Du CA15-3 à la tomographie à émission de positons. Un taux de récidive de 30% dans les dix premières années chez des patientes en rémission complète après un traitement curatif, requiert
Cancer du sein. Du CA15-3 à la tomographie à émission de positons. Un taux de récidive de 30% dans les dix premières années chez des patientes en rémission complète après un traitement curatif, requiert
DOSSIER DE PRÉSENTATION
 DOSSIER DE PRÉSENTATION GUSTAVE ROUSSY ET LE CANCER DU SEIN OCTOBRE 2013 Gustave Roussy et le cancer du sein octobre 2013 page 1 DOSSIER DE PRÉSENTATION Gustave Roussy et le cancer du sein GUSTAVE ROUSSY,
DOSSIER DE PRÉSENTATION GUSTAVE ROUSSY ET LE CANCER DU SEIN OCTOBRE 2013 Gustave Roussy et le cancer du sein octobre 2013 page 1 DOSSIER DE PRÉSENTATION Gustave Roussy et le cancer du sein GUSTAVE ROUSSY,
G U I D E P A T I E N T - A F F E C T I O N D E L O N G U E D U R É E. La prise en charge du cancer du foie
 G U I D E P A T I E N T - A F F E C T I O N D E L O N G U E D U R É E La prise en charge du cancer du foie Décembre 2010 Pourquoi ce guide? Votre médecin traitant vous a remis ce guide pour vous informer
G U I D E P A T I E N T - A F F E C T I O N D E L O N G U E D U R É E La prise en charge du cancer du foie Décembre 2010 Pourquoi ce guide? Votre médecin traitant vous a remis ce guide pour vous informer
Chapitre 1 Evaluation des caractéristiques d un test diagnostique. José LABARERE
 UE4 : Biostatistiques Chapitre 1 Evaluation des caractéristiques d un test diagnostique José LABARERE Année universitaire 2011/2012 Université Joseph Fourier de Grenoble - Tous droits réservés. lan I.
UE4 : Biostatistiques Chapitre 1 Evaluation des caractéristiques d un test diagnostique José LABARERE Année universitaire 2011/2012 Université Joseph Fourier de Grenoble - Tous droits réservés. lan I.
INFORMATIONS AU PATIENT SUR LA COLOSCOPIE
 INFORMATIONS AU PATIENT SUR LA COLOSCOPIE Votre médecin vous a prescrit une coloscopie. Afin que vous soyez parfaitement informé(e) sur l examen, ses indications, sa préparation indispensable, etc., nous
INFORMATIONS AU PATIENT SUR LA COLOSCOPIE Votre médecin vous a prescrit une coloscopie. Afin que vous soyez parfaitement informé(e) sur l examen, ses indications, sa préparation indispensable, etc., nous
G U I D E - A F F E C T I O N D E L O N G U E D U R É E. La prise en charge de votre mélanome cutané
 G U I D E - A F F E C T I O N D E L O N G U E D U R É E La prise en charge de votre mélanome cutané Mars 2010 Pourquoi ce guide? Votre médecin traitant vous a remis ce guide pour vous informer sur le mélanome
G U I D E - A F F E C T I O N D E L O N G U E D U R É E La prise en charge de votre mélanome cutané Mars 2010 Pourquoi ce guide? Votre médecin traitant vous a remis ce guide pour vous informer sur le mélanome
Nous avons tous un don qui peut sauver une vie. D e v e n i r. donneur de moelle. osseuse
 Nous avons tous un don qui peut sauver une vie D e v e n i r donneur de moelle osseuse Pourquoi s inscrire comme donneur de moelle osseuse? Pour des personnes atteintes de maladies graves du sang, la greffe
Nous avons tous un don qui peut sauver une vie D e v e n i r donneur de moelle osseuse Pourquoi s inscrire comme donneur de moelle osseuse? Pour des personnes atteintes de maladies graves du sang, la greffe
ECHOGRAPHIE EN GYNECOLOGIE ET EN OBSTETRIQUE
 ECHOGRAPHIE EN GYNECOLOGIE ET EN OBSTETRIQUE (Diplôme Interuniversitaire National d ) 17/02/2015 avec Bordeaux, Brest, Lille, Lyon, Marseille, Nantes, Paris V et XII, Toulouse et Tours Objectifs : Formation
ECHOGRAPHIE EN GYNECOLOGIE ET EN OBSTETRIQUE (Diplôme Interuniversitaire National d ) 17/02/2015 avec Bordeaux, Brest, Lille, Lyon, Marseille, Nantes, Paris V et XII, Toulouse et Tours Objectifs : Formation
Programme «maladie» - Partie II «Objectifs / Résultats» Objectif n 2 : développer la prévention
 Programme «maladie» - Partie II «Objectifs / Résultats» Objectif n 2 : développer la prévention Indicateur n 2-3 : Indicateurs sur le dépistage du cancer 1 er sous-indicateur : taux de participation au
Programme «maladie» - Partie II «Objectifs / Résultats» Objectif n 2 : développer la prévention Indicateur n 2-3 : Indicateurs sur le dépistage du cancer 1 er sous-indicateur : taux de participation au
Charte régionale des Réunions de Concertation Pluridisciplinaire de PACA, Corse et Monaco
 Réseau Régional de Cancérologie ONCOPACA-Corse Charte régionale des Réunions de Concertation Pluridisciplinaire de PACA, Corse et Monaco 1. CONTEXTE ET OBJECTIF Contexte : Cette présente charte a été définie
Réseau Régional de Cancérologie ONCOPACA-Corse Charte régionale des Réunions de Concertation Pluridisciplinaire de PACA, Corse et Monaco 1. CONTEXTE ET OBJECTIF Contexte : Cette présente charte a été définie
Quel apport de l imagerie dans les traitements anti-angiogéniques?
 Quel apport de l imagerie dans les traitements anti-angiogéniques? L Fournier, D Balvay, CA Cuénod Service de radiologie, Hôpital Européen Georges Pompidou Laboratoire de Recherche en Imagerie, Equipe
Quel apport de l imagerie dans les traitements anti-angiogéniques? L Fournier, D Balvay, CA Cuénod Service de radiologie, Hôpital Européen Georges Pompidou Laboratoire de Recherche en Imagerie, Equipe
Ischémie myocardique silencieuse (IMS) et Diabète.
 Ischémie myocardique silencieuse (IMS) et Diabète. A propos d un cas clinique, sont rappelés: - les caractères cliniques et pronostiques de l IMS chez le diabétique, - la démarche de l identification de
Ischémie myocardique silencieuse (IMS) et Diabète. A propos d un cas clinique, sont rappelés: - les caractères cliniques et pronostiques de l IMS chez le diabétique, - la démarche de l identification de
L axe 5 du Cancéropole Nord Ouest
 L axe 5 du Cancéropole Nord Ouest Cancers, Individu id & Société L état des lieux d un pari Le Rapport Cordier 1 Biomarqueurs prédictifs 2 L axe 5 du Cancéropole Nord Ouest Cancers, Individu & Société
L axe 5 du Cancéropole Nord Ouest Cancers, Individu id & Société L état des lieux d un pari Le Rapport Cordier 1 Biomarqueurs prédictifs 2 L axe 5 du Cancéropole Nord Ouest Cancers, Individu & Société
La Dysplasie Ventriculaire Droite Arythmogène
 1 La Dysplasie Ventriculaire Droite Arythmogène Document rédigé par l équipe pluridisciplinaire du centre de référence pour les maladies cardiaques héréditaires (Paris), en collaboration avec des patients
1 La Dysplasie Ventriculaire Droite Arythmogène Document rédigé par l équipe pluridisciplinaire du centre de référence pour les maladies cardiaques héréditaires (Paris), en collaboration avec des patients
GUIDE PATIENT - AFFECTION DE LONGUE DURÉE. La prise en charge du cancer du rein
 GUIDE PATIENT - AFFECTION DE LONGUE DURÉE La prise en charge du cancer du rein Novembre 2010 Pourquoi ce guide? Votre médecin traitant vous a remis ce guide pour vous informer sur le cancer du rein, son
GUIDE PATIENT - AFFECTION DE LONGUE DURÉE La prise en charge du cancer du rein Novembre 2010 Pourquoi ce guide? Votre médecin traitant vous a remis ce guide pour vous informer sur le cancer du rein, son
M2.6. 2012 Cancer du colon et du rectum. Coordination : Pr Hahnloser
 M2.6. 2012 Cancer du colon et du rectum Coordination : Pr Hahnloser Pathologie Dr. Maryse Fiche Cancers colo-rectaux Précurseurs : Images et figures : Robbins 8è Edition Objectifs d apprentissage : SCLO
M2.6. 2012 Cancer du colon et du rectum Coordination : Pr Hahnloser Pathologie Dr. Maryse Fiche Cancers colo-rectaux Précurseurs : Images et figures : Robbins 8è Edition Objectifs d apprentissage : SCLO
Dépistage du cancer colorectal :
 Dépistage du cancer colorectal : Quels enjeux? Robert Benamouzig Gastro-entérologie Hôpital Avicenne Bobigny Le cancer colorectal dans le monde 3ème cause de cancer Augmentation 1975 : 500 000 cas 1990
Dépistage du cancer colorectal : Quels enjeux? Robert Benamouzig Gastro-entérologie Hôpital Avicenne Bobigny Le cancer colorectal dans le monde 3ème cause de cancer Augmentation 1975 : 500 000 cas 1990
Sujets présentés par le Professeur Olivier CUSSENOT
 ANAMACaP Association Nationale des Malades du Cancer de la Prostate 17, bis Avenue Poincaré. 57400 SARREBOURG Sujets présentés par le Professeur Olivier CUSSENOT Place des nouvelles techniques d imagerie
ANAMACaP Association Nationale des Malades du Cancer de la Prostate 17, bis Avenue Poincaré. 57400 SARREBOURG Sujets présentés par le Professeur Olivier CUSSENOT Place des nouvelles techniques d imagerie
Quels sont les facteurs qui font augmenter les risques de cancer du rein?
 Qu est-ce que le cancer du rein? L adénocarcinome rénal est le type le plus fréquent de cancer du rein 1. Le rôle des reins consiste à filtrer le sang et à évacuer les déchets de l organisme dans l urine.
Qu est-ce que le cancer du rein? L adénocarcinome rénal est le type le plus fréquent de cancer du rein 1. Le rôle des reins consiste à filtrer le sang et à évacuer les déchets de l organisme dans l urine.
Apport de l IRM dans la
 Apport de l IRM dans la caractérisation tissulaire préopératoire des tumeurs rectales Y MORMECHE, S SEHILI, J MORMECHE, CH CHAMMEKHI, S KHELIFI, A BACCAR, MH DAGHFOUS, A CHERIF TUNIS - TUNISIE PLAN Introduction
Apport de l IRM dans la caractérisation tissulaire préopératoire des tumeurs rectales Y MORMECHE, S SEHILI, J MORMECHE, CH CHAMMEKHI, S KHELIFI, A BACCAR, MH DAGHFOUS, A CHERIF TUNIS - TUNISIE PLAN Introduction
Etat des lieux de l accès aux plateformes de génétique moléculaire
 12 juin 2014 Etat des lieux de l accès aux plateformes de génétique moléculaire CONTEXTE ET OBJECTIFS DE l ETUDE : L action 6.2 du plan cancer 3 «conforter l accès aux tests moléculaires» stipule en particulier
12 juin 2014 Etat des lieux de l accès aux plateformes de génétique moléculaire CONTEXTE ET OBJECTIFS DE l ETUDE : L action 6.2 du plan cancer 3 «conforter l accès aux tests moléculaires» stipule en particulier
TUMEURS DU BAS APPAREIL URINAIRE
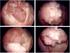 1 Plan de cours I - TUMEURS PRIMITIVES DE LA VESSIE c1 - Tumeurs papillaires non infiltrantes c2 - Tumeurs papillaires infiltrantes c3 - Carcinome in-situ en muqueuse plane D - Pronostic : II - TUMEURS
1 Plan de cours I - TUMEURS PRIMITIVES DE LA VESSIE c1 - Tumeurs papillaires non infiltrantes c2 - Tumeurs papillaires infiltrantes c3 - Carcinome in-situ en muqueuse plane D - Pronostic : II - TUMEURS
A l Assistance Publique - Hôpitaux de Marseille, Octobre Rose est l occasion de mettre en valeur la filière de soins dédiée au cancer du sein.
 OCTOBRE ROSE 2013 La campagne Octobre Rose a pour but d inciter les femmes de 50 à 74 ans à participer au dépistage organisé du cancer du sein. Une femme sur trois ne se fait pas dépister ou pas de manière
OCTOBRE ROSE 2013 La campagne Octobre Rose a pour but d inciter les femmes de 50 à 74 ans à participer au dépistage organisé du cancer du sein. Une femme sur trois ne se fait pas dépister ou pas de manière
Le dépistage du cancer de la prostate. une décision qui VOUS appartient!
 Le dépistage du cancer de la prostate une décision qui VOUS appartient! Il existe un test de dépistage du cancer de la prostate depuis plusieurs années. Ce test, appelé dosage de l antigène prostatique
Le dépistage du cancer de la prostate une décision qui VOUS appartient! Il existe un test de dépistage du cancer de la prostate depuis plusieurs années. Ce test, appelé dosage de l antigène prostatique
VOUS et VOTRE NOUVEAU TRAITEMENT anticoagulant Eliquis, Pradaxa, Xarelto
 VOUS et VOTRE NOUVEAU TRAITEMENT anticoagulant Eliquis, Pradaxa, Xarelto Carnet-conseils appartenant à :.... Adresse :......................... Tel :............................ Médecin Généraliste : Adresse
VOUS et VOTRE NOUVEAU TRAITEMENT anticoagulant Eliquis, Pradaxa, Xarelto Carnet-conseils appartenant à :.... Adresse :......................... Tel :............................ Médecin Généraliste : Adresse
compaction ventriculaire gauche sur la fonction ventriculaire chez l adulte
 Influence des paramètres de non compaction ventriculaire gauche sur la fonction ventriculaire chez l adulte C. Defrance, K. Warin-Fresse, G. Fau, P. Guérin, B. Delasalle, P.D. Crochet La non compaction
Influence des paramètres de non compaction ventriculaire gauche sur la fonction ventriculaire chez l adulte C. Defrance, K. Warin-Fresse, G. Fau, P. Guérin, B. Delasalle, P.D. Crochet La non compaction
Le cancer dans le canton de Fribourg
 Le cancer dans le canton de Fribourg Le cancer du poumon dans le canton de Fribourg, analyses statistiques réalisées sur la base des données récoltées par le Registre fribourgeois des tumeurs depuis début
Le cancer dans le canton de Fribourg Le cancer du poumon dans le canton de Fribourg, analyses statistiques réalisées sur la base des données récoltées par le Registre fribourgeois des tumeurs depuis début
Lymphome non hodgkinien
 Lymphome non hodgkinien Ce que vous devez savoir Le cancer : une lutte à finir 1 888 939-3333 www.cancer.ca LYMPHOME NON HODGKINIEN Ce que vous devez savoir Même si vous entendez parler du cancer presque
Lymphome non hodgkinien Ce que vous devez savoir Le cancer : une lutte à finir 1 888 939-3333 www.cancer.ca LYMPHOME NON HODGKINIEN Ce que vous devez savoir Même si vous entendez parler du cancer presque
UNE INTERVENTION CHIRURGICALE AU NIVEAU DU SEIN
 UNE INTERVENTION CHIRURGICALE AU NIVEAU DU SEIN Informations générales Pour vous, pour la vie Cette brochure vise à vous fournir des informations générales concernant l intervention chirurgicale que vous
UNE INTERVENTION CHIRURGICALE AU NIVEAU DU SEIN Informations générales Pour vous, pour la vie Cette brochure vise à vous fournir des informations générales concernant l intervention chirurgicale que vous
Cette intervention aura donc été décidée par votre chirurgien pour une indication bien précise.
 Qu est-ce qu une arthroscopie? Il s agit d une intervention chirurgicale mini-invasive dont le but est d explorer l articulation du genou et de traiter la lésion observée dans le même temps. Comment se
Qu est-ce qu une arthroscopie? Il s agit d une intervention chirurgicale mini-invasive dont le but est d explorer l articulation du genou et de traiter la lésion observée dans le même temps. Comment se
Janvier 2003 PLACE DE L ENDOSCOPIE DANS LES COLITES MICROSCOPIQUES RECOMMANDATIONS DE LA
 Janvier 2003 RECOMMANDATIONS DE LA PLACE DE L ENDOSCOPIE DANS LES COLITES MICROSCOPIQUES L. BEAUGERIE (Paris) Avec la collaboration de : G. GAY (Nancy), B. NAPOLEON (Lyon), T. PONCHON (Lyon), J. BOYER
Janvier 2003 RECOMMANDATIONS DE LA PLACE DE L ENDOSCOPIE DANS LES COLITES MICROSCOPIQUES L. BEAUGERIE (Paris) Avec la collaboration de : G. GAY (Nancy), B. NAPOLEON (Lyon), T. PONCHON (Lyon), J. BOYER
De la chirurgie du nodule aux ganglions
 De la chirurgie du nodule aux ganglions Docteur Xavier CARRAT Institut Bergonié Clinique Saint Augustin Chirurgie des lésions bénignes de la thyroïde problématique opératoire «simple» avec indication portée
De la chirurgie du nodule aux ganglions Docteur Xavier CARRAT Institut Bergonié Clinique Saint Augustin Chirurgie des lésions bénignes de la thyroïde problématique opératoire «simple» avec indication portée
Croissance et vieillissement cellulaires Docteur COSSON Pierre Nb réponses = 81 sur 87. Résultats des questions prédéfinies
 Docteur COSSON Pierre Nb réponses = 8 sur 87 A00 8/87 Indicateurs globaux Index global m.= m.=,9 s.=0,. Evaluation générale de cette unité m.=. Sciences médicales de base m.=,. Compétences cliniques m.=,7.
Docteur COSSON Pierre Nb réponses = 8 sur 87 A00 8/87 Indicateurs globaux Index global m.= m.=,9 s.=0,. Evaluation générale de cette unité m.=. Sciences médicales de base m.=,. Compétences cliniques m.=,7.
1 of 5 02/11/2012 14:03
 1 of 5 02/11/2012 14:03 Le cancer du chat par Sandrine Cayet, docteur-vétérinaire Le cancer chez le chat n est pas une fatalité. Un cancer chez le chat, c est comme chez l homme, ça se diagnostique, ça
1 of 5 02/11/2012 14:03 Le cancer du chat par Sandrine Cayet, docteur-vétérinaire Le cancer chez le chat n est pas une fatalité. Un cancer chez le chat, c est comme chez l homme, ça se diagnostique, ça
Les traitements du cancer invasif du col de l utérus
 JUIN 2011 Les traitements du cancer invasif du col de l utérus Nom du chapitre COLLECTION GUIDES PATIENTS LE COL DE L UTÉRUS LE CHOIX DES TRAITEMENTS LA CHIRURGIE LA RADIOTHÉRAPIE LA CHIMIOTHÉRAPIE LES
JUIN 2011 Les traitements du cancer invasif du col de l utérus Nom du chapitre COLLECTION GUIDES PATIENTS LE COL DE L UTÉRUS LE CHOIX DES TRAITEMENTS LA CHIRURGIE LA RADIOTHÉRAPIE LA CHIMIOTHÉRAPIE LES
1- Parmi les affirmations suivantes, quelles sont les réponses vraies :
 1- Parmi les affirmations suivantes, quelles sont les réponses vraies : a. Les troubles fonctionnels digestifs sont définis par les critères de Paris b. En France, le syndrome de l intestin irritable touche
1- Parmi les affirmations suivantes, quelles sont les réponses vraies : a. Les troubles fonctionnels digestifs sont définis par les critères de Paris b. En France, le syndrome de l intestin irritable touche
INFORMATION & PRÉVENTION. Le cancer de la vessie
 INFORMATION & PRÉVENTION Le cancer de la vessie G R A N D P U B L I C Ce à quoi sert la vessie La vessie est une poche qui reçoit l urine produite par les reins, via les uretères*. Elle est constituée
INFORMATION & PRÉVENTION Le cancer de la vessie G R A N D P U B L I C Ce à quoi sert la vessie La vessie est une poche qui reçoit l urine produite par les reins, via les uretères*. Elle est constituée
COMPLICATIONS THROMBOTIQUES DES SYNDROMES MYÉLOPROLIFÉRATIFS: ÉVALUATION ET GESTION DU RISQUE
 COMPLICATIONS THROMBOTIQUES DES SYNDROMES MYÉLOPROLIFÉRATIFS: ÉVALUATION ET GESTION DU RISQUE D APRES «THROMBOTIC COMPLICATIONS OF MYELOPROLIFERATIVE NEOPLASMS : RISK ASSESSMENT AND RISK-GUIDED MANAGEMENT
COMPLICATIONS THROMBOTIQUES DES SYNDROMES MYÉLOPROLIFÉRATIFS: ÉVALUATION ET GESTION DU RISQUE D APRES «THROMBOTIC COMPLICATIONS OF MYELOPROLIFERATIVE NEOPLASMS : RISK ASSESSMENT AND RISK-GUIDED MANAGEMENT
Qu est-ce que le cancer du sein?
 Cancer du sein Qu est-ce que le cancer du sein? Laissez-nous vous expliquer. www.fondsanticancer.org www.esmo.org ESMO/FAC Patient Guide Series basés sur les recommandations de pratique clinique de ESMO
Cancer du sein Qu est-ce que le cancer du sein? Laissez-nous vous expliquer. www.fondsanticancer.org www.esmo.org ESMO/FAC Patient Guide Series basés sur les recommandations de pratique clinique de ESMO
F-FLUORODÉOXYGLUCOSE EN ONCOLOGIE Expérience en Ile de France
 18F-fluorodéoxyglucose en oncologie. Expérience en Ile de France. 18 F-FLUORODÉOXYGLUCOSE EN ONCOLOGIE Expérience en Ile de France H. FOEHRENBACH 1, J. LUMBROSO 2 1 Service Médecine Nucléaire, Hôpital
18F-fluorodéoxyglucose en oncologie. Expérience en Ile de France. 18 F-FLUORODÉOXYGLUCOSE EN ONCOLOGIE Expérience en Ile de France H. FOEHRENBACH 1, J. LUMBROSO 2 1 Service Médecine Nucléaire, Hôpital
Leucémies de l enfant et de l adolescent
 Janvier 2014 Fiche tumeur Prise en charge des adolescents et jeunes adultes Leucémies de l enfant et de l adolescent GENERALITES COMMENT DIAGNOSTIQUE-T-ON UNE LEUCEMIE AIGUË? COMMENT TRAITE-T-ON UNE LEUCEMIE
Janvier 2014 Fiche tumeur Prise en charge des adolescents et jeunes adultes Leucémies de l enfant et de l adolescent GENERALITES COMMENT DIAGNOSTIQUE-T-ON UNE LEUCEMIE AIGUË? COMMENT TRAITE-T-ON UNE LEUCEMIE
CORRELATION RADIO-ANATOMIQUE DANS LE CARCINOME HEPATOCELLULAIRE TRAITE PAR TRANSPLANTATION HEPATIQUE : IMPACT SUR LA RECIDIVE
 CORRELATION RADIO-ANATOMIQUE DANS LE CARCINOME HEPATOCELLULAIRE TRAITE PAR TRANSPLANTATION HEPATIQUE : IMPACT SUR LA RECIDIVE L. Lecoq, J. Gendre, N. Sturm, C. Letoublon, MN. Hilleret, JP. Zarski, V. Leroy
CORRELATION RADIO-ANATOMIQUE DANS LE CARCINOME HEPATOCELLULAIRE TRAITE PAR TRANSPLANTATION HEPATIQUE : IMPACT SUR LA RECIDIVE L. Lecoq, J. Gendre, N. Sturm, C. Letoublon, MN. Hilleret, JP. Zarski, V. Leroy
Comprendre. le Cancer du sein. Mise à jour. Guide d information et de dialogue à l usage des personnes malades et de leurs proches
 Comprendre le Cancer du sein Mise à jour Guide d information et de dialogue à l usage des personnes malades et de leurs proches Ce guide s inscrit dans le cadre d un programme réalisé en partenariat avec
Comprendre le Cancer du sein Mise à jour Guide d information et de dialogue à l usage des personnes malades et de leurs proches Ce guide s inscrit dans le cadre d un programme réalisé en partenariat avec
HEL-01298-de-0513-0001-21494. Des maladies dépistées grâce aux examens préventifs
 HEL-01298-de-0513-0001-21494 Des maladies dépistées grâce aux examens préventifs Sommaire 1. Pourquoi des examens préventifs? 3 2. Examens préventifs pour le dépistage des facteurs de risque/maladies du
HEL-01298-de-0513-0001-21494 Des maladies dépistées grâce aux examens préventifs Sommaire 1. Pourquoi des examens préventifs? 3 2. Examens préventifs pour le dépistage des facteurs de risque/maladies du
Montréal, 24 mars 2015. David Levine Président et chef de la direction DL Strategic Consulting. DL Consulting Strategies in Healthcare
 Montréal, 24 mars 2015 David Levine Président et chef de la direction DL Strategic Consulting 1 RSSPQ, 2013 2 MÉDECINE INDIVIDUALISÉE Médecine personnalisée Médecine de précision Biomarqueurs Génomique
Montréal, 24 mars 2015 David Levine Président et chef de la direction DL Strategic Consulting 1 RSSPQ, 2013 2 MÉDECINE INDIVIDUALISÉE Médecine personnalisée Médecine de précision Biomarqueurs Génomique
Réflexions sur les possibilités de réponse aux demandes des chirurgiens orthopédistes avant arthroplastie
 Bull. Acad. Natle Chir. Dent., 2007, 50 113 Commission de l exercice professionnel et Groupe de réflexion Réflexions sur les possibilités de réponse aux demandes des chirurgiens orthopédistes avant arthroplastie
Bull. Acad. Natle Chir. Dent., 2007, 50 113 Commission de l exercice professionnel et Groupe de réflexion Réflexions sur les possibilités de réponse aux demandes des chirurgiens orthopédistes avant arthroplastie
Artéfact en queue de comète à l échographie hépatique: un signe de maladie des voies biliaires intra-hépatiques
 Artéfact en queue de comète à l échographie hépatique: un signe de maladie des voies biliaires intra-hépatiques T Smayra, L Menassa-Moussa, S Slaba, M Ghossain, N Aoun Hôtel-Dieu de France, Université
Artéfact en queue de comète à l échographie hépatique: un signe de maladie des voies biliaires intra-hépatiques T Smayra, L Menassa-Moussa, S Slaba, M Ghossain, N Aoun Hôtel-Dieu de France, Université
Incontinence anale du post-partum
 Incontinence anale du post-partum Laurent Abramowitz Unité de proctologie médico-chirurgicale de l hôpital Bichat, Paris Et cabinet libéral Prévalence Inc anale France (1) : 11% > 45 ans Damon et al (2):Pop
Incontinence anale du post-partum Laurent Abramowitz Unité de proctologie médico-chirurgicale de l hôpital Bichat, Paris Et cabinet libéral Prévalence Inc anale France (1) : 11% > 45 ans Damon et al (2):Pop
Cancer de l œsophage. Comprendre le diagnostic
 Cancer de l œsophage Comprendre le diagnostic Cancer de l œsophage Comprendre le diagnostic Lorsqu on lui annonce qu elle a un cancer, une personne peut se sentir seule, avoir peur et être dépassée par
Cancer de l œsophage Comprendre le diagnostic Cancer de l œsophage Comprendre le diagnostic Lorsqu on lui annonce qu elle a un cancer, une personne peut se sentir seule, avoir peur et être dépassée par
Votre guide des définitions des maladies graves de l Assurance maladies graves express
 Votre guide des définitions des maladies graves de l Assurance maladies graves express Votre guide des définitions des maladies graves de l Assurance maladies graves express Ce guide des définitions des
Votre guide des définitions des maladies graves de l Assurance maladies graves express Votre guide des définitions des maladies graves de l Assurance maladies graves express Ce guide des définitions des
BIOPSIE PAR ASPIRATION Sous stéréotaxie
 Vous avez appris qu une anomalie a été détectée lors de votre mammographie. Afin d investiguer cette anomalie, le radiologue a pris la décision d effectuer une biopsie par aspiration sous stéréotaxie.
Vous avez appris qu une anomalie a été détectée lors de votre mammographie. Afin d investiguer cette anomalie, le radiologue a pris la décision d effectuer une biopsie par aspiration sous stéréotaxie.
LIGNES DIRECTRICES CLINIQUES TOUT AU LONG DU CONTINUUM DE SOINS : Objectif de ce chapitre. 6.1 Introduction 86
 LIGNES DIRECTRICES CLINIQUES TOUT AU LONG DU CONTINUUM DE SOINS : ÉTABLISSEMENT DE LIENS ENTRE LES PERSONNES CHEZ QUI UN DIAGNOSTIC D INFECTION À VIH A ÉTÉ POSÉ ET LES SERVICES DE SOINS ET DE TRAITEMENT
LIGNES DIRECTRICES CLINIQUES TOUT AU LONG DU CONTINUUM DE SOINS : ÉTABLISSEMENT DE LIENS ENTRE LES PERSONNES CHEZ QUI UN DIAGNOSTIC D INFECTION À VIH A ÉTÉ POSÉ ET LES SERVICES DE SOINS ET DE TRAITEMENT
Livret des nouveaux anticoagulants oraux. Ce qu il faut savoir pour bien gérer leur utilisation
 Livret des nouveaux anticoagulants oraux Ce qu il faut savoir pour bien gérer leur utilisation DONNÉES DU PATIENT Nom Adresse Tél MÉDECIN TRAITANT Nom Adresse Tél SPÉCIALISTE Nom Hôpital Tél MÉDICAMENT
Livret des nouveaux anticoagulants oraux Ce qu il faut savoir pour bien gérer leur utilisation DONNÉES DU PATIENT Nom Adresse Tél MÉDECIN TRAITANT Nom Adresse Tél SPÉCIALISTE Nom Hôpital Tél MÉDICAMENT
Cancer de l'œsophage. Comprendre le diagnostic. Le cancer : une lutte à finir 1 888 939-3333 www.cancer.ca
 Cancer de l'œsophage Comprendre le diagnostic Le cancer : une lutte à finir 1 888 939-3333 www.cancer.ca Cancer de l'œsophage Comprendre le diagnostic Vous venez d apprendre que vous avez un cancer Une
Cancer de l'œsophage Comprendre le diagnostic Le cancer : une lutte à finir 1 888 939-3333 www.cancer.ca Cancer de l'œsophage Comprendre le diagnostic Vous venez d apprendre que vous avez un cancer Une
Les traitements du cancer du rein
 MARS 2013 Les traitements du cancer du rein COLLECTION GUIDES PATIENTS LES REINS LE CHOIX DES TRAITEMENTS LA CHIRURGIE LES MÉDICAMENTS ANTICANCÉREUX LES PROFESSIONNELS LA VIE QUOTIDIENNE www.e-cancer.fr
MARS 2013 Les traitements du cancer du rein COLLECTION GUIDES PATIENTS LES REINS LE CHOIX DES TRAITEMENTS LA CHIRURGIE LES MÉDICAMENTS ANTICANCÉREUX LES PROFESSIONNELS LA VIE QUOTIDIENNE www.e-cancer.fr
À PROPOS DU. cancer colorectal. Les choix de traitement du cancer colorectal : guide du patient
 À PROPOS DU cancer colorectal Les choix de traitement du cancer colorectal : guide du patient Table des matières Qu est-ce que le cancer colorectal?... 1 Les stades du cancer colorectal... 2 Quels sont
À PROPOS DU cancer colorectal Les choix de traitement du cancer colorectal : guide du patient Table des matières Qu est-ce que le cancer colorectal?... 1 Les stades du cancer colorectal... 2 Quels sont
GUIDE - AFFECTION LONGUE DURÉE. Tumeur maligne, affection maligne du tissu lymphatique ou hématopoïétique. Cancer colorectal
 GUIDE - AFFECTION LONGUE DURÉE Tumeur maligne, affection maligne du tissu lymphatique ou hématopoïétique Cancer colorectal Février 2008 Ce document s inscrit dans un double dispositif : La mise en œuvre
GUIDE - AFFECTION LONGUE DURÉE Tumeur maligne, affection maligne du tissu lymphatique ou hématopoïétique Cancer colorectal Février 2008 Ce document s inscrit dans un double dispositif : La mise en œuvre
Résultat du traitement de la varicocèle chez l'adolescent par l'association coils-sclérosants.
 Résultat du traitement de la varicocèle chez l'adolescent par l'association coils-sclérosants. P. Fajadet, L. Carfagna, O. Loustau, J. Vial, J. Moscovici, J.J. Railhac, N. Sans. Radiologie Interventionnelle
Résultat du traitement de la varicocèle chez l'adolescent par l'association coils-sclérosants. P. Fajadet, L. Carfagna, O. Loustau, J. Vial, J. Moscovici, J.J. Railhac, N. Sans. Radiologie Interventionnelle
MYRIAD. l ADN isolé n est à présent plus brevetable!
 MYRIAD La Cour Suprême des Etats-Unis revient sur plus de 30 ans de pratique : l ADN isolé n est à présent plus brevetable! Mauvaise passe pour les inventions en biotechnologies sur le territoire américain.
MYRIAD La Cour Suprême des Etats-Unis revient sur plus de 30 ans de pratique : l ADN isolé n est à présent plus brevetable! Mauvaise passe pour les inventions en biotechnologies sur le territoire américain.
Comprendre le cancer de l ovaire Guide d information et de dialogue à l usage des patientes et de leurs proches
 Comprendre le cancer de l ovaire Guide d information et de dialogue à l usage des patientes et de leurs proches 2002 Sommaire Introduction 4 1 Le cancer de l ovaire 10 2 Le diagnostic 21 3 Les traitements
Comprendre le cancer de l ovaire Guide d information et de dialogue à l usage des patientes et de leurs proches 2002 Sommaire Introduction 4 1 Le cancer de l ovaire 10 2 Le diagnostic 21 3 Les traitements
Traitement des plaies par pression négative (TPN) : des utilisations spécifiques et limitées
 BON USAGE DES TECHNOLOGIES DE SANTÉ Traitement des plaies par pression négative (TPN) : des utilisations spécifiques et limitées Les systèmes de traitement des plaies par pression négative (TPN) sont des
BON USAGE DES TECHNOLOGIES DE SANTÉ Traitement des plaies par pression négative (TPN) : des utilisations spécifiques et limitées Les systèmes de traitement des plaies par pression négative (TPN) sont des
Soins palliatifs en salle de naissance. Pierre Bétrémieux CHU de Rennes 9 octobre 2009 Chantilly
 Soins palliatifs en salle de naissance Pierre Bétrémieux CHU de Rennes 9 octobre 2009 Chantilly La loi du 22 avril 2005 S applique au nouveau-né Rappelle l interdit de l obstination déraisonnable Et l
Soins palliatifs en salle de naissance Pierre Bétrémieux CHU de Rennes 9 octobre 2009 Chantilly La loi du 22 avril 2005 S applique au nouveau-né Rappelle l interdit de l obstination déraisonnable Et l
Association lymphome malin-traitement par Interféron-α- sarcoïdose
 Association lymphome malin-traitement par Interféron-α- sarcoïdose Auteurs Cendrine Godet (*) Jean-Pierre Frat (**) Cédric Landron (*) Lydia Roy (***) Paul Ardilouze (****) Jean-Pierre Tasu (****) (*)
Association lymphome malin-traitement par Interféron-α- sarcoïdose Auteurs Cendrine Godet (*) Jean-Pierre Frat (**) Cédric Landron (*) Lydia Roy (***) Paul Ardilouze (****) Jean-Pierre Tasu (****) (*)
Création de procédures inter-services pour la gestion des essais de phase I à l Institut Gustave Roussy
 Création de procédures inter-services pour la gestion des essais de phase I à l Institut Gustave Roussy A.A. MOUSSA D. SCHWOB Institut de cancérologie Gustave-Roussy 94805 Villejuif cedex - FRANCE Plan
Création de procédures inter-services pour la gestion des essais de phase I à l Institut Gustave Roussy A.A. MOUSSA D. SCHWOB Institut de cancérologie Gustave-Roussy 94805 Villejuif cedex - FRANCE Plan
Chirurgie assistée par robot et laparoscopie en 3D à l avantage des patients?
 HigHligHts 2012: CHiRURgiE Chirurgie assistée par robot et laparoscopie en 3D à l avantage des patients? Lukasz Filip Grochola a, Hubert John b, Thomas Hess c, Stefan Breitenstein d a Clinique de chirurgie
HigHligHts 2012: CHiRURgiE Chirurgie assistée par robot et laparoscopie en 3D à l avantage des patients? Lukasz Filip Grochola a, Hubert John b, Thomas Hess c, Stefan Breitenstein d a Clinique de chirurgie
HERNIE DISCALE LOMBAIRE
 Feuillet d'information complémentaire à l'attention du patient HERNIE DISCALE LOMBAIRE Madame, Monsieur, Suite aux examens, une hernie discale au niveau du rachis lombaire a été diagnostiquée ; il faudrait
Feuillet d'information complémentaire à l'attention du patient HERNIE DISCALE LOMBAIRE Madame, Monsieur, Suite aux examens, une hernie discale au niveau du rachis lombaire a été diagnostiquée ; il faudrait
Transplantation hépatique à donneur vivant apparenté. Olivier Scatton, Olivier Soubrane, Service de chirurgie Cochin
 Transplantation hépatique à donneur vivant apparenté Olivier Scatton, Olivier Soubrane, Service de chirurgie Cochin Introduction Le prélèvement d une partie du foie chez une personne «vivante» et apparentée
Transplantation hépatique à donneur vivant apparenté Olivier Scatton, Olivier Soubrane, Service de chirurgie Cochin Introduction Le prélèvement d une partie du foie chez une personne «vivante» et apparentée
Cancer du sein in situ
 traitements, soins et innovation OCTOBRE 2009 recommandations professionnelles Cancer du sein in situ COLLECTION recommandations & référentiels Recommandations de prise en charge spécialisée Carcinome
traitements, soins et innovation OCTOBRE 2009 recommandations professionnelles Cancer du sein in situ COLLECTION recommandations & référentiels Recommandations de prise en charge spécialisée Carcinome
Découvrez L INSTITUT UNIVERSITAIRE DU CANCER DE TOULOUSE
 Découvrez L INSTITUT UNIVERSITAIRE DU CANCER DE TOULOUSE 2014 L INSTITUT UNIVERSITAIRE DU CANCER DE TOULOUSE L Institut universitaire du cancer de Toulouse (IUCT) est un nouveau modèle français d organisation
Découvrez L INSTITUT UNIVERSITAIRE DU CANCER DE TOULOUSE 2014 L INSTITUT UNIVERSITAIRE DU CANCER DE TOULOUSE L Institut universitaire du cancer de Toulouse (IUCT) est un nouveau modèle français d organisation
CRITERES DE REMPLACEMENT
 ANATOMIE ET CYTOLOGIE PATHOLOGIQUES - 7 semestres dans des services agréés pour le DES d anatomie et cytologie pathologiques, dont au moins 5 doivent être accomplis dans des services hospitalouniversitaires
ANATOMIE ET CYTOLOGIE PATHOLOGIQUES - 7 semestres dans des services agréés pour le DES d anatomie et cytologie pathologiques, dont au moins 5 doivent être accomplis dans des services hospitalouniversitaires
Peut-on reconnaître une tumeur de bas-grade en imagerie conventionnelle? S. Foscolo, L. Taillandier, E. Schmitt, A.S. Rivierre, S. Bracard, CHU NANCY
 Peut-on reconnaître une tumeur de bas-grade en imagerie conventionnelle? S. Foscolo, L. Taillandier, E. Schmitt, A.S. Rivierre, S. Bracard, CHU NANCY A quoi sert l imagerie conventionnelle dans le diagnostic
Peut-on reconnaître une tumeur de bas-grade en imagerie conventionnelle? S. Foscolo, L. Taillandier, E. Schmitt, A.S. Rivierre, S. Bracard, CHU NANCY A quoi sert l imagerie conventionnelle dans le diagnostic
RÉFÉRENCES ET RECOMMANDATIONS MEDICALES
 CHAPITRE VI RÉFÉRENCES ET RECOMMANDATIONS MEDICALES I - Situation juridique La notion de références médicales opposables (RMO) est apparue dans la convention nationale des médecins de 1993. La réforme
CHAPITRE VI RÉFÉRENCES ET RECOMMANDATIONS MEDICALES I - Situation juridique La notion de références médicales opposables (RMO) est apparue dans la convention nationale des médecins de 1993. La réforme
INAUGURATION LABORATOIRE DE THERAPIE CELLULAIRE 16 FEVRIER 2012 DOSSIER DE PRESSE
 INAUGURATION LABORATOIRE DE THERAPIE CELLULAIRE 16 FEVRIER 2012 DOSSIER DE PRESSE Contact presse : Cathy Josse 03 22 66 87 83 / 06 86 30 46 57 josse.cathy@chu-amiens.fr 1 COMMUNIQUE DE SYNTHESE Le 16 février
INAUGURATION LABORATOIRE DE THERAPIE CELLULAIRE 16 FEVRIER 2012 DOSSIER DE PRESSE Contact presse : Cathy Josse 03 22 66 87 83 / 06 86 30 46 57 josse.cathy@chu-amiens.fr 1 COMMUNIQUE DE SYNTHESE Le 16 février
MINISTERE DE LA SANTE ET DES SOLIDARITES DIRECTION GENERALE DE LA SANTE- DDASS DE SEINE MARITIME
 Département des situations d urgence sanitaire Personne chargée du dossier : Evelyne FALIP/Nicole BOHIC Tél : 01 40 56 59 65/02 32 18 31 66 evelyne.falip@sante.gouv.fr MINISTERE DE LA SANTE ET DES SOLIDARITES
Département des situations d urgence sanitaire Personne chargée du dossier : Evelyne FALIP/Nicole BOHIC Tél : 01 40 56 59 65/02 32 18 31 66 evelyne.falip@sante.gouv.fr MINISTERE DE LA SANTE ET DES SOLIDARITES
INFORMATION À DESTINATION DES PROFESSIONNELS DE SANTÉ LE DON DU VIVANT
 INFORMATION À DESTINATION DES PROFESSIONNELS DE SANTÉ LE DON DU VIVANT QUELS RÉSULTATS POUR LE RECEVEUR? QUELS RISQUES POUR LE DONNEUR? DONNER UN REIN DE SON VIVANT PEUT CONCERNER CHACUN /////////////////////////////////////////////////////////////////////////////////////////////////////////////////////////////
INFORMATION À DESTINATION DES PROFESSIONNELS DE SANTÉ LE DON DU VIVANT QUELS RÉSULTATS POUR LE RECEVEUR? QUELS RISQUES POUR LE DONNEUR? DONNER UN REIN DE SON VIVANT PEUT CONCERNER CHACUN /////////////////////////////////////////////////////////////////////////////////////////////////////////////////////////////
SYNOPSIS INFORMATIONS GÉNÉRALES
 Evaluation de l utilisation d un anticoagulant anti-xa direct oral, Apixaban, dans la prévention de la maladie thromboembolique veineuse chez les patients traités par IMiDs au cours du myélome : étude
Evaluation de l utilisation d un anticoagulant anti-xa direct oral, Apixaban, dans la prévention de la maladie thromboembolique veineuse chez les patients traités par IMiDs au cours du myélome : étude
GUIDE - AFFECTION LONGUE DURÉE. Tumeur maligne, affection maligne du tissu lymphatique ou hématopoïétique. Cancer du sein
 GUIDE - AFFECTION LONGUE DURÉE Tumeur maligne, affection maligne du tissu lymphatique ou hématopoïétique Cancer du sein Janvier 2010 Ce document s inscrit dans un double dispositif : La mise en œuvre de
GUIDE - AFFECTION LONGUE DURÉE Tumeur maligne, affection maligne du tissu lymphatique ou hématopoïétique Cancer du sein Janvier 2010 Ce document s inscrit dans un double dispositif : La mise en œuvre de
Le VIH et votre cœur
 Le VIH et votre cœur Le VIH et votre cœur Que dois-je savoir au sujet de mon cœur? Les maladies cardiovasculaires représentent une des cause les plus courante de décès, elles incluent: les maladies coronariennes,
Le VIH et votre cœur Le VIH et votre cœur Que dois-je savoir au sujet de mon cœur? Les maladies cardiovasculaires représentent une des cause les plus courante de décès, elles incluent: les maladies coronariennes,
BILAN D ACTIVITE DU PÔLE DE SOUTIEN PSYCHOLOGIQUE Année 2010
 Formation préventive et accompagnement psychologique des agents 51 11 46 / 01 53 33 11 46 victimologie@sncf.fr BILAN D ACTIVITE DU PÔLE DE SOUTIEN PSYCHOLOGIQUE Année 2010 Permanence Téléphonique Prise
Formation préventive et accompagnement psychologique des agents 51 11 46 / 01 53 33 11 46 victimologie@sncf.fr BILAN D ACTIVITE DU PÔLE DE SOUTIEN PSYCHOLOGIQUE Année 2010 Permanence Téléphonique Prise
Le reflux gastro-oesophagien (280) Professeur Jacques FOURNET Avril 2003
 Pré-Requis : Corpus Médical Faculté de Médecine de Grenoble Le reflux gastro-oesophagien (280) Professeur Jacques FOURNET Avril 2003 Sécrétion acide et peptique de l estomac Motricité œsophagienne et gastrique
Pré-Requis : Corpus Médical Faculté de Médecine de Grenoble Le reflux gastro-oesophagien (280) Professeur Jacques FOURNET Avril 2003 Sécrétion acide et peptique de l estomac Motricité œsophagienne et gastrique
J. Goupil (1), A. Fohlen (1), V. Le Pennec (1), O. Lepage (2), M. Hamon (2), M. Hamon-Kérautret (1)
 J. Goupil (1), A. Fohlen (1), V. Le Pennec (1), O. Lepage (2), M. Hamon (2), M. Hamon-Kérautret (1) (1) Pôle d Imagerie, service de Radiologie, CHU Caen (2) Pôle Cardio-thoracique, service de Chirurgie
J. Goupil (1), A. Fohlen (1), V. Le Pennec (1), O. Lepage (2), M. Hamon (2), M. Hamon-Kérautret (1) (1) Pôle d Imagerie, service de Radiologie, CHU Caen (2) Pôle Cardio-thoracique, service de Chirurgie
PROFIL DE POSTE PRATICIEN ANATOMIE ET CYTOLOGIE PATHOLOGIQUES
 ETABLISSEMENT CENTRE HOSPITALIER PUBLIC DU COTENTIN (CHPC) CHERBOURG (50) Deuxième établissement hospitalier de Basse-Normandie. SPECIALITE RECHERCHEE Anatomie et cytologie pathologiques (ACP). COMPETENCES
ETABLISSEMENT CENTRE HOSPITALIER PUBLIC DU COTENTIN (CHPC) CHERBOURG (50) Deuxième établissement hospitalier de Basse-Normandie. SPECIALITE RECHERCHEE Anatomie et cytologie pathologiques (ACP). COMPETENCES
Les soins infirmiers en oncologie : une carrière faite pour vous! Nom de la Présentatrice et section de l'acio
 Les soins infirmiers en oncologie : une carrière faite pour vous! Nom de la Présentatrice et section de l'acio Grandes lignes Pourquoi les soins en cancérologie sont-ils un enjeu de santé important? Les
Les soins infirmiers en oncologie : une carrière faite pour vous! Nom de la Présentatrice et section de l'acio Grandes lignes Pourquoi les soins en cancérologie sont-ils un enjeu de santé important? Les
Les tests génétiques à des fins médicales
 Les tests génétiques à des fins médicales Les tests génétiques à des fins médicales Nous avons tous hérité d une combinaison unique de gènes de la part de nos parents. Cette constitution originale et l
Les tests génétiques à des fins médicales Les tests génétiques à des fins médicales Nous avons tous hérité d une combinaison unique de gènes de la part de nos parents. Cette constitution originale et l
La survie nette actuelle à long terme Qualités de sept méthodes d estimation
 La survie nette actuelle à long terme Qualités de sept méthodes d estimation PAR Alireza MOGHADDAM TUTEUR : Guy HÉDELIN Laboratoire d Épidémiologie et de Santé publique, EA 80 Faculté de Médecine de Strasbourg
La survie nette actuelle à long terme Qualités de sept méthodes d estimation PAR Alireza MOGHADDAM TUTEUR : Guy HÉDELIN Laboratoire d Épidémiologie et de Santé publique, EA 80 Faculté de Médecine de Strasbourg
