Indications du défibrillateur automatique implantable ventriculaire. Mise à jour de la version française
|
|
|
- Alexis Moreau
- il y a 8 ans
- Total affichages :
Transcription
1 RECOMMANDATIONS Rédaction : E. Aliot Comité de rédaction : M. Chauvin, J.C. Daubert, R. Frank, G. Jondeau, J.F. Leclercq et J.Y. Le Heuzey Indications du défibrillateur automatique implantable ventriculaire. Mise à jour de la version française En octobre 2000, le groupe de rythmologie de la Société française de cardiologie (SFC) publiait les recommandations françaises concernant les indications d implantation du défibrillateur implantable automatique ventriculaire (DAI) [1]. Depuis cette période récente, la publication de données importantes a modifié la stratification et la prise en charge de certains patients à risque de mort subite. Plusieurs grandes études se sont adressées plus spécifiquement à la prévention primaire de la mort subite : dans le post-infarctus du myocarde (IM) ; chez les patients atteints d une cardiomyopathie dilatée (CMD) non ischémique ; plus généralement chez des patients en insuffisance cardiaque (IC). Cela conduit naturellement à la mise à jour des recommandations dans ces différents domaines. PRÉVENTION SECONDAIRE DE LA MORT SUBITE Depuis la publication des études AVID [2], CIDS [3] et CASH [4] aucune nouvelle étude de prévention secondaire n a été réalisée. Ces trois études forment la base des recommandations concernant l implantation d un défibrillateur chez des patients qui ont présenté une arythmie ventriculaire soutenue, fibrillation ventriculaire (FV) ou tachycardie ventriculaire (TV), non associée à une cause réversible. Une méta-analyse de ces études a permis d estimer la réduction de la mortalité globale grâce au défibrillateur à 27 % [5]. Une analyse en sous-groupes suggère par ailleurs que la grande majorité des bénéfices obtenus grâce au défibrillateur s exprime chez les patients qui ont une fraction d éjection basse, 35 % ou moins [5]. PRÉVENTION PRIMAIRE DE LA MORT SUBITE Le tableau ci-dessous résume les grandes études de prévention primaire de la mort subite cardiaque : (*) Département de cardiologie CHU de Nancy Brabois Vandœuvre-les-Nancy. (Tirés à part : Pr Étienne Aliot) Texte disponible sur le site de la SFC : Études Nb de Âge Coronariens FE FE Suivi Mortalité Réduction patients moyen (%) (inclusion) moyenne moyen annuelle du risque (ans) (%) (%) (mois) (% groupe avec le contrôle) défibrillateur MADIT [8] CABG-Patch [27] étude négative MUSTT [28] MADIT-II [6] CAT [12] étude négative AMIOVIRT [13] étude négative COMPANION [19] DEFINITE [14] SCD-HeFT [15] DINAMIT [7] étude négative ARCHIVES DES MALADIES DU CŒUR ET DES VAISSEAUX, tome 99, n 2, février
2 E. ALIOT ET COLLABORATEURS PRÉVENTION PRIMAIRE DE LA MORT SUBITE DANS LE POST-INFARCTUS La révision de ce chapitre est liée à la publication des résultats des études MADIT II [6] et DINAMIT [7]. MADIT II (Multicenter Automatic Defibrillator Trial II) [6] avait pour but de tester l efficacité du DAI sur la mortalité globale de patients ayant fait un IM datant d au minimum un mois et dont la FE était 30 % sans autre élément de stratification, plus particulièrement sans tenir compte des résultats d une stimulation ventriculaire programmée. Cette étude était fondée sur l hypothèse que le DAI réduirait la mortalité globale de 38 % à deux ans avec une puissance de 95 % et une probabilité de 0,05 ; patients ont été inclus et randomisés avec un rapport 3 : 2 entre le groupe DAI et le groupe traitement conventionnel. Environ 70 % des patients de chaque groupe recevaient un médicament β-bloquant et/ou un inhibiteur de l enzyme de conversion. MADIT II a été arrêtée devant une réduction significative de la mortalité globale chez les patients assignés au DAI (31 %, [HR] = 0,69 ; p = 0,0016). L efficacité du DAI était similaire quels que soient l âge, le sexe, la FE, la classe NYHA ou la durée du QRS. Le bénéfice se traduisait par une réduction de la mortalité de 12, 28 et 28 % respectivement après 1, 2 et 3 ans de suivi. Il faut toutefois noter une incidence de l insuffisance cardiaque plus élevée dans le groupe DAI que dans le groupe conventionnel (19,9 vs 14,9 %). Les résultats de MADIT II suggèrent que le DAI est indiqué pour prévenir la mortalité globale chez les patients ayant fait un IM et dont la FE est 30 %. Plusieurs éléments méritent discussion à la lecture des résultats de MADIT II. L arrêt précoce de l étude lié à son schéma séquentiel triangulaire (similaire à celui de MADIT I) [8] peut avoir conduit à une surestimation du bénéfice au long cours du défibrillateur. L étude MADIT II n a pas de bras «traitement antiarythmique» plus spécifiquement amiodarone. Ce choix était fondé sur l absence de résultats probants lors d études précédentes chez les patients en insuffisance cardiaque [4-6]. Toutefois, il faut noter que dans ces études, la population était différente de celle de MADIT II, dont 70 % des patients étaient en classe NYHA I ou II. La contribution des patients de type MADIT (tachycardie ventriculaire non soutenue spontanée, arythmie ventriculaire induite et non supprimée par un antiarythmique lors de la stimulation ventriculaire programmée de contrôle) à l étude MADIT II reste très floue en l absence d enregistrement holter dans cette dernière étude. L analyse des objectifs secondaires ne semble pas avoir jusque-là fourni d éléments supplémentaires dans la stratification de cette population. Par exemple, les résultats de l étude électrophysiologique pratiquée chez 583 des 742 patients randomisés dans le bras DAI de l étude MADIT II n ont pas permis d identifier les patients susceptibles d utiliser leur défibrillateur pour une arythmie ventriculaire maligne [7]. Dans une analyse ultérieure, le risque de décès est apparu plus important chez les sujets avec QRS élargis égaux ou supérieurs à 120 ms [8]. Un éditorial récent s est interrogé sur la pertinence des conclusions de MADIT II à l échelon du patient et sur l intérêt d utiliser de nouveaux critères additionnels pour potentialiser le pouvoir discriminant de la fraction d éjection. Cet éditorial soulevait un certain nombre de questions laissées sans réponse dans MADIT II sans toutefois nier «l annonce d un tournant» [9]. Il faut enfin rappeler que, dans cette population, 11 patients à haut risque doivent être traités pendant trois ans pour obtenir le gain d une vie. L étude DINAMIT (Defibrillator In Acute Myocardial Infarction Trial) [7] a cherché à savoir si le bénéfice lié à l implantation d un défibrillateur, déjà prouvé dans d autres situations, s appliquait également aux patients à haut risque après un infarctus du myocarde récent. Il s agit d un essai randomisé en ouvert. Étaient inclus des patients de 18 à 80 ans ayant fait un infarctus du myocarde récent (6 à 40 jours) et dont la fraction d éjection était abaissée (inférieure ou égale à 35 %). Par ailleurs, l inclusion dans l étude nécessitait l existence d une anomalie de la variabilité sinusale, soit une déviation standard des intervalles RR égale ou inférieure à 70 ms, soit une moyenne des espaces RR de 750 ms ou moins, sur un holter électrocardiographique réalisé au moins 3 jours après l épisode aigu. Les patients qui répondaient aux critères d inclusion ont été randomisés en deux groupes : un groupe défibrillateur et un groupe contrôle. Le protocole mention- 142 ARCHIVES DES MALADIES DU CŒUR ET DES VAISSEAUX, tome 99, n 2, février 2006
3 RECOMMANDATIONS DE LA SFC nait la nécessité de prescrire une thérapeutique conventionnelle optimale (IEC, β-bloquants, antiagrégants plaquettaires et hypolipémiants). Le critère d évaluation primaire était la mortalité globale, et le critère d évaluation secondaire la mortalité liée à une arythmie cardiaque. Les 674 patients ont été enrôlés et randomisés en deux groupes, 342 dans le groupe contrôle et 332 dans le groupe défibrillateur (dont seulement 310 ont accepté ou pu recevoir le défibrillateur). La plupart des patients avaient fait un infarctus récemment dont 72,1 % de localisation antérieure. Le délai moyen entre l infarctus du myocarde qualifiant et la randomisation était de 18 jours. Deux tiers des patients avaient reçu un traitement thrombolytique, une angioplastie ou les deux. La fraction d éjection moyenne des patients enrôlés était de 28 %. Les deux groupes recevaient par ailleurs un traitement post-infarctus optimal : dans le groupe défibrillateur et le groupe contrôle, un β-bloquant respectivement dans 87 % et 86,5 % des cas, un IEC respectivement dans 94,9 % et 94,4 %, un antiagrégant plaquettaire dans 92,2 % et 92,1 % et, enfin, un hypocholestérolémiant dans 76,8 % versus 79,5 %. Pendant un suivi de 30 ± 13 mois, 120 patients sont décédés, 62 dans le groupe défibrillateur et 58 dans le groupe contrôle. Cette absence de différence entre les deux groupes a été confirmée au sein des différents sous-groupes cliniques. Il existait toutefois une différence hautement significative en termes de mortalité subite en faveur du défibrillateur : 12 morts subites dans le groupe défibrillateur contre 29 dans le groupe contrôle (HR = 0,42 ; p = 0,009). Par contre, 50 patients ont été victimes d un décès non arythmique dans le groupe défibrillateur contre 29 dans le groupe contrôle. Il convient de souligner que parmi les différentes modalités de décès, de causes non arythmiques prédéfinies dans l étude, seule était significative l augmentation de la mortalité cardiaque non arythmique dans le groupe défibrillateur. Les résultats de DINAMIT suggèrent que le défibrillateur implantable ne réduit pas la mortalité globale chez les patients à haut risque qui ont fait un infarctus du myocarde récent. Il diminue clairement la fréquence des morts arythmiques, mais ce résultat est contrebalancé par une augmentation de la fréquence des morts de cause non arythmique. On attend habituellement du défibrillateur implantable qu il diminue la mortalité globale en jouant sur la mortalité subite due à une fibrillation ventriculaire sans modifier le taux de mortalité non arythmique. La réduction de la mortalité subite dans l essai DINAMIT est comparable à ce qui est observé dans des études préalablement publiées. Cependant, la raison de l augmentation de la mortalité cardiaque non arythmique dans le groupe défibrillateur reste obscure. On peut spéculer sur le fait que le défibrillateur, en traitant les arythmies ventriculaires, transforme une mort subite en une mort hémodynamique, principalement lorsqu une fibrillation ventriculaire survient chez un patient en insuffisance cardiaque terminale ou qui vient de faire un infarctus myocardique important. Les principales différences entre DINAMIT et les études précédentes résident dans la proximité de l infarctus du myocarde et la précocité de randomisation (et donc d implantation du défibrillateur), et l utilisation de l altération du système nerveux autonome au repos comme marqueur de risque. Une analyse a posteriori de l étude MADIT II [6] supporte les principales conclusions de DINAMIT. Dans MADIT II, le bénéfice du défibrillateur est indiscutable, mais l intervalle moyen d inclusion des patients était très élevé, puisque de 6,5 années. Toutefois, dans un sous-groupe de patients avec infarctus du myocarde plus récent, aucun bénéfice du défibrillateur n était observé. DINAMIT ne remet pas réellement en cause la valeur du défibrillateur prophylactique dans le post-infarctus, mais amène à se pencher sur le moment opportun après un infarctus du myocarde pour décider au mieux de la pertinence d un tel geste. PRÉVENTION PRIMAIRE DE LA MORT SUBITE DANS LES CARDIOMYOPATHIES DILATÉES (CMD) NON ISCHÉMIQUES Depuis la publication précédente des indications françaises de l implantation d un défibrillateur [1], 3 études concernant le sujet ont été publiées (CAT [12] et AMIOVIRT [13]) et DEFINITE [14]. ARCHIVES DES MALADIES DU CŒUR ET DES VAISSEAUX, tome 99, n 2, février
4 E. ALIOT ET COLLABORATEURS CAT (Cardiomyopathy Trial) [12], a recherché si l implantation d un DAI pouvait prévenir efficacement la mortalité totale chez les patients atteints d une CMD en apparence primitive, de découverte récente ( 9 mois) avec une FE diminuée ( 30 %) mais sans arythmie ventriculaire documentée. Cette étude reposait sur la base théorique d une mortalité à 1 an de 30 % et sur l hypothèse que l inclusion de patients permettrait de montrer un bénéfice en faveur du DAI de 69 % à un an avec une puissance de 80 % et une probabilité de 0,05. L analyse intermédiaire effectuée chez les 100 premiers patients a permis d observer une mortalité beaucoup plus basse que celle escomptée, en l occurrence 5,6 % seulement. La différence de mortalité de 2,6 % entre le groupe DAI et le groupe contrôle n était pas significative, et l étude était arrêtée prématurément. CAT montre à l évidence que le pronostic à court terme des patients inclus est beaucoup moins sombre que prévu, même si les résultats ne peuvent être appliqués à des patients atteints d une CMD en apparence primitive aux caractéristiques différentes. Plus récemment, AMIOVIRT (AMIOdarone Versus Implantable cardioverter defibrillator Randomized Trial in patients with non ischemic dilated cardiomyopathy and asymptomatic non sustained VT) [13] a comparé l impact respectif de l amiodarone et du DAI chez des patients asymptomatiques, atteints d une CMD en apparence primitive (âge 18 ans ; classe NYHA I à III ; FE 0,35) et TVNS, sur la mortalité globale (objectif primaire). Les objectifs secondaires incluaient la survie libre d arythmie, la qualité de vie et le rapport coût/efficacité. La mortalité attendue pendant un suivi de deux ans était de 20 % sous amiodarone et de 10 % chez les patients munis d un défibrillateur, différence observée avec une puissance de 80 % et un p < 0,05 sur 219 patients théoriques. En fait, 103 patients avaient été inclus quand l étude a été arrêtée prématurément devant l absence de différence en termes de survie entre les deux groupes : à 1 an 90 versus 93 % et à 3 ans 88 versus 87 % dans le groupe amiodarone et le groupe défibrillateur respectivement. La qualité de vie était identique dans les deux groupes et il existait une tendance à l amélioration de la survie libre d arythmie et du coût/efficacité en faveur de l amiodarone pendant la première année de traitement. L étude DEFINITE (Defibrillators In Non-Ischemic Cardiomyopathy Treatment Evaluation) [14] a également évalué l intérêt de l implantation d un défibrillateur à titre prophylactique chez les patients atteints d une cardiomyopathie dilatée non ischémique. Partant de la constatation que les patients atteints de cardiomyopathie dilatée non ischémique mouraient souvent subitement, la question posée était la suivante : l implantation d un défibrillateur automatique peut-elle réduire le risque de décès chez les patients atteints de cette pathologie et présentant une dysfonction ventriculaire gauche modérée ou sévère? Il s agissait d une étude prospective randomisée fondée sur des données observationnelles comportant un bras «traitement médical oral standard» et un bras avec le même traitement associé à l implantation d un défibrillateur à titre prophylactique. Les patients devaient présenter une cardiomyopathie dilatée avec une fraction d éjection inférieure à 36 % ainsi qu une arythmie définie soit par une TV non soutenue (3 à 15 battements et une fréquence inférieure à 120/min au holter), soit une moyenne d au moins 10 extrasystoles ventriculaires complexes par 24 heures. Ils devaient, par ailleurs, ne présenter aucune anomalie coronaire significative diagnostiquée soit par une coronarographie, soit par une scintigraphie à l effort. Les patients sélectionnés dans le bras défibrillation recevaient un défibrillateur simple chambre programmé pour détecter une fibrillation ventriculaire à une fréquence supérieure à 180/min. Tous les patients du groupe contrôle comme ceux du groupe défibrillation, recevaient des IEC en l absence de contre-indication ou d intolérance et, dans le cas où les IEC étaient mal tolérés, de l hydralazine associée à un dérivé nitré ou un ARA II. Un traitement β-bloquant était requis, sauf intolérance (de préférence le carvédilol) ; la digoxine et les diurétiques étaient utilisés le cas échéant pour traiter les symptômes. L utilisation de l amiodarone était déconseillée, mais possible en cas d arythmie supraventriculaire. L objectif principal était la mortalité globale. La mortalité subite arythmique représentait un objectif secondaire. Les caractéristiques des deux groupes étaient similaires, et la majorité des patients recevaient un β-bloquant, de préférence carvédilol (84,9 %) et un IEC (85,6 %). La fraction d éjection moyenne était de 21 %. Les 229 patients de chaque groupe (moins ARCHIVES DES MALADIES DU CŒUR ET DES VAISSEAUX, tome 99, n 2, février 2006
5 RECOMMANDATIONS DE LA SFC patients qui ont refusé l implantation d un défibrillateur) ont été suivis pendant une moyenne de 29 ± 14,4 mois. Chez un patient, un défibrillateur a été explanté et chez un autre, un défibrillateur inactivé, 28 patients du groupe défibrillateur sont décédés pendant le suivi contre 40 dans le groupe contrôle mais la différence en termes de survie n est pas significative (p = 0,08 ; HR = 0,65 ; IC à 95 % : 0,4 1,06). La mortalité à deux ans était de 14,1 % dans le groupe contrôle et de 7,9 % dans le groupe défibrillateur. Si l on considère l objectif secondaire, chez 17 patients le décès était d origine arythmique dans le groupe contrôle contre 3 dans le groupe défibrillateur (HR = 0,2 ; IC à 95 % : 0,006 0,71 ; p = 0,006). L analyse des sous-groupes préspécifiés est intéressante : les hommes ont présenté un risque relatif de mortalité globale de 0,49 (p = 0,018) ; par ailleurs, les patients en classe III de la NYHA avaient un risque relatif de décès après l implantation d un défibrillateur de 0,37 (p = 0,02). En résumé, chez les patients atteints d une cardiomyopathie dilatée non ischémique sévère traitée par IEC et β-bloquants, l implantation d un défibrillateur réduit de façon non significative le risque de mortalité globale, mais réduit de façon significative le risque de mort subite arythmique. Par conséquent, l implantation routinière d un défibrillateur ne peut être recommandée systématiquement pour ces patients, et la décision l indication doit faire l objet d une analyse au cas par cas. La plupart des études de prévention primaire de la mort subite par le défibrillateur ciblaient uniquement des patients coronariens. Seules les études AMIOVIRT et CAT avaient tenté d évaluer le rôle d un défibrillateur implanté à titre prophylactique chez des populations de cardiomyopathie dilatée non ischémique (AMIOVIRT, CAT). Leur taille (une centaine de patients) ou le choix d une population à trop faible risque de décès (CAT), n ont pas permis de mettre en évidence un effet même modéré du défibrillateur sur le risque de décès dans ces populations. Dans DEFINITE, l efficacité du défibrillateur sur la mort subite est confirmée. La différence non significative observée en termes de mortalité globale entre le groupe contrôle et le groupe défibrillateur est presque entièrement due à une différence entre le nombre de morts subites arythmiques dans les deux groupes. Le taux de morts subites arythmiques plus bas que prévu (environ 30 % dans le groupe standard au lieu de 50 % attendus), est peut-être dû en partie à une observance très élevée du traitement β-bloquant et IEC (supérieure à 85 %). L analyse de sousgroupes, qui met en évidence un groupe de patients (NYHA classe III) bénéficiant du défibrillateur, mérite bien sûr confirmation, car il s agit, pour l instant, de la seule étude qui ait mis en avant cet élément. En effet, si dans DEFINITE l analyse de sous-groupes avait été prévue, elle ne s avère pas assez puissante pour détecter une différence. Par ailleurs, la taille du sous-groupe des patients en classe III de la NYHA était extrêmement petite, comparant respectivement 49 patients dans le groupe contrôle et 47 patients dans le groupe DAI. INSUFFISANCE CARDIAQUE L étude SCD Heft (Sudden Cardiac Death in Heart Failure Trial) [15] est une étude de prévention primaire de la mortalité dans l insuffisance cardiaque légère ou modérée (classe NYHA II ou III) par un défibrillateur implantable (DAI), fondée uniquement sur la fraction d éjection sans tenir compte de l étiologie. L objectif principal était la mortalité toutes causes confondues. Elle a randomisé patients avec une fraction d éjection 35 % (médiane 25 %) et en classe NYHA II (70 %) ou III (30 %), avec un traitement conventionnel optimal, auquel on rajoutait un placebo (847 pts) ou de l amiodarone (845 pts) en double aveugle, ou un défibrillateur monochambre (829 pts). Après un suivi médian de 45,5 mois (en notant que la durée de l étude a été prolongée d un an par rapport au plan d étude initial), la mortalité a été identique dans les groupes placebo (29 %) et amiodarone (28 %), alors qu elle était plus faible dans le groupe avec défibrillateur (22 %), soit une diminution du risque relatif de 23 % (RR à 0,77; IC à 97,5 % 0,62 0,96 ; p = 0,007), soit en 5 ans une diminution absolue de 7,2 %. Dans cette étude, le taux de complication lors de la pose d un défibrillateur était de 5 %, et de 9 % au cours du suivi. Cette étude confirme après beaucoup d autres et avec un long suivi l efficacité du DAI dans la prévention de la mort subite et surtout quand la FE est < 30 % (MADIT I [8], AVID [2], CASH [4], CIDS [3]) que ce soit en prévention primaire ou secondaire. Le gain relatif de 23 % est moins important que lors des études portant sur des patients avec des ARCHIVES DES MALADIES DU CŒUR ET DES VAISSEAUX, tome 99, n 2, février
6 E. ALIOT ET COLLABORATEURS arythmies documentées (gain relatif de 40 %). Il est aussi plus faible que dans celles portant sur des cardiopathies ischémiques, comme MADIT II (gain relatif de 31 %). Les études précédentes n avaient pas permis de démontrer un bénéfice dans la population des patients insuffisants cardiaques et non ischémiques (bien qu une tendance positive ait été retrouvée dans DEFINITE), mais le bénéfice du DAI est dans l étude SCD HeFT similaire chez les patients ischémiques ou non. Cela va dans le même sens que les résultats des études DEFINITE et COMPANION. SCD HeFT confirme par ailleurs l effet neutre de l amiodarone sur la mortalité globale dans l insuffisance cardiaque retrouvé dans les études (EMIAT [16], CAMIAT [17], CHF STAT [18]). Dans SCD HeFT, la mortalité globale observée est plus faible que prévue, de 7 % au lieu de 10 % par an, et les courbes ne divergent qu à 2 ans de suivi. Cela peut s expliquer par l âge plus «jeune» des patients que dans toutes les études contrôlées dans l insuffisance cardiaque systolique (âge moyen 60,1 ans ; 50 % < 60 ans, 25 % > 70 ans) et que dans la population générale des insuffisants cardiaques. Cela s explique aussi par un traitement médicamenteux efficace et bien suivi, avec plus de 80 % d IEC, de β-bloquants, et de diurétiques, et peut-être par une majorité de patients en insuffisance cardiaque légère à l inclusion (70 % classe II). Elle ne montre pas de sous-population nettement favorisée par le DAI, mais le bénéfice semble encore une fois plus important lorsque la FEVG est inférieure à 30 %, ce qui est en accord avec les études précédentes. L étude COMPANION (Cardiac-Resynchronization Therapy with or without an Implantable Defibrillator in Advanced Chronic Heart Failure) [19] était fondée sur l hypothèse que, par rapport à un traitement médicamenteux optimal seul de l insuffisance cardiaque, l adjonction d une stimulation de resynchronisation associée ou pas à une fonction de défibrillation était susceptible de modifier favorablement le risque combiné de décès et d hospitalisations de toute cause chez des patients en insuffisance cardiaque modérée à sévère avec troubles de la conduction intraventriculaire. Les objectifs secondaires étaient la mortalité de toutes causes, et la combinaison mortalité totale et hospitalisations pour insuffisance cardiaque. Du 20 janvier 2000 au 1 er décembre 2002, patients ont été inclus dans cette étude. Ils étaient tous en insuffisance cardiaque d étiologie ischémique ou non, en classe III ou IV de la NYHA, avec fraction d éjection ventriculaire gauche 35 %, rythme sinusal (PR > 150 ms) et durée des QRS 120 ms. Aucun n avait d indication conventionnelle de stimulation cardiaque ou de défibrillation. Chaque patient devait avoir été hospitalisé pour une poussée d insuffisance cardiaque au moins une fois dans l année précédant l inclusion. Les patients ont été randomisés en trois groupes selon une répartition 1/2/2 ; 308 recevaient un traitement pharmacologique optimal seul (groupe I) ; 617 recevaient en plus du traitement médical, un stimulateur cardiaque multisite (groupe II), et 595, un défibrillateur automatique biventriculaire (groupe III). L étude a été interrompue prématurément en raison de résultats intermédiaires jugés significatifs. La durée moyenne du suivi était de 11,9 mois pour le groupe I, 16,2 mois pour le groupe II et 15,7 mois pour le groupe III. L objectif primaire à un an a été atteint pour 68 % des patients du groupe I, 56 % des patients du groupe II et 56 % pour le groupe III (p < 0,015). Ces différences s atténuaient beaucoup au cours de la deuxième année de suivi. En ce qui concerne la mortalité toutes causes confondues (critère secondaire), elle était de 19 % à un an dans le groupe traitement médical versus 15 % dans le groupe stimulateur cardiaque (risque relatif = 0,76 ; IC à 95 % = 0,58-1,01 ; p = 0,059) et de 12 % dans le groupe DAI (soit une réduction de 36 % avec un risque relatif = 0,64 ; IC à 95 % = 0,48-0,86 ; p = 0,003). D autres analyses concernant la mort de cause cardiaque ou par insuffisance cardiaque ainsi que les hospitalisations pour cause cardiaque ou pour insuffisance cardiaque sont rapportées dans les résultats, montrant à chaque fois une supériorité très significative de la resynchronisation avec (p < 0,001) ou sans DAI (p = 0,002). Cependant, ces analyses ont été pratiquées à partir de sous-groupes non prédéfinis dans le protocole. Ces résultats montrent donc que, par rapport aux patients recevant un traitement pharmacologique optimal seul, la stimulation de resynchronisation associée ou non à la défibrillation automatique diminue significativement le risque combiné des décès et des hospitalisations de toutes causes dans les indications retenues. À ne considérer que l objectif primaire de cette étude, le défibrillateur n apporte pas de bénéfice par rapport à la stimulation de resynchronisation seule associée au traitement pharmacologique optimal (améliorations respectives de 40 % et 34 %). Considérant un des objectifs secondaires 146 ARCHIVES DES MALADIES DU CŒUR ET DES VAISSEAUX, tome 99, n 2, février 2006
7 RECOMMANDATIONS DE LA SFC de l étude, la mortalité toutes causes confondues, la stimulation multisite associée à un traitement pharmacologique optimal ne réduit pas significativement (p = 0,06) le risque par rapport au traitement médicamenteux seul, à l inverse du défibrillateur (p = 0,003). COMPANION présente malheureusement deux limites méthodologiques importantes. Tout d abord, il n y a pas de comparaison directe entre les deux modalités d appareillage (CRTP, resynchronisation seule et CRTD, resynchronisation + DAI) interdisant ainsi toute conclusion sur l éventuelle supériorité de l une par rapport à l autre. Par ailleurs, la courte durée du suivi (14 mois en moyenne) limite considérablement la portée clinique des résultats. Cette étude confirme les avantages de la stimulation de resynchronisation ventriculaire observés dans les essais précédents parmi lesquels MUSTIC [20], MIRACLE [21] et CONTAK CD [22]. Ce bénéfice a été confirmé par une méta-analyse récente incluant 3216 patients et montrant une réduction de 21 % de la mortalité totale (IC à 95 % : 4-24) par la resynchronisation ventriculaire en comparaison au contrôle [24]. L étude CARE-HF (Cardiac Resynchronization - Heart Failure trial) (24) n étudie en rien le rôle de la défibrillation chez l insuffisant cardiaque, mais il est important de la résumer brièvement ici. Cette étude a randomisé 813 patients suivis en moyenne pendant 29,4 mois. Il s agissait de patients en insuffisance cardiaque, en classe III ou IV NYHA traités pharmacologiquement de façon optimale, avec une dysfonction ventriculaire gauche (fraction d éjection 35 %), un diamètre télédiastolique ventriculaire gauche d au moins 30 mm/m de taille et une largeur de QRS d au moins 120 ms. Les patients avec un QRS de 120 à 149 ms devaient remplir d autres critères mécaniques d asynchronisme ventriculaire. La resynchronisation a permis une réduction significative du risque relatif (37 %) et absolu (16 %) de l objectif composite mortalité ou hospitalisation pour un événement cardiovasculaire majeur et une réduction relative de 36 % et absolue de 10 % de la mortalité totale (p < 0,001). L extension de l étude CARE-HF a été publiée sur le site de la Société européenne de cardiologie ( Cette extension a montré que le bénéfice sur la mortalité se maintenait à 36,4 mois (HR = 0,6 ; p 0,0001) et qu il était dû non seulement à une réduction de la mortalité par insuffisance cardiaque, mais également à une réduction importante de la mortalité subite (HR = 0,54 ; p = 0,006). À partir du résultat de ces études, la Société européenne de cardiologie a publié récemment une mise à jour des recommandations pour le diagnostic et le traitement de l insuffisance cardiaque chronique. Ces recommandations confirment et précisent la place de la resynchronisation et du défibrillateur implantable dans le traitement des insuffisants cardiaques [25]. Concernant le défibrillateur implantable, les indications proposées en prévention primaire sont les suivantes : une resynchronisation biventriculaire en association avec un défibrillateur (défibrillateur triple chambre) peut être considérée chez les patients qui restent symptomatiques, en insuffisance cardiaque sévère (classe III ou IV NYHA), avec une fraction d éjection 35 % et une durée de QRS > 120 ms pour améliorer la morbidité et la mortalité (classe de recommandation IIa, niveau d évidence B) ; l indication d un défibrillateur (NB : sans synchronisation) est raisonnable chez des patients sélectionnés symptomatiques coronariens à FE basse (FE < %) 40 jours au moins après un IM, sous traitement optimal pour réduire la mortalité subite (classe I niveau d évidence A) [25]. COMMENTAIRES Une récente méta-analyse des 10 études randomisées qui ont cherché à évaluer l efficacité du défibrillateur en prévention primaire rapporte une réduction relative de 25 % et une réduction absolue de 7,9 % de la mortalité globale pendant un suivi moyen de 2 à 4 ans avec le défibrillateur [26] ; 4 études se sont révélées négatives (AMIOVIRT [13], CAT [12], CABG [27], DINAMIT [7]) et les autres ont démontré le bénéfice de la défibrillation (tableau 1). Les études négatives étaient de petite taille, ou ont inclus les patients immédiatement après un infarctus du myocarde. En général, les études qui ont recruté les patients avec une dysfonction ventriculaire gauche chronique ont montré le bénéfice du défibrillateur avec une réduction de la mortalité totale de 23 à 51 %. Comme cela a déjà été observé en prévention secondaire, les données actuelles suggèrent que les patients qui ont une dysfonction ventriculaire gauche plus sévère tirent le plus grand ARCHIVES DES MALADIES DU CŒUR ET DES VAISSEAUX, tome 99, n 2, février
8 E. ALIOT ET COLLABORATEURS bénéfice du défibrillateur quelle que soit l étiologie de cardiopathie sous-jacente. Desay et al. [29] ont, en revanche centré une méta-analyse sur les études dédiées aux cardiomyopathies dilatées en apparence primitives incluant patients en prévention primaire. Le défibrillateur réduit la mortalité globale de ce groupe de patients (RR = 0,69 ; IC = 0,55-0,87 ; p < 0,002). Comme l efficacité du défibrillateur est dépendante du temps, la durée anticipée du traitement est importante à considérer pour évaluer le rapport coût/efficacité, l âge et les comorbidités doivent être largement prises en compte. Il faut également considérer que le bénéfice absolu du défibrillateur sur la mortalité globale dépend de la réduction du risque relatif par la défibrillation (25 à 30 % approximativement au global) et de la mortalité absolue de la population étudiée. Le bénéfice sera plus grand si la mortalité absolue est plus grande lorsque la réduction du risque reste la même. En d autres termes, il n y a pas d évidence que les patients qui ont une cardiomyopathie dilatée tirent proportionnellement un bénéfice moindre, mais le bénéfice absolu peut être moins important Notons que l analyse de MADIT II [6] et de SCD HeFT [15] suggère que le bénéfice du défibrillateur est peut-être plus grand chez les patients atteints de cardiopathies ischémiques qui ont un élargissement du QRS. Il existe probablement un rôle pour l ECG de surface, voire l étude de la variabilité sinusale, ou celle de l alternance de l onde T, en un mot de toutes les méthodes non invasives qui permettraient de mieux circonscrire le groupe de patients à haut risque. Si l efficacité du défibrillateur doté d un système de stimulation simple chambre «de secours» (back up, post-choc ) est établie, un grand nombre d appareils proposent aujourd hui une stimulation double chambre, conduisant ainsi à une stimulation ventriculaire plus fréquente. L étude DAVID (The Dual Chamber and VVI Implantable Defibrillator trial) [30] a comparé la stimulation double chambre (DDDR à fréquence minimale de 70/mn) à la stimulation de secours simple chambre (back up VVI à 40/min) chez 506 patients sans indication classique de stimulation, sans arythmies atriales persistantes et avec une FE 40 %. La stimulation double chambre s est révélée délétère et accompagnée d une augmentation de l objectif composite, c est-à-dire décès et hospitalisations pour insuffisance cardiaque. Cette intéressante observation, liée à la désynchronisation engendrée par une stimulation ventriculaire simple (environ 1 % de ventricules stimulés dans le groupe VVI versus environ 60 % dans le groupe DDDR), en plus de confirmer la supériorité de la stimulation privilégiant la conduction auriculo-ventriculaire native, soulève une question intéressante : les patients bénéficiant de l implantation d un défibrillateur doivent-ils recevoir une simple stimulation monochambre ou une stimulation biventriculaire? Il n est pas question d engager ici une quelconque polémique mais, sur la base des données actuelles, une solution complexe (la stimulation biventriculaire) ne peut être proposée systématiquement pour plusieurs raisons : beaucoup de patients n ont pas besoin de stimulation autre que celle de secours (post-choc...), la stimulation bi-ventriculaire n est pas un substitut parfait de la conduction par les voies normales, enfin les bénéfices indiscutables de la stimulation biventriculaire ont été observés principalement chez des patients en insuffisance cardiaque sévère. En attente de données nouvelles, une solution de simplicité doit être proposée aujourd hui. À la lecture des recommandations établies aujourd hui, on doit se poser un certain nombre de questions. Est-ce que le patient reçoit un traitement optimal pour le traitement de son insuffisance cardiaque ou pour la maladie cardiaque sous-jacente dont il est atteint? Il n est en effet certainement pas indiqué d implanter un défibrillateur tant que ces traitements ne sont pas prescrits lorsqu ils sont bien tolérés et indiqués. Par ailleurs, on se doit de garder à l esprit que l implantation d un défibrillateur n est pas un geste innocent et expose le patient à des complications potentielles ou à des chocs inappropriés, tous éléments qui doivent être pris en compte dans la décision finale. Une méta-analyse récente [31] a rapporté les complications du défibrillateur chez plus de patients. Un risque de déplacement de sonde précoce a été observé chez 2,3 % des patients, un risque d infection chez 1,9 %, un pneumothorax chez 0,6 %, une dysfonction de l appareil chez 0,5 %, un saignement sévère chez 0,4 %, un thrombus veineux chez 0,2 % et une perforation cardiaque chez 0,1 %. De plus, environ 20 % des patients ont reçu un choc inapproprié pendant leur suivi. 148 ARCHIVES DES MALADIES DU CŒUR ET DES VAISSEAUX, tome 99, n 2, février 2006
9 RECOMMANDATIONS DE LA SFC Une évaluation fondée sur les résultats des grands essais en prévention secondaire a été effectuée dans les études CIDS [32] et AVID [33]. Dans CIDS, le rapport coût-efficacité du défibrillateur varie de à dollars canadiens par année de vie gagnée en moyenne. Dans AVID, le rapport coût-efficacité était estimé à dollars américains par année de vie sauvée par le défibrillateur comparé au traitement antiarythmique. L analyse économique de MADIT I a montré que le coût du défibrillateur était d environ dollars par année de vie sauvée [34]. Un document technique d une grande assurance nord-américaine a estimé récemment le coût-efficacité du défibrillateur à dollars par année de vie gagnée et à dollars par année de vie gagnée ajustée à l activité de vie pour les patients correspondant aux caractéristiques MADIT II [35]. Pour information, une analyse coût-efficacité de SCD-HeFT a été présentée à l AHA en 2004 et a montré un coût de dollars par année de vie sauvée pour le défibrillateur. Ces estimations sont bien sûr influencées par le coût du défibrillateur, l âge des patients, la fréquence des remplacements et l efficacité du défibrillateur. Il est difficile d appliquer à la France ces études coût-efficacité, publiées à partir soit de modèles analytiques, soit des grandes études secondaires ou primaire. EVADEF, une étude d évaluation économique française, devrait nous apporter des informations très utiles à cet égard. RECOMMANDATIONS FRANÇAISES Nous avons choisi de présenter les recommandations d implantation du défibrillateur sous deux formes. La première est traditionnelle et regroupe les indications en fonction de leur niveau. Cette classification familière aux électrophysiologistes reste conforme aux normes internationales et s avère utile pour les actions d évaluation, voire d accréditation. La seconde est basée sur les questions pratiques que se posent les cliniciens et auxquelles ont essayé de répondre les études contrôlées ou certains consensus d experts. Cette classification n a aucune prétention d exhaustivité, mais elle souhaite éclairer le choix des cliniciens dans les situations les plus fréquemment rencontrées. Pour mémoire, la subdivision en trois niveaux de preuve a été adoptée. Classes Classe I : Situations dans lesquelles il y a une preuve et/ou un accord général pour dire que le traitement est bénéfique, utile et efficace. Classe II : Situations dans lesquelles il y a des éléments contradictoires et/ou des divergences d opinion sur l utilité et l efficacité du traitement : IIa : le poids des preuves est plutôt en faveur de la technique ; IIb : le poids des preuves est insuffisant pour avoir une opinion. Classe III : Situations dans lesquelles il y a une preuve et/ou un accord général pour dire que le traitement n est ni utile ni efficace ou éventuellement nuisible. Niveaux de preuves A : fondé sur des données concordantes de plusieurs études randomisées comprenant un grand nombre de patients ; B : fondé sur des données provenant d un nombre limité d études randomisées comprenant un faible nombre de patients ou de bons travaux non randomisés ou de registres d observations ; C : fondé sur un consensus des experts consultés. ARCHIVES DES MALADIES DU CŒUR ET DES VAISSEAUX, tome 99, n 2, février
10 E. ALIOT ET COLLABORATEURS Recommandations françaises des indications d un DAI selon la classe et le niveau de preuve Situation clinique Classe Preuve Arrêt cardiaque par FV ou TV, sans cause aiguë ou réversible I A Patients coronariens sans ou avec symptômes d insuffisance cardiaque légère ou modérée (classe NYHA II ou III), une FEVG 30 % mesurée au moins 1 mois après un IDM et 3 mois après un geste de revascularisation (chirurgie ou angioplastie) I B TV soutenue spontanée symptomatique sur cardiopathie I B TV soutenue spontanée, mal tolérée, en l absence d anomalie cardiaque, pour laquelle un traitement médical ou une ablation ne peuvent être réalisés ou ont échoué I B Syncope de cause inconnue avec TV soutenue ou FV déclenchable, en présence d une anomalie cardiaque sous-jacente I B Patients coronariens avec dysfonction ventriculaire gauche (fraction d éjection de 31 à 35 %) mesurée au moins 1 mois après un IDM et 3 mois après une procédure de revascularisation (chirurgie ou angioplastie) avec une arythmie ventriculaire (TV, FV) déclenchable IIa B Patients atteints d une cardiomyopathie dilatée en apparence primitive avec une fraction d éjection 30 % et une classe NYHA II ou III IIa B Maladie génétique à haut risque de mort subite par fibrillation ventriculaire sans aucun autre traitement efficace connu IIa B Patients en insuffisance cardiaque qui restent symptomatiques, en classe III ou IV NYHA,sous traitement médical optimal, avec fraction d éjection 35 % et durée de QRS > 120 ms : indication d un défibrillateur triple chambre* IIa B * Il n existe pas à cette date d évidence actuelle de la supériorité du DAI biventriculaire sur le stimulateur de resynchronisation seul, dans cette indication. Patients coronariens, aux antécédents d infarctus, avec dysfonction ventriculaire gauche (fraction d éjection 31 à 35 %) IIb C Patients atteints de cardiopathie dilatée en apparence primitive, avec dysfonction ventriculaire gauche (fraction d éjection de 31 à 35 %) et une classe NYHA II ou III IIb C TV soutenue mal tolérée chez un patient en attente de transplantation cardiaque IIb C Syncope de cause inconnue sans trouble du rythme déclenchable III C TV ou FV incessantes malgré le traitement III C TV ou FV curables par chirurgie ou ablation, ne mettant pas en jeu le pronostic vital (ex. : TV fasciculaires, TV infundibulaires ) III C TV ou FV dues à des causes aiguës ou réversibles (ex. : ischémie, hypokaliémie ) III C TV ou FV et maladie mentale susceptibles d être aggravées par l implantation ou d empêcher le suivi III C Arrêt circulatoire par TV ou FV avec séquelles neurologiques graves III C TV ou FV et maladie terminale avec espérance de vie de moins d un an III C TV ou FV et insuffisance cardiaque terminale chez un patient non candidat à la transplantation III C 150 ARCHIVES DES MALADIES DU CŒUR ET DES VAISSEAUX, tome 99, n 2, février 2006
11 RECOMMANDATIONS DE LA SFC Recommandations françaises «cliniques» d implantation d un DAI Ces indications souhaitent aider le clinicien dans sa décision d implanter un défibrillateur en fonction d un trouble du rythme, d un symptôme, d une cardiopathie, d une anomalie électrique. Elle est fondée sur les études qui ont été rappelées précédemment dans cet article et sur des articles de consensus ACC/AHA/ESC publiés récemment lorsque ceux-ci sont disponibles. En préambule, il faut bien sûr rappeler que les contre-indications formelles à l implantation d un défibrillateur restent entières, en l occurrence une maladie mentale susceptible d être aggravée par l implantation ou d empêcher le suivi ; une espérance de vie de moins de un an. Devant un trouble du rythme ventriculaire documenté FV sans cause aiguë réversible TV soutenue spontanée symptomatique sur cardiopathie TV soutenue spontanée, mal tolérée, en l absence d anomalie cardiaque, pour laquelle un traitement médical ou une ablation ne peut être réalisée ou a échoué Classe I, niveau de preuve A Classe I, niveau de preuve B Classe I, niveau de preuve B TV soutenue mal tolérée chez un patient en attente de transplantation cardiaque Classe IIb, niveau de preuve C TV ou FV incessantes malgré le traitement TV ou FV curables par chirurgie ou ablation ne mettant pas en jeu le pronostic vital (ex. : TV fasciculaires, TV infundibulaires ) TV et FV dues à des causes aiguës ou réversibles (ex. : ischémie, hypokaliémie) TV ou FV avec insuffisance cardiaque terminale chez un patient non candidat à la transplantation Classe III, niveau de preuve C Classe III, niveau de preuve C Classe III, niveau de preuve C Classe III, niveau de preuve C Devant un symptôme ou un événement clinique Arrêt cardio-circulatoire par FV/TV documentée, réanimé avec succès En l absence de cause aiguë ou irréversible Classe I, niveau de preuve A Arrêt cardio-circulatoire par TV ou FV avec séquelles neurologiques graves Classe III, niveau de preuve C Syncope d origine indéterminée : Syncope de cause inconnue avec TV soutenues ou FV déclenchables (en présence d une anomalie cardiaque sous-jacente) Classe I, niveau de preuve B Syncope de cause inconnue sans trouble du rythme déclenchable Classe III, niveau de preuve C Insuffisance cardiaque chronique (systolique) : Patients coronariens sans ou avec symptôme d insuffisance cardiaque légère ou modérée (classe NYHA II ou III), FEVG 30 % mesurée au moins 1 mois après un infarctus du myocarde et 3 mois après un geste de revascularisation (chirurgie ou angioplastie) Classe I, niveau de preuve B Patients en insuffisance cardiaque qui restent symptomatiques en classe NYHA III ou IV sous traitement médical optimal, avec FE 35 % et durée de QRS > 120 ms : indication d un défibrillateur triple chambre * Classe IIa, niveau de preuve B *Il n existe pas à cette date d évidence actuelle de la supériorité du DAI biventriculaire sur le stimulateur de resynchronisation seul, dans cette indication Patients avec cardiomyopathie dilatée en apparence primitive, FE de 31 à 35 % et classe fonctionnelle NYHA II ou III Classe IIb, niveau de preuve C Devant une cardiopathie Ces recommandations reprennent essentiellement les indications primaires d implantation d un défibrillateur, puisque les paragraphes ci-dessus ont évoqué les indications secondaires liées à la survenue d une TV, d une FV ou d un arrêt cardio-circulatoire. Dans le postinfarctus du myocarde : Patients coronariens sans ou avec symptômes d insuffisance cardiaque légère ou modérée (classe NYHA II ou III), une FEVG 30 % mesurée au moins 1 mois après un IDM et 3 mois après un geste de revascularisation (chirurgie ou angioplastie) Classe I, niveau de preuve B Patients coronariens avec dysfonction ventriculaire gauche (FE de 31 à 35 %) mesurée au moins 1 mois après un IDM et 3 mois après une procédure de revascularisation (chirurgie ou angioplastie) avec une arythmie ventriculaire (TV, FV) déclenchable Classe IIa, niveau de preuve B Patients coronariens, aux antécédents d infarctus, avec dysfonction ventriculaire gauche (FE 31 à 35 %) Classe IIb, niveau de preuve C ARCHIVES DES MALADIES DU CŒUR ET DES VAISSEAUX, tome 99, n 2, février
12 E. ALIOT ET COLLABORATEURS Devant une cardiomyopathie dilatée en apparence primitive : Patients atteints d une cardiomyopathie dilatée en apparence primitive avec FE 30 % et une classe NYHA II ou III Patients atteints de cardiomyopathie dilatée en apparence primitive avec dysfonction ventriculaire gauche (FE 31 à 35 %), et une classe NYHA II ou III sous traitement optimal Classe IIa, niveau de preuve B Classe IIb, niveau de preuve C Devant une cardiomyopathie hypertrophique : Ces indications sont fondées sur le document récent de consensus de l ACC et de l ESC [36]. Les risques majeurs de mort subite chez les patients atteints de cardiomyopathie hypertrophique sont, en plus d un arrêt cardiaque ressuscité ou d une tachycardie ventriculaire soutenue spontanée : une histoire familiale de mort subite prématurée, une syncope inexpliquée, une épaisseur de paroi ventriculaire gauche 30 mm, une réponse anormale de la tension artérielle à l effort, une tachycardie ventriculaire non soutenue spontanée. Il est clair que ces facteurs de risque sont indépendants. L absence de facteur de risque identifie un groupe à bas risque, mais la valeur prédictive positive de chacun de ses facteurs est faible, leur association améliorant cette valeur. Patients atteints d une cardiomyopathie hypertrophique avec facteurs de risque majeur de mort subite Classe IIa, niveau de preuve C Devant une dysplasie ventriculaire droite arythmogène : Bien que cela ne soit pas supporté par une grande étude randomisée, un certain nombre de facteurs de risque sont aujourd hui acceptés en vue d une implantation primaire : hormis les survivants d un arrêt cardiaque ou les patients qui présentent une tachycardie ventriculaire, une atteinte extensive du ventricule droit incluant les patients avec une atteinte ventriculaire gauche, une histoire familiale de mort subite ou une syncope inexpliquée [37]. Patients atteints d une dysplasie ventriculaire droite arythmogène avec atteinte du ventricule gauche, ou une histoire familiale de mort subite, ou une syncope d origine indéterminée Classe IIa, niveau de preuve C Devant une anomalie ECG isolée Syndrome de Brugada La prise en charge du syndrome du Brugada vient de faire l objet d une conférence de consensus endossée par la Heart Rhythm Society (HRS) et l European Heart Rhythm Association (EHRA). Les recommandations ci-dessous sont extraites de ce rapport de consensus [38]. Syndrome de Brugada avec aspect de type I spontané sur l ECG Symptomatiques : mort subite récupérée Classe I, niveau de preuve C syncopes, crise d épilepsie ou convulsion, respiration agonique nocturne, en l absence de cause extracardiaque Classe I, niveau de preuve C Asymptomatiques : en présence d une histoire familiale de mort subite suspecte d être liée à un syndrome de Brugada : en cas de déclenchement d une arythmie ventriculaire à la stimulation ventriculaire programmée (stimulation en classe IIa comme élément prédictif) Classe IIa, niveau de preuve C en l absence d histoire familiale de mort subite suspecte d être liée à un syndrome de Brugada : en cas de déclenchement d une arythmie ventriculaire à la stimulation ventriculaire programmée (stimulation en classe IIa comme élément prédictif) Classe IIa, niveau de preuve C Syndrome de Brugada avec un ECG de type I induit par la prise d un médicament sodium-bloqueur Symptomatiques : mort subite récupérée Classe I, niveau de preuve C Syncopes, crise d épilepsie ou convulsions, respiration agonique nocturne, en l absence de cause extracardiaque Classe IIa, niveau de preuve C Asymptomatiques : histoire familiale de mort subite suspecte d être liée à un syndrome de Brugada, en cas de déclenchement d une arythmie ventriculaire à la stimulation ventriculaire programmée (stimulation en classe IIb comme élément prédictif) Classe IIb, niveau de preuve C Syndrome du QT long : La prévention de la mort subite est basée principalement sur le traitement bêtabloquant. Néanmoins, une indication d implantation de DAI semble pouvoir être retenue chez les patients qui présentent un événement cardiaque comme une syncope ou une torsade de pointe (et bien sûr un arrêt cardiaque), alors même qu ils sont sous un traitement bêtabloquant bien conduit. La protection par les bêtabloquants est incomplète chez les patients atteints de LQT 2, LQT 3. Il semble que les patients au plus haut risque de devenir symptomatiques aient les caractéristiques suivantes : LQT1 et LQT2 avec un QTc > 500 ms, et LQT3 chez l homme quelle que soit la durée de l intervalle QT [39]. Patients atteints d un syndrome du QT long, sous bêtabloquant et qui présentent une syncope ou une torsade de pointe Classe IIa, niveau de preuve B Patients atteints d un syndrome du QT long dans les catégories à haut risque d arrêt cardiaque, type LQT1 et LQT2 avec un QTc > 500 ms, et LQT3 chez l homme, quelle que soit la durée de l intervalle QT Classe IIb, niveau de preuve B 152 ARCHIVES DES MALADIES DU CŒUR ET DES VAISSEAUX, tome 99, n 2, février 2006
13 RECOMMANDATIONS DE LA SFC CONCLUSION Les recommandations publiées ici reflètent l état actuel de nos connaissances fondées sur la littérature publiée.il faut toutefois garder à l esprit que chaque cas doit être évalué individuellement dans son contexte clinique spécifique. L analyse de sous-groupes peut conduire à des hypothèses dérivées qui si elles sont prouvées, pourront conduire à une révision de ces recommandations. D un autre côté, l inclusion d un groupe quelconque de patients en classe I ne doit pas faire cesser les investigations et les études cliniques, afin d essayer d affiner nos connaissances sur les sous-groupes de patients pour distinguer ceux qui bénéficieront au mieux de la défibrillation implantable. Références 1. Leclercq JF, Lévy S. Indication du défibrillateur automatique implantable ventriculaire. La version française. Arch Mal Cœur 2000;10:93: The antiarrhythmics versus implantable defibrillators (AVID Investigators). A comparison of antiarrhythmic-drug therapy with implantable defibrillator in patients resuscitated from near-fatal ventricular arrhythmias. N Engl J Med 1997;337: Connolly SJ, Gent M, Roberts RS, et al. Canadian implantable defibrillator study (CIDS) : A randomized trial of the implantable cardioverter defibrillator against amiodarone. Circulation 2000;101: Kuck KH, Cappato R, Sibels J, et al. Randomized comparison of antiarrhythmic drug therapy with implantable defibrillators in patients resuscitated from cardiac arrest. The Cardiac Arrest Study Hamburg (CASH). Circulation 2000;102: Connolly SJ, Hallstrom AP, Cappato R, et al. Meta-analysis of the implantable cardioverter defibrillator secondary prevention trials. AVID, CASH and CIDS studies. Antiarrhythmic vs implantable defibrillator study. Cardiac Arrest Study Hamburg. Canadian Implantable Defibrillator Study. Eur Heart J 2000;21: Moss AJ, Zareba W, Hall WJ, et al. Prophylactic implantation of a defibrillator in patients with myocardial infarction and reduced ejection fraction. N Engl J Med 2002;346: Hohnloser SH, Kuck KH, Dorian P. on behalf of the DINAMIT investigators et al. Prophylactic use of an implantable cardioverter-defibrillator after acute myocardial infarction. N Engl J Med 2004 ;351: Moss AJ, Hall WJ, Cannom DS, et al. Improved survival with an implanted defibrillator in patients with coronary disease at high risk for ventricular arrhythmia. Multicenter automatic defibrillator implantation trial investigators. N Engl J Med 1996;335(19): Moss AJ, Daubert J, Zareba W. MADIT-II : clinical implications. Cardiac Electrophysiol Rev 2002;6: Moss AJ, MADIT-I and MADIT-II. J Cardiovasc Electrophysiol 2003;14: Touboul P. Défibrillateur prophylactique après MADIT II. L annonce d un tournant? Arch Mal Cœur 2003; 96:4: Bänsch D, Antz M, Boczor S, et al. Primary prevention of sudden cardiac death in idiopathic dilated cardiomyopathy. Circulation 2002;105: Strickberger SA, Hummel JD, Bartlett TG, et al. Amiodarone versus implantable cardioverter-defibrillator : randomized trial in patients with nonischemic dilated cardiomyopathy and asymptomatic nonsustained ventricular tachycardia AMIOVIRT. JACC 2003;41: Kadish A, Dyer A, Daubert JP, et al. For the defibrillators in non-ischemic cardiomyopathy treatment evaluation (DEFINITE) investigators. Prophylactic defibrillator implantation in patients with nonischemic dilated cardiomyopathy. N Engl J Med 2004;350: Bardy GH, Lee KL, Mark DB, et al. Sudden Cardiac Death in Heart Failure Trial (SCD-HeFT) investigators. Amiodarone or an implantable cardioverter-defibrillator for congestive heart failure. N Engl J Med 2005;352: Julian DG, Camm AJ, Frangin G. Randomised trail of effect of Amiodarone on mortality in patients with left ventricular dysfunction after recent myocardial infarction : EMIAT. Lancet 1997;349: Cairns JA, Connolly SJ, Roberts RS, et al. Randomised trial of outcome after myocardial infarction in patients with frequent or repetitive ventricular premature depolarisations : CAMIAT. Lancet 1997;349: Singh SN, Fletcher RD, Fischer SG, et al. Amiodarone in patients with congestive heart failure and asymptomatic ventricular arrhythmia. N Engl J Med 1995;333: Bristow MR, Saxon L.A, Boehmer J, et al. Comparison of medical therapy, pacing, and defibrillation in heart failure COMPANION) investigators. Cardiac-resynchronization therapy with or without an implantable defibrillator in advanced chronic heart failure. N Engl J Med 2004;350: Cazeau S, Leclerc C, Lavergne T, et al. Multisite stimulation in cardiomyopathies (MUSTIC) study investigators. Effects of multisite biventricular pacing in patients with heart failure an intraventriuclar conduction delay. N Engl J Med 2001;344: Abraham WT, Fischer WG, Smith AL, et al. MIRACLE study Group. Multicenter insync randomized clinical evaluation. Cardiac resynchronization in chronic heart failure. N Engl J Med 2002;346: Higgins SL, Hummel JD, Niazi IK, et al. (CONTAK-CD study) cardiac resynchronization therapy for the treatment of heart failure in patients with intraventricular conduction delay and malignant ventricular tachyarrhythmias. J Am Coll Cardiol 2003;42: McAlister FA, Ezekowitz JA, Wiebe N, et al. Systematic review : cardiac resynchronization in patients with symptomatic heart failure. Ann Intern Med 2004;141: ARCHIVES DES MALADIES DU CŒUR ET DES VAISSEAUX, tome 99, n 2, février
14 E. ALIOT ET COLLABORATEURS Références (suite) 24. Cleland JG, Daubert JC, Erdmann E, et al. (CARE-HF study). The effect of cardiac resynchronization therapy on morbidity and mortality in heart failure. N Eng J Med 2005;352: Swedberg K, Cleland J, Dargie H et al. Guidelines for the diagnosis and treatment of chronic heart failure (update 2005). Eur Heart J 2005;26(11): Nanthakumar K, Epstein AE, Kay GN, Plum VJ, Lee DS. Prophylactic implantable cardioverter-defibrillator therapy in patients with left ventricular systolic dysfunction ; a pooled analysis of 10 primary prevention trials. J Am Coll Cardiol 2004;44: Bigger JT Jr. Prophylactic use of implanted cardiac defibrillators in patients at with risk for ventricular arrhythmias after coronary-artery by pass graft surgery. Coronary Artery Bypass Graft (CABG) Patch Trial Investigators. N Engl J Med 1997;337: Buxton AE, Lee KL, Fisher JD, Josephson ME, Prystowsky EN, Hafley G. A randomized study of the prevention of sudden death in patients with coronary artery disease. Multicenter Unsustained Tachycardia Trial Investigators. N Engl J Med 1999;341: Desai AS, Fang JC, Maisel WH et al. Implantable defibrillators for the prevention of mortality in patients with nonischemic cardiomyopathy : a meta-analysis of randomized controlled trials. JAMA 2004;292: Wilkoff BL, Cook JR, Epstein AE et al. Dual chamber pacing or ventricular backup pacing in patients with an implantable defibrillator. The DAVID trial. JAMA 2002;288: Lee DS, Green LD, Liu PP, et al. Effectiveness of implantable defibrillators for preventing arrhythmic events and deaths. A meta-analysis. J Am Coll Cardiol 2003;41: O Brien BJ, Connolly SJ, Goeree R, et al. Cost-effectiveness of the implantable cardioverter-defibrillator : results from the Canadian implantable defibrillator study (CIDS). Circulation 2001;103: Larsen G, Hallstrom A, McAnulty J, et al. AVID investigators. Cost-effectiveness of the implantable cardioverter-defibrillator versus antiarrhythmic drugs in survivors of serious ventricular tachyarrhythmias : results of the Antiarrhythmics versus implantable defibrillators (AVID) economic analysis substudy. Circulation 2002;105: Mushlin AI, Hall WJ, Zwanziger J, et al. The cost-effectiveness of automatic implantable cardiac defibrillators : results from MADIT. Multicenter automatic defibrillator implantation trial. Circulation 1998;97: Special report : cost-effectiveness of implantable cardioverter-defibrillator in a MADIT-II population. Technol Eval Cent Assess Program Exec Summ 2004;19: Maron BJ, McKenna WJ, Danielson GK et al. ACC/ESC clinical experts consensus document on hypertrophic cardiomyopathy. Eur Heart J 2003;24: Sen-Chowdhry S, Lowe MD, Sporton SC. Arrhythmogenic right ventricular cardiomyopathy : clinical presentation, diagnosis and management. Am J Med 2004;117: Antzelevitch C, Brugada P, Borggrefe M. Brugada syndrome : report of the second consensus conference. Circulation 2005;111: Priori SG, Schwartz PJ, Napolitano C, et al. Risk stratification in the long-qt syndrome. N Engl J Med 2003;348: Comité de relecture : R. Brion, B, Charbonnier, Y. Cottin et J.F. Thebaut 154 ARCHIVES DES MALADIES DU CŒUR ET DES VAISSEAUX, tome 99, n 2, février 2006
Cas clinique: Mr A.M. 1940 A.M. 1940. A.M. 1940;Resynchro avant-après. Resynchronisation avant et après 12 mois: RX thorax.
 Cas clinique: Mr A.M. 1940 A.M,1940, 2 ans près son infarctus malaise lors d une marche, syncope et choc électrique Infarctus antérieur : FEVG 30% Coro:Recanalisation / l IVA ECG: sinusal QRS 0.10, inf.
Cas clinique: Mr A.M. 1940 A.M,1940, 2 ans près son infarctus malaise lors d une marche, syncope et choc électrique Infarctus antérieur : FEVG 30% Coro:Recanalisation / l IVA ECG: sinusal QRS 0.10, inf.
GUIDE - AFFECTION DE LONGUE DURÉE. Troubles du rythme ventriculaire graves chroniques
 GUIDE - AFFECTION DE LONGUE DURÉE Troubles du rythme ventriculaire graves chroniques Juillet 2009 Ce guide médecin est téléchargeable sur www.has-sante.fr Haute Autorité de Santé 2, avenue du Stade-de-France
GUIDE - AFFECTION DE LONGUE DURÉE Troubles du rythme ventriculaire graves chroniques Juillet 2009 Ce guide médecin est téléchargeable sur www.has-sante.fr Haute Autorité de Santé 2, avenue du Stade-de-France
Notions de base Gestion du patient au bloc opératoire
 Notions de base Gestion du patient au bloc opératoire Vieillissement de la population Augmentation du nombre de patients porteurs de stimulateurs cardiaques et défibrillateurs implantables Augmentation
Notions de base Gestion du patient au bloc opératoire Vieillissement de la population Augmentation du nombre de patients porteurs de stimulateurs cardiaques et défibrillateurs implantables Augmentation
Prise en charge du patient porteur d un dispositif implantable. Dr Philippe Gilbert Cardiologue CHU pavillon Enfant-Jésus
 Prise en charge du patient porteur d un dispositif implantable Dr Philippe Gilbert Cardiologue CHU pavillon Enfant-Jésus Objectifs Expliquer le fonctionnement des stimulateurs et défibrillateurs Identifier
Prise en charge du patient porteur d un dispositif implantable Dr Philippe Gilbert Cardiologue CHU pavillon Enfant-Jésus Objectifs Expliquer le fonctionnement des stimulateurs et défibrillateurs Identifier
La Dysplasie Ventriculaire Droite Arythmogène
 1 La Dysplasie Ventriculaire Droite Arythmogène Document rédigé par l équipe pluridisciplinaire du centre de référence pour les maladies cardiaques héréditaires (Paris), en collaboration avec des patients
1 La Dysplasie Ventriculaire Droite Arythmogène Document rédigé par l équipe pluridisciplinaire du centre de référence pour les maladies cardiaques héréditaires (Paris), en collaboration avec des patients
PRINCIPE ET FONCTIONNEMENT DES DÉFIBRILLATEURS AUTOMATIQUES IMPLANTABLES (DAI)
 PRINCIPE ET FONCTIONNEMENT DES DÉFIBRILLATEURS AUTOMATIQUES IMPLANTABLES (DAI) 2 Défibrillateur Automatique Implantable SOMMAIRE Introduction Indications Principe du DAI Historique Composants et structure
PRINCIPE ET FONCTIONNEMENT DES DÉFIBRILLATEURS AUTOMATIQUES IMPLANTABLES (DAI) 2 Défibrillateur Automatique Implantable SOMMAIRE Introduction Indications Principe du DAI Historique Composants et structure
AVIS DE LA CNEDiMTS 09 juillet 2013. Prestation associée aux systèmes de télésurveillance des défibrillateurs cardiaques implantables
 COMMISSION NATIONALE D EVALUATION DES DISPOSITIFS MEDICAUX ET DES TECHNOLOGIES DE SANTE AVIS DE LA CNEDiMTS 09 juillet 2013 CONCLUSIONS Prestation associée aux systèmes de télésurveillance des défibrillateurs
COMMISSION NATIONALE D EVALUATION DES DISPOSITIFS MEDICAUX ET DES TECHNOLOGIES DE SANTE AVIS DE LA CNEDiMTS 09 juillet 2013 CONCLUSIONS Prestation associée aux systèmes de télésurveillance des défibrillateurs
Les différentes maladies du coeur
 Auteur : Dr Pascal AMEDRO Les différentes maladies du coeur 1. Le cœur normal L oxygène capté dans l air va dans les poumons, où le sang «bleu» est alors oxygéné et devient «rouge». Il est conduit par
Auteur : Dr Pascal AMEDRO Les différentes maladies du coeur 1. Le cœur normal L oxygène capté dans l air va dans les poumons, où le sang «bleu» est alors oxygéné et devient «rouge». Il est conduit par
QUEL PROTOCOLE DE REENTRAINEMENT PROPOSER AUX PATIENTS INSUFFISANTS CARDIAQUES?
 QUEL PROTOCOLE DE REENTRAINEMENT PROPOSER AUX PATIENTS INSUFFISANTS CARDIAQUES? Cliquez pour modifier le style des sous titres du masque MARIE CHRISTINE MERSCH MASSEUR KINESITHERAPEUTE Service de Réadaptation
QUEL PROTOCOLE DE REENTRAINEMENT PROPOSER AUX PATIENTS INSUFFISANTS CARDIAQUES? Cliquez pour modifier le style des sous titres du masque MARIE CHRISTINE MERSCH MASSEUR KINESITHERAPEUTE Service de Réadaptation
Les défibrillateurs cardiaques implantables
 Les défibrillateurs cardiaques implantables Etudes d'évaluation économique Etudes d'évaluation technologique Avant-propos Cette étude a été réalisée, à la demande de la Caisse Nationale de l'assurance
Les défibrillateurs cardiaques implantables Etudes d'évaluation économique Etudes d'évaluation technologique Avant-propos Cette étude a été réalisée, à la demande de la Caisse Nationale de l'assurance
Qui doit-on resynchroniser en 201 3?
 Qui doit-on resynchroniser en 201 3? H. HIRECHE Ṣ. COMBES,A. BOUZEMAN,B. CASTEIGT,F.JOURDA, R. PROVIDENCIA,N. COMBES,J.-P,ALBENQUEȘ. BOVEDA, Départementde rythmologie, Clinique Pasteur,Toulouse La thérapie
Qui doit-on resynchroniser en 201 3? H. HIRECHE Ṣ. COMBES,A. BOUZEMAN,B. CASTEIGT,F.JOURDA, R. PROVIDENCIA,N. COMBES,J.-P,ALBENQUEȘ. BOVEDA, Départementde rythmologie, Clinique Pasteur,Toulouse La thérapie
23. Interprétation clinique des mesures de l effet traitement
 23. Interprétation clinique des mesures de l effet traitement 23.1. Critères de jugement binaires Plusieurs mesures (indices) sont utilisables pour quantifier l effet traitement lors de l utilisation d
23. Interprétation clinique des mesures de l effet traitement 23.1. Critères de jugement binaires Plusieurs mesures (indices) sont utilisables pour quantifier l effet traitement lors de l utilisation d
S o m m a i r e 1. Sémiologie 2. Thérapeutique
 Sommaire 1. Sémiologie... 1 Auscultation cardiaque... 1 Foyers d auscultation cardiaque... 1 Bruits du cœur... 1 Souffles fonctionnels... 2 Souffles organiques... 2 Souffle cardiaque chez l enfant... 3
Sommaire 1. Sémiologie... 1 Auscultation cardiaque... 1 Foyers d auscultation cardiaque... 1 Bruits du cœur... 1 Souffles fonctionnels... 2 Souffles organiques... 2 Souffle cardiaque chez l enfant... 3
Télé-expertise et surveillance médicale à domicile au service de la médecine générale :
 Télé-expertise et surveillance médicale à domicile au service de la médecine générale : Docteur DARY Patrick, Cardiologue, Praticien Hospitalier Centre Hospitalier de St YRIEIX - Haute Vienne 87500 Situé
Télé-expertise et surveillance médicale à domicile au service de la médecine générale : Docteur DARY Patrick, Cardiologue, Praticien Hospitalier Centre Hospitalier de St YRIEIX - Haute Vienne 87500 Situé
SOMMAIRE RECOMMANDATIONS DE LA SFC I. ÉVALUATION DU RISQUE D ÉVÉNEMENTS APRÈS IDM 698 II. THÉRAPEUTIQUES MÉDICAMENTEUSES 705
 SOMMAIRE RECOMMANDATIONS DE LA SFC I. ÉVALUATION DU RISQUE D ÉVÉNEMENTS APRÈS IDM 698 A. Évaluation non invasive... 700 1. Recherche d une ischémie myocardique... 700 a. Épreuve d effort b. Scintigraphie
SOMMAIRE RECOMMANDATIONS DE LA SFC I. ÉVALUATION DU RISQUE D ÉVÉNEMENTS APRÈS IDM 698 A. Évaluation non invasive... 700 1. Recherche d une ischémie myocardique... 700 a. Épreuve d effort b. Scintigraphie
compaction ventriculaire gauche sur la fonction ventriculaire chez l adulte
 Influence des paramètres de non compaction ventriculaire gauche sur la fonction ventriculaire chez l adulte C. Defrance, K. Warin-Fresse, G. Fau, P. Guérin, B. Delasalle, P.D. Crochet La non compaction
Influence des paramètres de non compaction ventriculaire gauche sur la fonction ventriculaire chez l adulte C. Defrance, K. Warin-Fresse, G. Fau, P. Guérin, B. Delasalle, P.D. Crochet La non compaction
UN PATIENT QUI REVIENT DE LOIN. Abdelmalek AZZOUZ GRCI 29/11/2012 Service de Cardiologie A2 CHU Mustapha. Alger Centre. Algérie
 Abdelmalek AZZOUZ GRCI 29/11/2012 Service de Cardiologie A2 CHU Mustapha. Alger Centre. Algérie Mr A.A. âgé de 55ans. Facteurs de risque: Diabétique depuis 5ans. Antécédents: aucun. Fumeur 15paquets/année.
Abdelmalek AZZOUZ GRCI 29/11/2012 Service de Cardiologie A2 CHU Mustapha. Alger Centre. Algérie Mr A.A. âgé de 55ans. Facteurs de risque: Diabétique depuis 5ans. Antécédents: aucun. Fumeur 15paquets/année.
La prise en charge de votre insuffisance cardiaque
 G U I D E - A F F E C T I O N D E L O N G U E D U R É E La prise en charge de votre insuffisance cardiaque Vivre avec une insuffisance cardiaque Décembre 2007 Pourquoi ce guide? Votre médecin traitant
G U I D E - A F F E C T I O N D E L O N G U E D U R É E La prise en charge de votre insuffisance cardiaque Vivre avec une insuffisance cardiaque Décembre 2007 Pourquoi ce guide? Votre médecin traitant
Le traitement de l'insuffisance cardiaque chez le chien
 Folia veterinaria Le traitement de l'insuffisance cardiaque chez le chien Les principaux traitements à instaurer chez le chien insuffisant cardiaque sont passés en revue en insistant sur les critères de
Folia veterinaria Le traitement de l'insuffisance cardiaque chez le chien Les principaux traitements à instaurer chez le chien insuffisant cardiaque sont passés en revue en insistant sur les critères de
PRINTEMPS MEDICAL DE BOURGOGNE ASSOCIATIONS ANTIAGREGANTS ET ANTICOAGULANTS : INDICATIONS ET CONTRE INDICATIONS
 PRINTEMPS MEDICAL DE BOURGOGNE ASSOCIATIONS ANTIAGREGANTS ET ANTICOAGULANTS : INDICATIONS ET CONTRE INDICATIONS Dr Mourot cardiologue Hôpital d Auxerre le 31 mars 2012 PLAN DE LA PRESENTATION ASSOCIATION
PRINTEMPS MEDICAL DE BOURGOGNE ASSOCIATIONS ANTIAGREGANTS ET ANTICOAGULANTS : INDICATIONS ET CONTRE INDICATIONS Dr Mourot cardiologue Hôpital d Auxerre le 31 mars 2012 PLAN DE LA PRESENTATION ASSOCIATION
B06 - CAT devant une ischémie aiguë des membres inférieurs
 B06-1 B06 - CAT devant une ischémie aiguë des membres inférieurs L ischémie aiguë est une interruption brutale du flux artériel au niveau d un membre entraînant une ischémie tissulaire. Elle constitue
B06-1 B06 - CAT devant une ischémie aiguë des membres inférieurs L ischémie aiguë est une interruption brutale du flux artériel au niveau d un membre entraînant une ischémie tissulaire. Elle constitue
LIGNES DIRECTRICES CLINIQUES TOUT AU LONG DU CONTINUUM DE SOINS : Objectif de ce chapitre. 6.1 Introduction 86
 LIGNES DIRECTRICES CLINIQUES TOUT AU LONG DU CONTINUUM DE SOINS : ÉTABLISSEMENT DE LIENS ENTRE LES PERSONNES CHEZ QUI UN DIAGNOSTIC D INFECTION À VIH A ÉTÉ POSÉ ET LES SERVICES DE SOINS ET DE TRAITEMENT
LIGNES DIRECTRICES CLINIQUES TOUT AU LONG DU CONTINUUM DE SOINS : ÉTABLISSEMENT DE LIENS ENTRE LES PERSONNES CHEZ QUI UN DIAGNOSTIC D INFECTION À VIH A ÉTÉ POSÉ ET LES SERVICES DE SOINS ET DE TRAITEMENT
INSUFFISANCE CARDIAQUE «AU FIL DES ANNEES»
 INSUFFISANCE CARDIAQUE «AU FIL DES ANNEES» v On ne guérit pas ( en général ) d une insuffisance cardiaque, mais on peut la stabiliser longtemps, très longtemps à condition v Le patient insuffisant cardiaque
INSUFFISANCE CARDIAQUE «AU FIL DES ANNEES» v On ne guérit pas ( en général ) d une insuffisance cardiaque, mais on peut la stabiliser longtemps, très longtemps à condition v Le patient insuffisant cardiaque
Prise en charge de l embolie pulmonaire
 Prise en charge de l embolie pulmonaire Dr Serge Motte Liège 06.12.14 - Laack TA et Goyal DG, Emerg Med Clin N Am 2004; 961-983 2 PLAN Diagnostic Prise en charge: Phase aiguë: analyse de gravité Choix
Prise en charge de l embolie pulmonaire Dr Serge Motte Liège 06.12.14 - Laack TA et Goyal DG, Emerg Med Clin N Am 2004; 961-983 2 PLAN Diagnostic Prise en charge: Phase aiguë: analyse de gravité Choix
Cas clinique n 1. Y-a-t-il plusieurs diagnostics possibles? Son HTA a t elle favorisé ce problème?
 Cas clinique n 1 Michel que vous suivez de longue date a l impression depuis quelques jours, d entendre des battements irréguliers le soir en se couchant ; il va parfaitement bien par ailleurs et rapporte
Cas clinique n 1 Michel que vous suivez de longue date a l impression depuis quelques jours, d entendre des battements irréguliers le soir en se couchant ; il va parfaitement bien par ailleurs et rapporte
Insuffisance cardiaque
 Insuffisance cardiaque Connaître son évolution pour mieux la vivre Guide d accompagnement destiné au patient et ses proches Table des matières L évolution habituelle de l insuffisance cardiaque 5 Quelles
Insuffisance cardiaque Connaître son évolution pour mieux la vivre Guide d accompagnement destiné au patient et ses proches Table des matières L évolution habituelle de l insuffisance cardiaque 5 Quelles
INFORMATION À DESTINATION DES PROFESSIONNELS DE SANTÉ LE DON DU VIVANT
 INFORMATION À DESTINATION DES PROFESSIONNELS DE SANTÉ LE DON DU VIVANT QUELS RÉSULTATS POUR LE RECEVEUR? QUELS RISQUES POUR LE DONNEUR? DONNER UN REIN DE SON VIVANT PEUT CONCERNER CHACUN /////////////////////////////////////////////////////////////////////////////////////////////////////////////////////////////
INFORMATION À DESTINATION DES PROFESSIONNELS DE SANTÉ LE DON DU VIVANT QUELS RÉSULTATS POUR LE RECEVEUR? QUELS RISQUES POUR LE DONNEUR? DONNER UN REIN DE SON VIVANT PEUT CONCERNER CHACUN /////////////////////////////////////////////////////////////////////////////////////////////////////////////////////////////
Colette Franssen Département d Anesthésie Réanimation CHU Sart Tilman LIEGE
 Colette Franssen Département d Anesthésie Réanimation CHU Sart Tilman LIEGE La mise au point préopératoire par un anesthésiste permet de mieux planifier l organisation de la salle d opération, d éviter
Colette Franssen Département d Anesthésie Réanimation CHU Sart Tilman LIEGE La mise au point préopératoire par un anesthésiste permet de mieux planifier l organisation de la salle d opération, d éviter
Item 169 : Évaluation thérapeutique et niveau de preuve
 Item 169 : Évaluation thérapeutique et niveau de preuve COFER, Collège Français des Enseignants en Rhumatologie Date de création du document 2010-2011 Table des matières ENC :...3 SPECIFIQUE :...3 I Différentes
Item 169 : Évaluation thérapeutique et niveau de preuve COFER, Collège Français des Enseignants en Rhumatologie Date de création du document 2010-2011 Table des matières ENC :...3 SPECIFIQUE :...3 I Différentes
Épreuve d effort électrocardiographique
 Épreuve d effort électrocardiographique J. Valty Diagnostic des coronaropathies. Pronostic après infarctus du myocarde. Indications particulières. Risques de l épreuve d effort? 1- Épreuve positive : segment
Épreuve d effort électrocardiographique J. Valty Diagnostic des coronaropathies. Pronostic après infarctus du myocarde. Indications particulières. Risques de l épreuve d effort? 1- Épreuve positive : segment
fréquence - Stimulateur chambre ventriculaire Indications retenues : est normale Service Attendu (SA) : Comparateu retenu : Amélioration Nom de marque
 COMMISSION NATIONALE D EVALUATION DES DISPOSITIFS MEDICAUX ET DES TECHNOLOGIES DEE SANTE AVIS DE LA CNEDiMTS 01 juillet 2014 CONCLUSIONS ELUNA 8 SR-T, stimulateur cardiaque implantable simple s chambre
COMMISSION NATIONALE D EVALUATION DES DISPOSITIFS MEDICAUX ET DES TECHNOLOGIES DEE SANTE AVIS DE LA CNEDiMTS 01 juillet 2014 CONCLUSIONS ELUNA 8 SR-T, stimulateur cardiaque implantable simple s chambre
Votre guide des définitions des maladies graves de l Assurance maladies graves express
 Votre guide des définitions des maladies graves de l Assurance maladies graves express Votre guide des définitions des maladies graves de l Assurance maladies graves express Ce guide des définitions des
Votre guide des définitions des maladies graves de l Assurance maladies graves express Votre guide des définitions des maladies graves de l Assurance maladies graves express Ce guide des définitions des
Document d orientation sur les allégations issues d essais de non-infériorité
 Document d orientation sur les allégations issues d essais de non-infériorité Février 2013 1 Liste de contrôle des essais de non-infériorité N o Liste de contrôle (les clients peuvent se servir de cette
Document d orientation sur les allégations issues d essais de non-infériorité Février 2013 1 Liste de contrôle des essais de non-infériorité N o Liste de contrôle (les clients peuvent se servir de cette
ALTO : des outils d information sur les pathologies thromboemboliques veineuses ou artérielles et leur traitement
 Communiqué de presse Bayer HealthCare S.A.S. Parc Eurasanté 220, avenue de la Recherche 59120 LOOS France Tel.+333 28 16 34 00 www.bayerhealthcare.fr Favoriser l observance avec ALTO : l engagement de
Communiqué de presse Bayer HealthCare S.A.S. Parc Eurasanté 220, avenue de la Recherche 59120 LOOS France Tel.+333 28 16 34 00 www.bayerhealthcare.fr Favoriser l observance avec ALTO : l engagement de
QUI PEUT CONTRACTER LA FA?
 MODULE 1 : COMPRENDRE LA FIBRILLATION AURICULAIRE 16 QUI PEUT CONTRACTER LA FA? La FA est plus fréquente chez les personnes âgées. Par contre, la FA dite «isolée» (c.-à-d. sans qu il y ait de maladie du
MODULE 1 : COMPRENDRE LA FIBRILLATION AURICULAIRE 16 QUI PEUT CONTRACTER LA FA? La FA est plus fréquente chez les personnes âgées. Par contre, la FA dite «isolée» (c.-à-d. sans qu il y ait de maladie du
informations pratiques
 COLLECTIVITÉS LOCALES Arrêt cardiaque informations pratiques avec le soutien de Arrêt cardiaque I Informations pratiques I 1 2 I L arrêt cardiaque L arrêt cardiaque est la première cause de mortalité des
COLLECTIVITÉS LOCALES Arrêt cardiaque informations pratiques avec le soutien de Arrêt cardiaque I Informations pratiques I 1 2 I L arrêt cardiaque L arrêt cardiaque est la première cause de mortalité des
Insuffisance cardiaque
 Guide du parcours de soins Titre cardiopa GUIDE DU PARCOURS DE SOINS Insuffisance cardiaque Guide téléchargeable sur www.has-sante.fr Haute Autorité de Santé 2 avenue du Stade de France - F 93218 Saint-Denis
Guide du parcours de soins Titre cardiopa GUIDE DU PARCOURS DE SOINS Insuffisance cardiaque Guide téléchargeable sur www.has-sante.fr Haute Autorité de Santé 2 avenue du Stade de France - F 93218 Saint-Denis
Ischémie myocardique silencieuse (IMS) et Diabète.
 Ischémie myocardique silencieuse (IMS) et Diabète. A propos d un cas clinique, sont rappelés: - les caractères cliniques et pronostiques de l IMS chez le diabétique, - la démarche de l identification de
Ischémie myocardique silencieuse (IMS) et Diabète. A propos d un cas clinique, sont rappelés: - les caractères cliniques et pronostiques de l IMS chez le diabétique, - la démarche de l identification de
Les nouveaux anticoagulants oraux, FA et AVC. Docteur Thalie TRAISSAC Hôpital Saint André CAPCV 15 février 2014
 Les nouveaux anticoagulants oraux, FA et AVC Docteur Thalie TRAISSAC Hôpital Saint André CAPCV 15 février 2014 Un AVC toutes les 4 minutes 1 130 000 AVC par an en France 1 770 000 personnes ont été victimes
Les nouveaux anticoagulants oraux, FA et AVC Docteur Thalie TRAISSAC Hôpital Saint André CAPCV 15 février 2014 Un AVC toutes les 4 minutes 1 130 000 AVC par an en France 1 770 000 personnes ont été victimes
Séquence maladie: insuffisance cardiaque. Mieux connaître l insuffisance cardiaque Vivre avec un DAI
 Séquence maladie: insuffisance cardiaque Mieux connaître l insuffisance cardiaque Vivre avec un DAI Janvier 2012 Finalité de l atelier: Présentation de la séance Cette séance a pour buts de vous permettre
Séquence maladie: insuffisance cardiaque Mieux connaître l insuffisance cardiaque Vivre avec un DAI Janvier 2012 Finalité de l atelier: Présentation de la séance Cette séance a pour buts de vous permettre
STIMULATION CARDIAQUE DU SUJET AGE
 STIMULATION CARDIAQUE DU SUJET AGE STIMULATION CARDIAQUE DU SUJET AGE INTRODUCTION REPARTITION DES PATIENTS 2003 % 100 80 60 40 60,10% 39,90% 59,10% 40,90% 20 0 77,4 ans 80 ans 78,1 ans 80,6 ans primo-implantations
STIMULATION CARDIAQUE DU SUJET AGE STIMULATION CARDIAQUE DU SUJET AGE INTRODUCTION REPARTITION DES PATIENTS 2003 % 100 80 60 40 60,10% 39,90% 59,10% 40,90% 20 0 77,4 ans 80 ans 78,1 ans 80,6 ans primo-implantations
Validation clinique des marqueurs prédictifs le point de vue du méthodologiste. Michel Cucherat UMR CNRS 5558 - Lyon
 Validation clinique des marqueurs prédictifs le point de vue du méthodologiste Michel Cucherat UMR CNRS 5558 - Lyon Marqueur prédictif - Définition Un marqueur prédictif est un marqueur qui prédit le bénéfice
Validation clinique des marqueurs prédictifs le point de vue du méthodologiste Michel Cucherat UMR CNRS 5558 - Lyon Marqueur prédictif - Définition Un marqueur prédictif est un marqueur qui prédit le bénéfice
Farzin Beygui Institut de Cardiologie CHU Pitié-Salpêtrière Paris, France. Probability of cardiovascular events. Mortalité CV
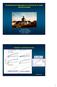 Nouveautés dans le diagnostique et le traitement de la maladie coronaire du dialysé Farzin Beygui Institut de Cardiologie CHU Pitié-Salpêtrière Paris, France Probability of cardiovascular events Mortalité
Nouveautés dans le diagnostique et le traitement de la maladie coronaire du dialysé Farzin Beygui Institut de Cardiologie CHU Pitié-Salpêtrière Paris, France Probability of cardiovascular events Mortalité
Urgent- information de sécurité
 Urgent- information de sécurité Risque augmenté de décès cardiovasculaire chez les patients insuffisants cardiaques chroniques symptomatiques avec une fraction d'éjection du ventricule gauche (FEVG) altérée,
Urgent- information de sécurité Risque augmenté de décès cardiovasculaire chez les patients insuffisants cardiaques chroniques symptomatiques avec une fraction d'éjection du ventricule gauche (FEVG) altérée,
Le cœur est compliqué et il est aussi un organe que travaille très fort (Heart Attack,
 Le cœur est compliqué et il est aussi un organe que travaille très fort (Heart Attack, 2003), et c est la seule sorte de muscle qui peut se contracter régulièrement sans fatigue; tandis que les autres
Le cœur est compliqué et il est aussi un organe que travaille très fort (Heart Attack, 2003), et c est la seule sorte de muscle qui peut se contracter régulièrement sans fatigue; tandis que les autres
Dr Pierre-François Lesault Hôpital Privé de l Estuaire Le Havre
 Dr Pierre-François Lesault Hôpital Privé de l Estuaire Le Havre «Il faut toujours prendre le maximum de risques avec le maximum de précautions» R. Kipling??? Geste d angioplastie en 2014 plus de limites
Dr Pierre-François Lesault Hôpital Privé de l Estuaire Le Havre «Il faut toujours prendre le maximum de risques avec le maximum de précautions» R. Kipling??? Geste d angioplastie en 2014 plus de limites
Thérapeutique anti-vhc et travail maritime. O. Farret HIA Bégin
 Thérapeutique anti-vhc et travail maritime O. Farret HIA Bégin Introduction «L hépatite C est une maladie le plus souvent mineure, mais potentiellement cancérigène, qu on peut ne pas traiter et surveiller
Thérapeutique anti-vhc et travail maritime O. Farret HIA Bégin Introduction «L hépatite C est une maladie le plus souvent mineure, mais potentiellement cancérigène, qu on peut ne pas traiter et surveiller
Point d Information. Le PRAC a recommandé que le RCP soit modifié afin d inclure les informations suivantes:
 Point d Information Médicaments à base d ivabradine, de codéine, médicaments contenant du diméthyl fumarate, du mycophénolate mofétil/acide mycophénolique, de l octocog alpha, spécialité Eligard (contenant
Point d Information Médicaments à base d ivabradine, de codéine, médicaments contenant du diméthyl fumarate, du mycophénolate mofétil/acide mycophénolique, de l octocog alpha, spécialité Eligard (contenant
EVALUATION DES TECHNOLOGIES DE SANTÉ ANALYSE MÉDICO-ÉCONOMIQUE. Efficacité et efficience des hypolipémiants Une analyse centrée sur les statines
 EVALUATION DES TECHNOLOGIES DE SANTÉ ANALYSE MÉDICO-ÉCONOMIQUE Efficacité et efficience des hypolipémiants Une analyse centrée sur les statines Juillet 2010 Mise à jour Septembre 2010 1 Le rapport complet
EVALUATION DES TECHNOLOGIES DE SANTÉ ANALYSE MÉDICO-ÉCONOMIQUE Efficacité et efficience des hypolipémiants Une analyse centrée sur les statines Juillet 2010 Mise à jour Septembre 2010 1 Le rapport complet
QU EST-CE QUE LA PROPHYLAXIE?
 QU EST-CE QUE LA PROPHYLAXIE? TABLES DES MATIÈRES Publié par la Fédération mondiale de l hémophilie (FMH) Fédération mondiale de l hémophilie, 2014 La FMH encourage la traduction et la redistribution de
QU EST-CE QUE LA PROPHYLAXIE? TABLES DES MATIÈRES Publié par la Fédération mondiale de l hémophilie (FMH) Fédération mondiale de l hémophilie, 2014 La FMH encourage la traduction et la redistribution de
LIRE UN E.C.G. Formation sur le langage et la lecture d un ECG destinée aux techniciens ambulanciers de la région Chaudière-Appalaches
 LIRE UN E.C.G. Formation sur le langage et la lecture d un ECG destinée aux techniciens ambulanciers de la région Chaudière-Appalaches Denise Hébert, chargée de projet UCCSPU Février 2006 Le langage et
LIRE UN E.C.G. Formation sur le langage et la lecture d un ECG destinée aux techniciens ambulanciers de la région Chaudière-Appalaches Denise Hébert, chargée de projet UCCSPU Février 2006 Le langage et
27 ème JOURNEE SPORT ET MEDECINE Dr Roukos ABI KHALIL Digne Les Bains 23 novembre 2013
 27 ème JOURNEE SPORT ET MEDECINE Dr Roukos ABI KHALIL Digne Les Bains 23 novembre 2013 Les Nouveaux Anticoagulants Oraux (NACO) dans la maladie thrombo embolique veineuse INTRODUCTION Thrombose veineuse
27 ème JOURNEE SPORT ET MEDECINE Dr Roukos ABI KHALIL Digne Les Bains 23 novembre 2013 Les Nouveaux Anticoagulants Oraux (NACO) dans la maladie thrombo embolique veineuse INTRODUCTION Thrombose veineuse
Ensemble, soutenons la recherche française dans le domaine des maladies cardiovasculaires. Té léphone : 01 44 90 70 25
 Ensemble, soutenons la recherche française dans le domaine des maladies cardiovasculaires www.coeur-recherche.fr Té léphone : 01 44 90 70 25 La Fondation Cœur et Recherche a été fondée par la Société Française
Ensemble, soutenons la recherche française dans le domaine des maladies cardiovasculaires www.coeur-recherche.fr Té léphone : 01 44 90 70 25 La Fondation Cœur et Recherche a été fondée par la Société Française
Les nouveaux anticoagulants oraux (NAC)
 Les nouveaux anticoagulants oraux (NAC) Dr Jean-Marie Vailloud Cardiologue libéral/ salarié (CHU/clinique) Pas de lien d'intérêt avec une entreprise pharmaceutique Adhérent à l'association Mieux Prescrire
Les nouveaux anticoagulants oraux (NAC) Dr Jean-Marie Vailloud Cardiologue libéral/ salarié (CHU/clinique) Pas de lien d'intérêt avec une entreprise pharmaceutique Adhérent à l'association Mieux Prescrire
Transplantation hépatique à donneur vivant apparenté. Olivier Scatton, Olivier Soubrane, Service de chirurgie Cochin
 Transplantation hépatique à donneur vivant apparenté Olivier Scatton, Olivier Soubrane, Service de chirurgie Cochin Introduction Le prélèvement d une partie du foie chez une personne «vivante» et apparentée
Transplantation hépatique à donneur vivant apparenté Olivier Scatton, Olivier Soubrane, Service de chirurgie Cochin Introduction Le prélèvement d une partie du foie chez une personne «vivante» et apparentée
chronique La maladie rénale Un risque pour bon nombre de vos patients Document destiné aux professionnels de santé
 Document destiné aux professionnels de santé Agence relevant du ministère de la santé La maladie rénale chronique Un risque pour bon nombre de vos patients Clés pour la dépister et ralentir sa progression
Document destiné aux professionnels de santé Agence relevant du ministère de la santé La maladie rénale chronique Un risque pour bon nombre de vos patients Clés pour la dépister et ralentir sa progression
7. TECHNIQUES EN RYTHMOLOGIE
 chap7-cardio-2012-10pg_cardio-2011-demeester 04/10/12 15:37 Page1 7. TECHNIQUES EN RYTHMOLOGIE La rythmologie est la spécialité de la cardiologie qui étudie les troubles du rythme. Les examens ou techniques
chap7-cardio-2012-10pg_cardio-2011-demeester 04/10/12 15:37 Page1 7. TECHNIQUES EN RYTHMOLOGIE La rythmologie est la spécialité de la cardiologie qui étudie les troubles du rythme. Les examens ou techniques
TITRE : «Information et consentement du patient en réadaptation cardiovasculaire»
 TITRE : «Information et consentement du patient en réadaptation cardiovasculaire» MC Iliou, R Brion, C Monpère, B Pavy, B Vergès-Patois, G Bosser, F Claudot Au nom du bureau du GERS Un programme de réadaptation
TITRE : «Information et consentement du patient en réadaptation cardiovasculaire» MC Iliou, R Brion, C Monpère, B Pavy, B Vergès-Patois, G Bosser, F Claudot Au nom du bureau du GERS Un programme de réadaptation
Conseil Français de Réanimation Cardio-pulmonaire (CFRC) Recommandations pour l organisation de programmes de défibrillation
 Conseil Français de Réanimation Cardio-pulmonaire (CFRC) Recommandations pour l organisation de programmes de défibrillation automatisée externe par le public Conférence d Experts Coordonnateur : Pr P
Conseil Français de Réanimation Cardio-pulmonaire (CFRC) Recommandations pour l organisation de programmes de défibrillation automatisée externe par le public Conférence d Experts Coordonnateur : Pr P
REPOUSSER LES LIMITES DE LA CHIRURGIE BARIATRIQUE DANS LES OBESITES MASSIVES AVEC COMORBIDITES
 Première Journée du Centre Intégré Nord Francilien de prise en charge de l obésité de l adulte et de l enfant REPOUSSER LES LIMITES DE LA CHIRURGIE BARIATRIQUE DANS LES OBESITES MASSIVES AVEC COMORBIDITES
Première Journée du Centre Intégré Nord Francilien de prise en charge de l obésité de l adulte et de l enfant REPOUSSER LES LIMITES DE LA CHIRURGIE BARIATRIQUE DANS LES OBESITES MASSIVES AVEC COMORBIDITES
SW012. Logiciel d installation de la fonction d alerte d intégrité de la sonde ventriculaire droite. Manuel de référence
 Logiciel d installation de la fonction d alerte d intégrité de la sonde ventriculaire droite Manuel de référence 0123 2008 Les dénominations suivantes sont des marques commerciales de Medtronic : CareAlert,
Logiciel d installation de la fonction d alerte d intégrité de la sonde ventriculaire droite Manuel de référence 0123 2008 Les dénominations suivantes sont des marques commerciales de Medtronic : CareAlert,
Insuffisance Cardiaque de l Adulte.
 Insuffisance Cardiaque de l Adulte. Pr. Laurent FOURCADE, Service de Cardiologie, HIA Laveran, Marseille. IFSI Croix Rouge, Marseille, 25 mars 2013 Plan I - Insuffisance cardiaque chronique.définitions.généralités,
Insuffisance Cardiaque de l Adulte. Pr. Laurent FOURCADE, Service de Cardiologie, HIA Laveran, Marseille. IFSI Croix Rouge, Marseille, 25 mars 2013 Plan I - Insuffisance cardiaque chronique.définitions.généralités,
ÉNONCÉ DE PRINCIPE CONJOINT DE L'AMERICAN COLLEGE OF SPORTS MEDICINE ET DE L'AMERICAN HEART ASSOCIATION
 ÉNONCÉ DE PRINCIPE CONJOINT DE L'AMERICAN COLLEGE OF SPORTS MEDICINE ET DE L'AMERICAN HEART ASSOCIATION «La défibrillation externe automatique dans les centres de conditionnement physique». Cette énoncé
ÉNONCÉ DE PRINCIPE CONJOINT DE L'AMERICAN COLLEGE OF SPORTS MEDICINE ET DE L'AMERICAN HEART ASSOCIATION «La défibrillation externe automatique dans les centres de conditionnement physique». Cette énoncé
Plan. Introduction. Les Nouveaux Anticoagulants Oraux et le sujet âgé. Audit de prescription au Centre Hospitalier Geriatrique du Mont d Or
 Plan Introduction Les Nouveaux Anticoagulants Oraux et le sujet âgé Audit de prescription au Centre Hospitalier Geriatrique du Mont d Or Introduction NACO: une actualité brûlante! AVK: Plus forte incidence
Plan Introduction Les Nouveaux Anticoagulants Oraux et le sujet âgé Audit de prescription au Centre Hospitalier Geriatrique du Mont d Or Introduction NACO: une actualité brûlante! AVK: Plus forte incidence
I - CLASSIFICATION DU DIABETE SUCRE
 I - CLASSIFICATION DU DIABETE SUCRE 1- Définition : Le diabète sucré se définit par une élévation anormale et chronique de la glycémie. Cette anomalie est commune à tous les types de diabète sucré, mais
I - CLASSIFICATION DU DIABETE SUCRE 1- Définition : Le diabète sucré se définit par une élévation anormale et chronique de la glycémie. Cette anomalie est commune à tous les types de diabète sucré, mais
Défibrillateur automatique Implantable
 Défibrillateur automatique Implantable endocavitaire (DAI) La Fédération Française de Cardiologie finance : prévention, recherche, réadaptation et gestes qui sauvent grâce à la générosité de ses donateurs
Défibrillateur automatique Implantable endocavitaire (DAI) La Fédération Française de Cardiologie finance : prévention, recherche, réadaptation et gestes qui sauvent grâce à la générosité de ses donateurs
Or 4 victimes sur 5 qui survivent à un arrêt cardiaque ont bénéficié de ces gestes simples pratiqués par le premier témoin.
 La mort subite est la conséquence d un arrêt cardiaque et respiratoire. Elle survient soudainement chez un individu qui se livre à ses occupations habituelles : au travail, en faisant ses courses, mais
La mort subite est la conséquence d un arrêt cardiaque et respiratoire. Elle survient soudainement chez un individu qui se livre à ses occupations habituelles : au travail, en faisant ses courses, mais
LES NOUVEAUX ANTICOAGULANTS
 LES NOUVEAUX ANTICOAGULANTS Pr. Alessandra Bura-Rivière, Service de Médecine Vasculaire Hôpital Rangueil, 1 avenue Jean Poulhès, 31059 Toulouse cedex 9 INTRODUCTION Depuis plus de cinquante ans, les héparines
LES NOUVEAUX ANTICOAGULANTS Pr. Alessandra Bura-Rivière, Service de Médecine Vasculaire Hôpital Rangueil, 1 avenue Jean Poulhès, 31059 Toulouse cedex 9 INTRODUCTION Depuis plus de cinquante ans, les héparines
Migraine et céphalées de tension: diagnostic différentiel et enjeux thérapeutiques
 Migraine et céphalées de tension: diagnostic différentiel et enjeux thérapeutiques Dr Solène de Gaalon Service de neurologie- CHU Nantes Société française des migraines et céphalées Céphalées de tension
Migraine et céphalées de tension: diagnostic différentiel et enjeux thérapeutiques Dr Solène de Gaalon Service de neurologie- CHU Nantes Société française des migraines et céphalées Céphalées de tension
CATALOGUE ÉLECTRONIQUE D INDICATEURS DE QUALITÉ DE LA SOCIÉTÉ CANADIENNE DE CARDIOLOGIE INDICATEURS DE QUALITÉ POUR L INSUFFISANCE CARDIAQUE
 CATALOGUE ÉLECTRONIQUE D INDICATEURS DE QUALITÉ DE LA SOCIÉTÉ CANADIENNE DE CARDIOLOGIE INDICATEURS DE QUALITÉ POUR L INSUFFISANCE CARDIAQUE UN DOCUMENT DE CONSENSUS DE LA SCC Historique des versions :
CATALOGUE ÉLECTRONIQUE D INDICATEURS DE QUALITÉ DE LA SOCIÉTÉ CANADIENNE DE CARDIOLOGIE INDICATEURS DE QUALITÉ POUR L INSUFFISANCE CARDIAQUE UN DOCUMENT DE CONSENSUS DE LA SCC Historique des versions :
Migraine et Abus de Médicaments
 Migraine et Abus de Médicaments Approches diagnostiques et thérapeutiques des Céphalées Chroniques Quotidiennes Pr D. DEPLANQUE Département de Pharmacologie médicale EA 1046, Institut de Médecine Prédictive
Migraine et Abus de Médicaments Approches diagnostiques et thérapeutiques des Céphalées Chroniques Quotidiennes Pr D. DEPLANQUE Département de Pharmacologie médicale EA 1046, Institut de Médecine Prédictive
Assurance maladie grave
 ASSURANCE COLLECTIVE Le complément idéal à votre assurance collective Assurance maladie grave Votre partenaire de confiance. Assurance maladie grave La tranquillité d esprit à votre portée Les progrès
ASSURANCE COLLECTIVE Le complément idéal à votre assurance collective Assurance maladie grave Votre partenaire de confiance. Assurance maladie grave La tranquillité d esprit à votre portée Les progrès
ÉVALUATION DE LA PERSONNE ATTEINTE D HYPERTENSION ARTÉRIELLE
 ÉVALUATION DE LA PERSONNE ATTEINTE D HYPERTENSION ARTÉRIELLE PRISE EN CHARGE SYSTÉMATISÉE DES PERSONNES ATTEINTES D HYPERTENSION ARTÉRIELLE SOCIÉTÉ QUÉBÉCOISE D HYPERTENSION ARTÉRIELLE 23 ÉVALUATION DE
ÉVALUATION DE LA PERSONNE ATTEINTE D HYPERTENSION ARTÉRIELLE PRISE EN CHARGE SYSTÉMATISÉE DES PERSONNES ATTEINTES D HYPERTENSION ARTÉRIELLE SOCIÉTÉ QUÉBÉCOISE D HYPERTENSION ARTÉRIELLE 23 ÉVALUATION DE
Comment évaluer. la fonction contractile?
 Comment évaluer la fonction contractile? Pr Xavier MONNET Service de réanimation médicale Hôpital de Bicêtre Assistance publique Hôpitaux de Paris Conflit d intérêt Pulsion Medical Systems CAP PiCCO Echocardiographie
Comment évaluer la fonction contractile? Pr Xavier MONNET Service de réanimation médicale Hôpital de Bicêtre Assistance publique Hôpitaux de Paris Conflit d intérêt Pulsion Medical Systems CAP PiCCO Echocardiographie
Grossesse et HTA. J Potin. Service de Gynécologie-Obstétrique B Centre Olympe de Gouges CHU de Tours
 Grossesse et HTA J Potin Service de Gynécologie-Obstétrique B Centre Olympe de Gouges CHU de Tours HTA et grossesse Pathologie fréquente : 2 à 5 % des grossesses (2 à 3 % des multipares, 4 à 8 % des primipares)
Grossesse et HTA J Potin Service de Gynécologie-Obstétrique B Centre Olympe de Gouges CHU de Tours HTA et grossesse Pathologie fréquente : 2 à 5 % des grossesses (2 à 3 % des multipares, 4 à 8 % des primipares)
Algorithme d utilisation des anti-inflammatoires non stéroïdiens (AINS)
 Algorithme d utilisation des anti-inflammatoires non stéroïdiens (AINS) Édition Conseil du médicament www.cdm.gouv.qc.ca Coordination Anne Fortin, pharmacienne Élaboration Conseil du médicament Fédération
Algorithme d utilisation des anti-inflammatoires non stéroïdiens (AINS) Édition Conseil du médicament www.cdm.gouv.qc.ca Coordination Anne Fortin, pharmacienne Élaboration Conseil du médicament Fédération
Nouveaux Anti-thrombotiques. Prof. Emmanuel OGER Pharmacovigilance Pharmaco-épidémiologie Faculté de Médecine Université de Rennes 1
 Nouveaux Anti-thrombotiques Prof. Emmanuel OGER Pharmacovigilance Pharmaco-épidémiologie Faculté de Médecine Université de Rennes 1 Classification Antithrombines directes o Ximélagatran EXANTA o Désirudine
Nouveaux Anti-thrombotiques Prof. Emmanuel OGER Pharmacovigilance Pharmaco-épidémiologie Faculté de Médecine Université de Rennes 1 Classification Antithrombines directes o Ximélagatran EXANTA o Désirudine
admission aux urgences
 Société française de neurologie RÉFÉRENTIEL D AUTO-ÉVALUATION DES PRATIQUES EN NEUROLOGIE Prise en charge hospitalière initiale des personnes ayant fait un accident vasculaire cérébral (AVC) : admission
Société française de neurologie RÉFÉRENTIEL D AUTO-ÉVALUATION DES PRATIQUES EN NEUROLOGIE Prise en charge hospitalière initiale des personnes ayant fait un accident vasculaire cérébral (AVC) : admission
Parcours du patient cardiaque
 Parcours du patient cardiaque Une analyse HAS à partir de la base QualHAS, des Indicateurs Pour l Amélioration de la Qualité & Sécurité des Soins (IPAQSS)- Infarctus du myocarde Linda Banaei-Bouchareb,
Parcours du patient cardiaque Une analyse HAS à partir de la base QualHAS, des Indicateurs Pour l Amélioration de la Qualité & Sécurité des Soins (IPAQSS)- Infarctus du myocarde Linda Banaei-Bouchareb,
Notions d ECG. Définition. Compétences à acquérir
 Notions d ECG 1 Compétences à acquérir Réaliser un ECG 12 dérivations Placer les électrodes d un monitoring Lire un ECG normal Reconnaître et d agir face aux troubles du rythme et de conduction les plus
Notions d ECG 1 Compétences à acquérir Réaliser un ECG 12 dérivations Placer les électrodes d un monitoring Lire un ECG normal Reconnaître et d agir face aux troubles du rythme et de conduction les plus
Syndromes coronaires aigus
 CONGRES American College of Cardiology J.P. COLLET Service de Cardiologie, Hôpital Pitié-Salpêtrière, PARIS. Syndromes coronaires aigus L American College of Cardiology a encore montré le grand dynamisme
CONGRES American College of Cardiology J.P. COLLET Service de Cardiologie, Hôpital Pitié-Salpêtrière, PARIS. Syndromes coronaires aigus L American College of Cardiology a encore montré le grand dynamisme
Le traitement des patients insuffisants cardiaques
 Réadaptation cardiovasculaire et insuffisance cardiaque Cardiac rehabilitation in heart failure patients C. Monpere* Le traitement des patients insuffisants cardiaques (IC) connaît des progrès continus
Réadaptation cardiovasculaire et insuffisance cardiaque Cardiac rehabilitation in heart failure patients C. Monpere* Le traitement des patients insuffisants cardiaques (IC) connaît des progrès continus
Evidence-based medicine en français
 Evidence-based medicine en français MÉDECINE FACTUELLE (Office de la langue française) Médecine fondée sur des faits démontrés Médecine fondée sur des preuves Médecine fondée sur des données probantes
Evidence-based medicine en français MÉDECINE FACTUELLE (Office de la langue française) Médecine fondée sur des faits démontrés Médecine fondée sur des preuves Médecine fondée sur des données probantes
INSUFFISANCE CARDIAQUE DROITE Dr Dassier HEGP
 INSUFFISANCE CARDIAQUE DROITE Dr Dassier HEGP I Définition L'insuffisance cardiaque droite (IVD) se traduit par une augmentation des pressions de remplissage télédiastolique du ventricule droit (VD). Le
INSUFFISANCE CARDIAQUE DROITE Dr Dassier HEGP I Définition L'insuffisance cardiaque droite (IVD) se traduit par une augmentation des pressions de remplissage télédiastolique du ventricule droit (VD). Le
Défibrillateur Cardiaque Automatisé
 Défibrillateur Cardiaque Automatisé Décret n 2007-705 du 4 mai 2007 : autorise toute personne, même non médecin, à utiliser un défibrillateur pour sauver des vies. Def-i Accessible au grand public, ce
Défibrillateur Cardiaque Automatisé Décret n 2007-705 du 4 mai 2007 : autorise toute personne, même non médecin, à utiliser un défibrillateur pour sauver des vies. Def-i Accessible au grand public, ce
 La stimulation cardiaque dans la prévention des syncopes chez les patients avec syncope vaso-vagale récidivante sévère Deuxième Vasovagal Pacemaker Study (VPS II) Essai randomisé L a syncope vagale, également
La stimulation cardiaque dans la prévention des syncopes chez les patients avec syncope vaso-vagale récidivante sévère Deuxième Vasovagal Pacemaker Study (VPS II) Essai randomisé L a syncope vagale, également
Fibrillation atriale chez le sujet âgé
 Dr Benoit Blanchard LE HAVRE Le 18 MARS 2014 Fibrillation atriale chez le sujet âgé Le plus fréquent des trouble du rythme cardiaque, 750,000 personnes atteintes de FA en France, 100,000 nouveaux cas chaque
Dr Benoit Blanchard LE HAVRE Le 18 MARS 2014 Fibrillation atriale chez le sujet âgé Le plus fréquent des trouble du rythme cardiaque, 750,000 personnes atteintes de FA en France, 100,000 nouveaux cas chaque
MONITORING PÉRI-OPÉRATOIRE DE L'ISCHÉMIE CARDIAQUE. Dary Croft 9 mai 2013
 MONITORING PÉRI-OPÉRATOIRE DE L'ISCHÉMIE CARDIAQUE Dary Croft 9 mai 2013 Plan Épidémiologie en chir. non-cardiaque Aspects techniques de l ECG Rappel critères ECG de l'ischémie Principe de monitoring per-op
MONITORING PÉRI-OPÉRATOIRE DE L'ISCHÉMIE CARDIAQUE Dary Croft 9 mai 2013 Plan Épidémiologie en chir. non-cardiaque Aspects techniques de l ECG Rappel critères ECG de l'ischémie Principe de monitoring per-op
La fibrillation auriculaire : au cœur du problème
 La fibrillation auriculaire : au cœur du problème Cette brochure a été spécialement conçue pour les personnes souffrant de fibrillation auriculaire (FA), un trouble souvent décrit comme un rythme cardiaque
La fibrillation auriculaire : au cœur du problème Cette brochure a été spécialement conçue pour les personnes souffrant de fibrillation auriculaire (FA), un trouble souvent décrit comme un rythme cardiaque
Le dropéridol n est pas un traitement à considérer pour le traitement de la migraine à l urgence
 Le dropéridol n est pas un traitement à considérer pour le traitement de la migraine à l urgence On pose fréquemment le diagnostic de migraine sévère à l urgence. Bien que ce soit un diagnostic commun,
Le dropéridol n est pas un traitement à considérer pour le traitement de la migraine à l urgence On pose fréquemment le diagnostic de migraine sévère à l urgence. Bien que ce soit un diagnostic commun,
Principe d un test statistique
 Biostatistiques Principe d un test statistique Professeur Jean-Luc BOSSON PCEM2 - Année universitaire 2012/2013 Faculté de Médecine de Grenoble (UJF) - Tous droits réservés. Objectifs pédagogiques Comprendre
Biostatistiques Principe d un test statistique Professeur Jean-Luc BOSSON PCEM2 - Année universitaire 2012/2013 Faculté de Médecine de Grenoble (UJF) - Tous droits réservés. Objectifs pédagogiques Comprendre
25/09/2014 CR : BRASSIER Julia. LEVERRIER Floriane L2 Médecine d'urgence (AFGSU) P. MICHELET 8 pages. Détresse vitale Arrêt cardiaque Alerte
 25/09/2014 CR : BRASSIER Julia. LEVERRIER Floriane L2 Médecine d'urgence (AFGSU) P. MICHELET 8 pages Détresse vitale Arrêt cardiaque Alerte Plan A. Introduction B. Donner l'alerte I. L'alerte en milieu
25/09/2014 CR : BRASSIER Julia. LEVERRIER Floriane L2 Médecine d'urgence (AFGSU) P. MICHELET 8 pages Détresse vitale Arrêt cardiaque Alerte Plan A. Introduction B. Donner l'alerte I. L'alerte en milieu
Défibrillation et Grand Public. Méd-Cl JAN Didier Médecin chef Méd-Cne PIVERT Pascaline
 Défibrillation et Grand Public Méd-Cl JAN Didier Médecin chef Méd-Cne PIVERT Pascaline Quelques chiffres (1) 50 à 60 000 décès en France par mort subite dont la moitié font suite à l apparition d une tachycardie
Défibrillation et Grand Public Méd-Cl JAN Didier Médecin chef Méd-Cne PIVERT Pascaline Quelques chiffres (1) 50 à 60 000 décès en France par mort subite dont la moitié font suite à l apparition d une tachycardie
236 - FIBRILLATION AURICULAIRE JM Fauvel 2009
 236 - FIBRILLATION AURICULAIRE JM Fauvel 2009 Plan 1. Généralités 2. Définition et aspect électrocardiographique 2.1. La fibrillation auriculaire (FA) 2.2. Les ventriculogrammes 2.3. Arythmies associées
236 - FIBRILLATION AURICULAIRE JM Fauvel 2009 Plan 1. Généralités 2. Définition et aspect électrocardiographique 2.1. La fibrillation auriculaire (FA) 2.2. Les ventriculogrammes 2.3. Arythmies associées
Prise en Charge de la Fibrillation Auriculaire
 Prise en harge de la Fibrillation uriculaire Prise en harge de la Fibrillation uriculaire: recommandations ES 2010 et 2012. Traduites pour le site de la cardiologie francophone par les Drs arlos El-Khoury
Prise en harge de la Fibrillation uriculaire Prise en harge de la Fibrillation uriculaire: recommandations ES 2010 et 2012. Traduites pour le site de la cardiologie francophone par les Drs arlos El-Khoury
Recommandations pour le diagnostic et la prise en charge de l insuffisance cardiaque du sujet âgé
 RECOMMANDATIONS Recommandations pour le diagnostic et la prise en charge de l insuffisance cardiaque du sujet âgé Société française de cardiologie Société française de gériatrie et de gérontologie Comité
RECOMMANDATIONS Recommandations pour le diagnostic et la prise en charge de l insuffisance cardiaque du sujet âgé Société française de cardiologie Société française de gériatrie et de gérontologie Comité
TRONC COMMUN SOINS CRITIQUES : Cardiologie - Document du participant Module 2 DIRECTION DES SOINS INFIRMIERS ET DES REGROUPEMENTS CLIENTÈLES
 TRONC COMMUN SOINS CRITIQUES : Cardiologie - Document du participant Module 2 DIRECTION DES SOINS INFIRMIERS ET DES REGROUPEMENTS CLIENTÈLES Tous droits réservés, CHUM, août 2014 1 Situation infirmière
TRONC COMMUN SOINS CRITIQUES : Cardiologie - Document du participant Module 2 DIRECTION DES SOINS INFIRMIERS ET DES REGROUPEMENTS CLIENTÈLES Tous droits réservés, CHUM, août 2014 1 Situation infirmière
MINISTERE DE LA SANTE ET DES SPORTS
 MINISTERE DE LA SANTE ET DES SPORTS Direction de l'hospitalisation et de l'organisation des soins Sous-direction de l organisation du système de soins Dossier suivi par : Dr Dominique MARTIN Conseillère
MINISTERE DE LA SANTE ET DES SPORTS Direction de l'hospitalisation et de l'organisation des soins Sous-direction de l organisation du système de soins Dossier suivi par : Dr Dominique MARTIN Conseillère
TROUBLES DU RYTHME ARYTHMIES, TACHYCARDIES,FIBRILLATIONS, EXTRASYSTOLES, BRADYCARDIES
 TROUBLES DU RYTHME CHANGER LEUR ÉVOLUTION ARYTHMIES, TACHYCARDIES,FIBRILLATIONS, EXTRASYSTOLES, BRADYCARDIES La Fédération Française de Cardiologie finance : prévention, recherche, réadaptation et gestes
TROUBLES DU RYTHME CHANGER LEUR ÉVOLUTION ARYTHMIES, TACHYCARDIES,FIBRILLATIONS, EXTRASYSTOLES, BRADYCARDIES La Fédération Française de Cardiologie finance : prévention, recherche, réadaptation et gestes
{ Introduction. Proposition GIHP 05/12/2014
 Etude descriptive des accidents hémorragiques sous Nouveaux Anticoagulants Oraux au Service d Accueil des Urgences du CHU de Besançon entre janvier 2012 et janvier 2014 { Dr Claire KANY SAMU Besançon KEPKA
Etude descriptive des accidents hémorragiques sous Nouveaux Anticoagulants Oraux au Service d Accueil des Urgences du CHU de Besançon entre janvier 2012 et janvier 2014 { Dr Claire KANY SAMU Besançon KEPKA
