Le syndrome de Treacher- Collins Syndrome de Franceschetti-Klein Dysostose mandibulo-faciale sans anomalies des extrémités
|
|
|
- Côme Marchand
- il y a 8 ans
- Total affichages :
Transcription
1 Le syndrome de Treacher- Collins Syndrome de Franceschetti-Klein Dysostose mandibulo-faciale sans anomalies des extrémités La maladie Le diagnostic Les aspects génétiques Le traitement, la prise en charge, la prévention Vivre avec En savoir plus Madame, Monsieur, Cette fiche est destinée à vous informer sur le syndrome de Treacher-Collins. Elle ne se substitue pas à une consultation médicale. Elle a pour but de favoriser le dialogue avec votre médecin. N hésitez pas à lui faire préciser les points qui ne vous paraîtraient pas suffisamment clairs et à demander des informations supplémentaires sur votre cas particulier. En effet, certaines données contenues dans cette fiche peuvent ne pas être adaptées à votre cas : seul votre médecin peut vous donner une information individualisée et adaptée. La maladie l Qu est-ce que le syndrome de Treacher-Collins? est une maladie présente dès la naissance (congénitale). Il est la conséquence d une anomalie génétique qui entraîne, au cours de la vie embryonnaire, un mauvais développement de certaines structures de la face. Les personnes atteintes ont des malformations plus ou moins importantes du visage, des oreilles et des yeux. Les malformations peuvent retentir de manière importante sur l aspect du visage et être à l origine d une surdité. Il porte le nom de l ophtalmologiste qui l a décrit pour la première fois en 1900, Edward Treacher Collins, mais est aussi appelé syndrome de Franceschetti-Klein ou dysostose mandibulo-faciale sans anomalies des extrémités. l Combien de personnes sont atteintes de ce syndrome? Est-il présent partout en France et dans le monde? Sa prévalence (nombre de malades dans une population donnée à un moment précis) n est pas connue avec exactitude, mais on estime qu il toucherait 1 nouveau-né sur , ce qui représente environ 16 nouveaux cas par an en France. La maladie touche aussi bien les filles que les garçons, quelle que soit leur origine géographique. l à quoi est-il dû? est dû à l altération (mutation) de certains gènes. Les gènes sont des portions d ADN, la substance qui constitue les chromosomes et contient notre patrimoine génétique. Un gène équivaut à un «code» qui donne les instructions pour produire une protéine. Les protéines sont des molécules aux fonctions très variées, qui sont essentielles au fonctionnement normal des cellules et de l organisme en général. Les gènes impliqués dans ce syndrome sont : - le gène TCOF1, dont plus de 130 mutations différentes ont été identifiées chez des personnes atteintes du syndrome de Treacher-Collins. Il est situé sur le chromosome 5 et 1
2 contient le code pour fabriquer une protéine appelée Treacle ; - les gènes POLR1C et POLR1D, situés respectivement sur les chromosomes 6 et 13, qui contiennent les codes pour fabriquer les protéines RPAC1 et RPAC2. Ces trois protéines (Treacle, RPAC1 et RPAC2) jouent un rôle clé lors du développement de l embryon (embryogenèse), particulièrement dans la formation du visage. l Quelles en sont les manifestations? se manifeste par des malformations plus ou moins importantes du visage, des oreilles et des yeux. Les conséquences de ces malformations varient avec l âge. Il peut s agir de difficultés pour respirer, s alimenter, entendre ou articuler et de conséquences esthétiques (voir «Quels handicaps découlent des manifestations du syndrome?»). Il n y a pas de malformations au niveau du cerveau et les personnes atteintes n ont pas de déficit intellectuel. L atteinte peut être très différente d une personne à l autre, même au sein d une même famille. Elle est parfois si légère qu elle n est jamais diagnostiquée. Parfois, au contraire, les malformations sont très sévères et mettent la vie des nouveau-nés en danger. 1. Les malformations Des traits du visage souvent caractéristiques Les personnes atteintes ont souvent des traits particuliers, avec le bas du visage (mâchoires et menton) peu développés, des pommettes très plates, des paupières obliques vers le bas et l extérieur du visage donnant l impression d yeux «tombants» et souvent des os du nez assez développés. Ces caractéristiques peuvent être très peu marquées ou, au contraire, reconnaissables dès la naissance. Malformations de la mâchoire et du palais La mâchoire inférieure et le menton sont souvent petits (micrognathisme) et parfois en retrait (microrétrognathisme). Les personnes peuvent avoir du mal à ouvrir la bouche en grand et à mastiquer, car l articulation de la mandibule avec le crâne (articulation temporomandibulaire) est souvent malformée. Certaines dents peuvent ne pas pousser (agénésies dentaires), se chevaucher ou être mal implantées. Près d une personne sur trois a aussi des malformations du palais, qui peut être trop creusé ou fendu, et/ou du voile du palais qui peut être fendu (fente vélaire ou palato-vélaire), trop court ou ne pas avoir une mobilité correcte. Anomalies des paupières Les paupières du haut sont tombantes du côté des tempes. Cela donne l impression que les yeux sont légèrement inclinés vers le bas et l extérieur du visage (orientation antimongoloïde des fentes palpébrales). Les paupières inférieures peuvent être creuses, parfois légèrement fendues (colobome palpébral) et sont souvent dépourvues de cils par endroits. Malformations des oreilles Chez quatre personnes sur cinq, la partie visible des oreilles (le pavillon) est mal ourlée, repliée, voire quasiment ou complètement absente (microtie ou anotie). Les conduits auditifs peuvent alors être très étroits ou absents. Les malformations peuvent aussi toucher les petits os situés dans l oreille moyenne (osselets) (voir figure 1 page 5), entraînant un déficit auditif dit «de transmission» (voir «Comment expliquer les manifestations?»). 2
3 2. Les conséquences des malformations Les difficultés respiratoires En raison des malformations de la face, les voies respiratoires supérieures (narines, fosses nasales, arrière-gorge) sont étroites. De plus, l ouverture de la bouche est limitée et la petite taille de la mâchoire fait que la langue occupe une place trop importante et trop en arrière dans la gorge (glossoptose). Tout cela concoure à une obstruction au passage de l air lors de la respiration. Les difficultés respiratoires sont surtout importantes chez le nouveau-né et le nourrisson, en particulier lorsqu il dort et est couché sur le dos. Elles peuvent se manifester par des ronflements, des pauses de la respiration (apnées) ou une respiration trop faible (hypopnée). Elles gênent également la tétée et peuvent empêcher l enfant de s alimenter correctement. Parfois, la gêne respiratoire est peu apparente et ne survient que lorsque l enfant dort, c est pourquoi, en cas de doute, un examen appelé polysomnographie peut être réalisé (voir «En quoi consistent les examens complémentaires? À quoi vont-ils servir?»). Si l obstruction est très importante, il peut être nécessaire pour permettre à l enfant de respirer correctement, de court-circuiter les voies aériennes supérieures trop étroites en réalisant une ouverture permanente au niveau du larynx (trachéotomie) (voir «Quelles sont les modalités de traitement des manifestations de ce syndrome?»). Chez certains enfants, les orifices qui permettent le passage de l air dans les fosses nasales (choanes) sont très étroits, voire, exceptionnellement fermés (atrésie des choanes). Cette malformation est repérée dès la naissance lorsque la petite sonde qui est passée dans les narines du nouveau-né butte sur un obstacle. Une assistance respiratoire doit alors parfois être mise en place en urgence (voir «Le traitement, la prise en charge, la prévention»). Avec la croissance et grâce aux interventions chirurgicales, les voies aériennes deviennent moins étroites. Chez les enfants plus grands puis chez les adultes, les difficultés respiratoires sont moins importantes mais une gêne peut persister, se manifestant par des ronflements ou des apnées du sommeil. Les difficultés pour s alimenter Chez les nourrissons, l obstruction respiratoire et les anomalies du palais peuvent gêner la tétée. L enfant boit lentement et se fatigue vite. Il peut avoir du mal à prendre du poids. Pour certains, il est préférable de remplacer temporairement le sein ou le biberon par une sonde apportant directement l alimentation dans l estomac (voir «Le traitement, la prise en charge, la prévention»). En cas de fente du voile du palais, l utilisation d une tétine spéciale peut aider, en attendant qu une intervention chirurgicale correctrice soit réalisée. Peu à peu, avec l introduction des aliments solides et, si besoin, la prise en charge chirurgicale, l alimentation se fait plus facilement. Les difficultés disparaissent habituellement aux alentours de l âge de deux ans. Plus tard, la mastication peut cependant être difficile en raison des problèmes d articulé dentaire ou de la limitation de l ouverture de la bouche. La surdité Environ 30 à 50 % des personnes atteintes du syndrome de Treacher-Collins ont une gêne auditive, plus ou moins importante. La surdité doit être dépistée à la naissance comme chez tous les nouveau-nés. Elle est souvent difficile à identifier chez le jeune enfant. Elle peut se manifester par l absence de réaction à certains bruits ou le retard dans l apprentissage de la parole. Elle a des conséquences importantes sur le développement du langage et sur les 3
4 possibilités de communication avec les autres ; c est pourquoi elle doit être systématiquement recherchée et faire l objet d une prise en charge précoce dès les premiers mois de vie. En effet, la perte d audition est due aux malformations de l oreille externe ou moyenne, mais l oreille interne ainsi que le nerf auditif et les régions du cerveau qui permettent de percevoir les sons sont normaux (voir «Comment expliquer les manifestations?»). L appareillage auditif est très efficace dans ces formes permettant de retrouver un bon niveau d audition (voir «Quels handicaps découlent des manifestations du syndrome?» et «Quelles sont les aides mises en œuvre pour limiter et prévenir le handicap?») ; dans certains cas une correction chirurgicale de la malformation de l oreille permet aussi d améliorer l audition. Les problèmes visuels Un tiers des enfants ont une déviation d un œil (strabisme). Des problèmes de vue comme une myopie (mauvaise vision de loin), une hypermétropie (mauvaise vision de près) ou un astigmatisme (vision déformée) sont également possibles. Ces troubles doivent être pris en charge dès le plus jeune âge (voir «Quelles sont les modalités de traitement des manifestations de ce syndrome?»). Par ailleurs, les anomalies de forme des paupières peuvent empêcher leur fermeture complète et entraîner une sécheresse de l œil qui s irrite et s infecte plus facilement. l Quelle est son évolution? La sévérité du syndrome et son évolution sont très variables d une personne à l autre. Les malformations sont présentes d emblée à la naissance et ne s aggravent pas avec l âge. Au contraire, la croissance et une prise en charge adaptée, notamment grâce à la chirurgie, aux aides auditives et à l orthophonie (voir «Quelles sont les modalités de traitement des manifestations de ce syndrome?»), permettent d en réduire l impact esthétique ainsi que les conséquences sur la respiration, l alimentation, l audition et le développement du langage (conséquences fonctionnelles). Ainsi, les enfants peuvent acquérir le langage à un âge normal ou avec un léger retard de quelques mois. Le développement général et intellectuel se fait normalement et en définitive, tous parlent et marchent normalement. Passé le cap de l enfance, la plupart des personnes sont autonomes et indépendantes et mènent une vie pratiquement normale. Ce n est que dans les cas les plus sévères que les difficultés d alimentation et de respiration peuvent mettre la vie des nouveau-nés en danger. l Quels handicaps découlent des manifestations du syndrome? Les malformations touchent le visage et peuvent avoir des conséquences esthétiques marquées. Il peut en résulter une souffrance psychologique et un isolement de l enfant qui a du mal à s accepter et à se faire accepter, surtout dans les petites classes. Les enfants peuvent en outre avoir des difficultés pour communiquer, liées au déficit auditif et parfois à un retard de l acquisition du langage. Le port d une aide auditive permet de compenser le déficit auditif, mais peut, chez un enfant ou un adolescent, être mal supporté d un point de vue psychologique. Les éventuelles difficultés visuelles (strabisme, myopie, hypermétropie ou astigmatisme) peuvent aussi retarder les apprentissages. Des aides techniques et des professionnels spécifiques peuvent être mobilisés pour aider ces enfants et leur famille à mieux gérer, au quotidien, ces situations de handicap. 4
5 l Comment expliquer les manifestations? Les malformations de la face L anomalie génétique en cause dans le syndrome de Treacher-Collins empêche le bon développement de certaines structures de la face de l embryon, dans le courant du deuxième mois de grossesse. Ceci pourrait s expliquer par la destruction inappropriée de certaines cellules touchant une structure appelée crête neurale à l origine d un développement insuffisant des os, de la peau, des muscles et des cartilages de la partie inférieure du visage et des oreilles. Les anomalies visibles du bas du visage et de la région des yeux sont dues à des malformations des os et des muscles. Les os touchés sont principalement ceux de la mâchoire inférieure (os mandibulaire), de la mâchoire supérieure (os maxillaires) et des pommettes (os zygomatiques, encore appelé os malaire). La forme des orbites et la position des globes oculaires peuvent s en trouver modifiées, ce qui peut induire un décalage des axes visuels (dystopie orbitaire). Les deux moitiés (droite et gauche) du visage sont, dans la plupart des cas, touchées de manière égale (atteinte bilatérale symétrique). La surdité Dans le syndrome de Treacher-Collins, l organe de l audition situé dans l oreille interne (la cochlée) est normal ; en revanche, une ou plusieurs des zones qui permettent la transmission du son depuis l extérieur jusqu à l oreille interne, à savoir le conduit auditif, le tympan et/ ou les osselets (oreille moyenne, voir figure 1) sont touchées par les malformations. Le son est donc insuffisamment transmis à l oreille interne, puis au cerveau : on parle de surdité de transmission. Figure 1 : Schéma de l oreille. Le pavillon et le conduit auditif externe forment l oreille externe. Le tympan, les osselets et la cavité tympanique composent l oreille moyenne. C est l oreille interne qui contient l organe noble de l audition (cochlée ou limaçon) qui transforme les sons en signaux électriques et les transmet au cerveau. Toutes ces étapes sont indispensables pour entendre. Source : 5
6 Le diagnostic Le diagnostic précoce du syndrome permet une prise en charge adaptée dès le plus jeune âge, ainsi qu une information complète de la famille et, plus tard, de l enfant lui-même. l Comment fait-on le diagnostic du syndrome de Treacher- Collins? Parfois, le diagnostic est suspecté avant la naissance, lors de l échographie systématique réalisée au deuxième trimestre de la grossesse. Cet examen peut permettre de détecter des malformations, notamment du visage et des oreilles, mais n est pas suffisant pour faire le diagnostic du syndrome de Treacher-Collins car des malformations similaires peuvent être retrouvées dans d autres maladies. Une imagerie par résonnance magnétique (IRM) du fœtus peut être réalisée pour préciser les malformations. Chaque cas est discuté au sein d un Centre pluridisciplinaire de diagnostic prénatal (CPDPN) qui regroupe des obstétriciens, des échographistes spécialisés, des généticiens, des médecins spécialisés dans les malformations et les maladies touchant le fœtus (fœtopathologistes) et des chirurgiens spécialisés de toutes les disciplines concernées. À l issue de cette discussion, l équipe pluridisciplinaire pourra proposer d effectuer d autres examens pour établir le diagnostic, évaluer la sévérité des malformations et prendre les meilleures décisions thérapeutiques. Le diagnostic peut aussi être fait à la naissance ou peu après, si un nouveau-né présente les malformations du visage et des oreilles caractéristiques du syndrome, surtout si la maladie est connue dans la famille. Lorsque les malformations sont très peu visibles, c est parfois lors des examens réalisés pour comprendre l origine d une surdité ou encore si un autre cas apparaît dans la famille que le diagnostic sera suspecté. Enfin, il existe des personnes atteintes de formes très peu sévères, n entraînant pas de manifestations gênantes et chez qui le diagnostic n est jamais fait. L examen génétique permet parfois de confirmer le diagnostic. Le test génétique consiste, à partir d un échantillon de sang, à rechercher des mutations dans les gènes à l origine de ce syndrome. Il est réalisé dans des laboratoires spécialisés. l En quoi consistent les examens complémentaires? À quoi vont-ils servir? Une fois le diagnostic fait, différents examens seront réalisés pour préciser les malformations et évaluer leurs conséquences sur la respiration, l audition, la vision. Les examens radiologiques (imagerie) Des radiographies, un scanner et une imagerie par résonance magnétique (IRM) de la face, sont réalisés pour visualiser précisément les malformations des os de la face, de l articulation temporo-mandibulaire et de l oreille moyenne. Le scanner fonctionne avec des rayons X comme les radiographies classiques, les informations sont traitées par ordinateur. L IRM permet, en plaçant le malade dans un appareil produisant un champ magnétique, d obtenir des images en deux ou trois dimensions des organes. Ces examens sont indolores et peuvent être réalisés même chez un très jeune enfant. Comme ils nécessitent une immobilité totale, une anesthésie peut être nécessaire. 6
7 La polysomnographie (enregistrement au cours du sommeil) Le but de cet examen est de rechercher des troubles de la respiration (apnées ou hypopnées) survenant au cours du sommeil. Pour réaliser la polysomnographie, l enfant passe une nuit dans un centre spécialisé, en général avec l un de ses parents. Pendant qu il dort, il est filmé et des capteurs posés sur sa tête, son thorax et ses doigts, enregistrent son rythme cardiaque, ses mouvements respiratoires, la concentration en oxygène de son sang et son activité cérébrale (électroencéphalogramme). Cet examen est indolore et ne présente aucun danger. Examens des oreilles et de l audition Les malformations des oreilles sont fréquentes au cours du syndrome de Treacher- Collins. Les médecins spécialisés dans les troubles de l audition de l enfant (médecins ORL audiophonologistes) disposent de nombreux tests pour les étudier et en évaluer le retentissement sur l audition : L otoscopie (examen visuel de l oreille) L examen du pavillon et de la région autour de l oreille à l œil nu peut montrer des malformations du pavillon, un rétrécissement ou une fermeture du conduit auditif externe. Pour l examen du conduit auditif externe dans sa globalité et du tympan, le médecin utilise généralement un microscope. Les oto-émissions acoustiques (OEA) Ce test rapide, facile à effectuer et ne demandant pas la participation active de l enfant permet de vérifier le bon fonctionnement de l oreille. En effet, à l état normal, certaines cellules de l oreille interne émettent des vibrations lorsqu elles sont stimulées par un son : ces vibrations sont appelées oto-émissions acoustiques ou OEA. Pour le recueil des OEA, une petite sonde est placée dans le conduit externe de l oreille ; elle émet le son qui sert de stimulation et enregistre les vibrations produites en réponse. Si le capteur perçoit des vibrations, cela signifie que l oreille fonctionne bien. En revanche, si comme pour la majorité des enfants atteints du syndrome de Treacher-Collins - aucune vibration n est captée, des tests complémentaires doivent être réalisés. Les potentiels évoqués auditifs (PEA) La mesure des PEA permet d étudier l activité électrique du cerveau en réponse à un signal sonore d intensité croissante. Elle ne demande pas non plus la participation active de l enfant. Des sons brefs sont émis dans des écouteurs et la réaction du cerveau est enregistrée grâce à des capteurs électriques (électrodes) fixés sur le sommet du crâne et les lobes des oreilles. Les tests d audiométrie Ces examens permettent de déterminer le seuil en dessous duquel la personne n entend plus les sons (seuil d audition). Il existe deux types de tests : les tests d audiométrie tonale où des sons de fréquence variable (plus ou moins aigus) et d intensité croissante (de plus en plus forts) sont envoyés : - soit dans un écouteur. Dans ce cas le son est transmis dans l air puis au travers de l oreille externe et de l oreille moyenne jusqu à l oreille interne : c est la conduction aérienne ; - soit par un petit vibrateur osseux posé derrière l oreille. Le son fait vibrer les os du crâne et arrive directement dans l oreille interne sans être transmis par l oreille externe et moyenne : c est la conduction osseuse. 7
8 Lorsqu il existe une surdité de transmission, comme dans le syndrome de Treacher-Collins, les personnes perçoivent mieux les sons transmis dans le vibrateur osseux que ceux transmis dans l écouteur. les tests d audiométrie vocale, où l appareil délivre des mots, à différentes intensités et la la personne doit les répéter. Cette méthode permet de déterminer à partir de quel niveau sonore (intensité) la personne peut comprendre la parole et permet d évaluer le retentissement social de la surdité. Les enfants de moins de 4 ou 5 ans ne peuvent pas être correctement testés avec les techniques d audiométrie classique, audiométrie tonale ou vocale. Il est néanmoins possible de mesurer leur audition, grâce à l audiométrie comportementale, qui se base sur l étude fine des réactions du bébé pour déterminer s il entend ou non les sons délivrés dans un écouteur ou dans un vibrateur osseux. Celle-ci doit être effectuée par un médecin ORL formé à cette pratique. Évaluation de la vision Même si les atteintes de la vue ne concernent pas tous les enfants, une consultation par un médecin ophtalmologiste est nécessaire pour dépister précocement une myopie (mauvaise vision de loin), une hypermétropie (mauvaise vision de près), un astigmatisme (vision déformée) ou un strabisme. Le médecin évalue la capacité de chaque œil à voir (l acuité visuelle) en utilisant des méthodes adaptées à l âge. De plus, l étude des mouvements des yeux (motilité oculaire), de la fixation et de la vision binoculaire permet de dépister et d évaluer un strabisme. En fonction des résultats, d autres examens sont parfois nécessaires. Quand une anomalie est détectée, il est important de la corriger rapidement pour préserver les capacités de vision et éviter que l œil atteint ne devienne amblyope (voir «Quelles en sont les manifestations?» et «Quelles sont les modalités de traitements des manifestations de ce syndrome»). l Peut-on confondre cette maladie avec d autres? Lesquelles? Comment faire la différence? peut être confondu avec d autres maladies également liées à des anomalies du développement de la partie inférieure de la tête chez l embryon, et qui se manifestent par des malformations des oreilles et du bas du visage : le syndrome de Goldenhar, dans lequel les malformations du visage, des yeux, des paupières (colobome de la paupière supérieure) et des oreilles ne touchent pas de la même manière les deux côtés du visage (atteinte bilatérale asymétrique ou atteinte unilatérale) et qui comporte en outre des anomalies des vertèbres ; le syndrome de Nager et le syndrome de Miller, qui sont deux maladies génétiques entraînant des malformations bilatérales et symétriques du visage et des oreilles qui peuvent ressembler à celles rencontrées dans le syndrome de Treacher-Collins, mais également des malformations des extrémités des membres qui, elles, n existent pas dans le syndrome de Treacher-Collins ; le syndrome de dysostose mandibulofaciale-microcéphalie par mutations dans le gène EFTUD2 : les enfants atteints ont un retard de croissance et un retard mental qui ne se retrouvent pas dans le syndrome de Treacher-Collins. (voir plus d informations sur ces maladies sur le site Orphanet : 8
9 Les aspects génétiques l Comment se transmet le syndrome de Treacher-Collins? est dû à des mutations des gènes TCOF1, POLR1C ou POLR1D, qui sont situés respectivement sur les chromosomes 5, 6 et 13 (voir «À quoi est-il dû?»). Dans 40 % des cas, sa transmission se fait de façon autosomique dominante (voir figure 2). Le terme «autosomique» signifie que le gène en cause n est pas situé sur un des chromosomes sexuels (les chromosomes X ou Y), mais sur l un des 22 autres chromosomes, appelés «autosomes». La maladie peut donc apparaître aussi bien chez un garçon que chez une fille. Chaque personne possède deux exemplaires de chaque gène, l un provenant de son père, l autre de sa mère. Le terme «dominant» signifie qu il suffit qu un seul des deux exemplaires du gène soit porteur de la mutation pour que la maladie se manifeste. La personne malade risque de transmettre le gène altéré à ses enfants : à chaque conception, le risque de transmettre le gène muté est de un sur deux. Figure 2 : Illustration de la transmission autosomique dominante. Un des parents possède une copie mutée du gène (A) et est atteint de la maladie, tout comme son enfant A/a. À chaque grossesse, le risque qu un enfant d une personne A/a soit malade est de 50 %. Les enfants a/a ne sont pas malades et ne peuvent pas transmettre la maladie (ils portent deux copies normales du gène a/a). Orphanet Cependant, même au sein d une même famille, la sévérité des manifestations est très variable d une personne à l autre. Il peut arriver qu une personne porteuse de la mutation n ait aucune manifestation (asymptomatique), mais elle risque néanmoins de transmettre la mutation à sa descendance, la maladie apparaissant alors «sauter une génération» (on parle de transmission autosomique dominante à expressivité variable). Dans 60 % des cas, la mutation à l origine du syndrome est survenue accidentellement au cours de la formation de certaines cellules reproductrices de l un ou l autre des parents (ovules ou spermatozoïdes) : la mutation est nouvelle dans la famille (mutation «de novo» ou néomutation). L enfant est alors le premier malade identifié dans la famille. Si lui-même a par la suite des enfants, le risque de transmettre la maladie est le même que celui décrit ci-dessus, c est-à-dire 50 %. 9
10 Très rarement, la transmission peut se faire de façon autosomique récessive pour les mutations POLR1C. Le terme «autosomique» signifie que le gène en cause dans la maladie n est pas situé sur les chromosomes sexuels (les chromosomes X et Y), mais sur l un des autres chromosomes, appelés «autosomes». La maladie peut donc apparaître aussi bien chez un garçon que chez une fille. Le terme «récessif» signifie que les deux copies du gène doivent être altérées pour que la maladie apparaisse : seuls les enfants ayant reçu le gène POLR1C muté à la fois de leur père et de leur mère (homozygotes) sont atteints. Quels sont les risques pour les autres membres de la famille? En cas de mutation nouvelle, ce qui est le plus fréquent au cours du syndrome de Treacher- Collins, les parents n ont pas plus de risque que quiconque d avoir à nouveau un enfant atteint de la maladie. Les frères et sœurs de l enfant malade n ont pas plus de risque d être atteints. Dans le cas d une transmission autosomique dominante, le risque est de un sur deux à chaque grossesse. Ainsi les frères et sœurs d une personne atteinte ont un risque sur deux d être porteurs du gène muté, mais ils peuvent n avoir que très peu, voire aucune des manifestations de la maladie. Dans le cas très rare d une transmission autosomique récessive, lorsque les deux parents sont porteurs de la mutation, le risque qu ils aient un enfant atteint est de un sur quatre à chaque grossesse. Un adulte atteint de la maladie transmet à tous ses enfants une copie anormale du gène, responsable du déficit. Mais ses enfants ne seront malades que s ils ont reçu une autre copie anormale du gène, de leur autre parent. Cette situation survient rarement en pratique, sauf en cas de mariage dans la même famille (consanguin). l Peut-on faire un diagnostic prénatal? Si un couple a déjà eu un enfant atteint du syndrome de Treacher-Collins ou si l un des parents est atteint, et que l anomalie génétique incriminée a été identifiée, un diagnostic prénatal (DPN) est possible. Son but est de déterminer, au cours de la grossesse, si l enfant à naître est atteint ou non de la maladie. Il est réalisé après que les parents aient consulté un généticien et après avis d un comité pluridisciplinaire, au sein d un centre pluridisciplinaire de diagnostic prénatal. Pour faire le DPN, aucun prélèvement n est réalisé directement sur le fœtus. L anomalie génétique est recherchée soit dans les cellules du futur placenta, à l aide d un prélèvement de villosités choriales (ou biopsie de trophoblaste), soit dans les cellules flottant dans le liquide qui entoure le fœtus (liquide amniotique), par un prélèvement appelé amniocentèse. Ces examens sont réalisés par un obstétricien, qui s aide de l échographie pour guider son geste. Ils entraînent un faible risque de fausse couche, différent selon le choix de la technique de prélèvement, dont le généticien discute avec le couple au cours de la consultation préalable au diagnostic prénatal. Le résultat est connu en une ou deux semaines. Le conseil génétique est complexe car la sévérité des manifestations de la maladie varie énormément d une personne à une autre, même au sein de la même famille. Si une anomalie génétique du syndrome de Treacher-Collins est identifiée, une échographie est réalisée pour rechercher des malformations. Si après avis d experts, les malformations apparaissent sévères, une interruption médicale de grossesse peut être dans certains cas envisagée, si les parents le souhaitent. 10
11 l Peut-on faire un diagnostic pré-implantatoire? Un diagnostic préimplantatoire (DPI) est en théorie possible si l anomalie génétique a été identifiée dans la famille. En France, le diagnostic pré-implantatoire (DPI) est encadré par la même loi de bioéthique que le DPN, et, pour chaque couple, la décision est toujours prise, au cas par cas, en réunion pluridisciplinaire. Le DPI consiste à rechercher l anomalie génétique responsable de la maladie sur des embryons obtenus par fécondation in vitro. Les embryons qui n ont pas l anomalie génétique sont ensuite sélectionnés pour être implantés dans l utérus. Cette technique évite aux parents d avoir recours à un diagnostic prénatal, suivi éventuellement d une interruption médicale de grossesse. Cependant, elle est très contraignante et ne peut être réalisée que dans un très petit nombre de centres spécifiquement autorisés à cet effet (pour en savoir plus, voir la brochure «Le diagnostic pré-implantatoire et vous», réalisée par l Agence de la biomédecine). Il est extrêmement important que les parents qui souhaitent avoir recours au DPN ou au DPI puissent discuter à plusieurs reprises avec une équipe de spécialistes afin de préciser leur demande exacte, de mesurer la gravité de la maladie dans la famille et d être informés sur les avancées de prise en charge des enfants atteints de ce syndrome. Le traitement, la prise en charge, la prévention l Existe-t-il un traitement du syndrome de Treacher-Collins? Non, il n existe pas actuellement de possibilité de guérir le syndrome de Treacher-Collins. Cependant, il existe des traitements et des aides qui permettent de prendre en charge les manifestations de la maladie (voir «Quelles sont les modalités de traitement des manifestations de ce syndrome»?), de limiter et de prévenir le handicap (voir «Quelles sont les aides mises en œuvre pour limiter et prévenir le handicap?») et qui contribuent à prévenir les complications et améliorer la qualité de vie. l Quelles sont les modalités de traitement des manifestations du syndrome? En cas de difficultés respiratoires chez le petit enfant et parfois dès la naissance, des mesures pour faciliter la respiration et l alimentation doivent être mises en place. Cela peut nécessiter que les nourrissons restent hospitalisés ou séjournent en pouponnières spécialisées plusieurs semaines, voire plusieurs mois. Plus tard, certaines malformations (du visage, des paupières, des oreilles ou du palais) peuvent être corrigées par des opérations de chirurgie maxillo-faciale, de chirurgie plastique ou de chirurgie ORL. Faciliter la respiration Lorsque la gêne respiratoire n est pas trop importante, coucher l enfant sur le ventre ou sur le côté peut permettre de diminuer l obstruction de la gorge et de faciliter la respiration. Dans d autres cas, les difficultés respiratoires sont si importantes qu il faut apporter d urgence une assistance respiratoire qui consiste selon les cas à : - apporter de l oxygène par le nez (lunette ou sonde nasale) ; 11
12 - placer dans sa bouche un petit tube aplati et coudé (canule de Guedel), qui permet de maintenir la langue vers l avant et l empêche d obstruer la gorge ; - maintenir les voies respiratoires ouvertes de «manière forcée» à l aide de séances de ventilation non invasive (VNI), où le bébé, respire dans un masque relié à de l air sous pression et de l oxygène. - insérer un tube qui amène l oxygène directement dans la trachée (intubation). Dans certains cas, cette assistance respiratoire doit être maintenue de façon prolongée. Pour assurer la sécurité et le confort de l enfant, il est alors proposé de réaliser une trachéotomie : le chirurgien, fait une petite ouverture au niveau du cou, dans la trachée, afin d y introduire un tube (canule de trachéotomie) qui assurera le passage de l air dans les voies aériennes. Le port d une canule de trachéotomie nécessite des soins quotidiens et de savoir changer la canule lorsqu elle est sale ou encombrée. Ces soins sont enseignés aux parents pour qu ils puissent les réaliser eux-mêmes à la maison. La canule de trachéotomie peut être maintenue aussi longtemps que nécessaire ; après l âge de deux ans, elle peut en général être bouchée pendant la journée, ce qui permet à l enfant de parler normalement. Cette intervention est réversible et dès que l obstruction des voies respiratoires est levée, on enlève la canule et l orifice de trachéotomie se referme en général spontanément, en laissant une légère cicatrice. Assurer une alimentation suffisante Un nourrisson qui a du mal à respirer a aussi du mal à prendre ses biberons et risque de faire des «fausses routes» (passage accidentel du lait ou de sucs digestifs dans les poumons) lors des rots. De plus, chez certains nouveau-nés atteints du syndrome de Treacher-Collins, le contrôle de la déglutition se développe plus lentement que chez les autres enfants. Épaissir le lait des biberons peut aider, mais si l enfant ne peut pas boire ou si le risque de fausse route est trop important il peut être préférable de ne plus donner de biberon et d apporter les aliments : soit à l aide d une sonde introduite par le nez et qui va dans l estomac (sonde naso-gastrique). soit par une sonde qui délivrera les aliments directement dans l estomac, après une intervention appelée gastrostomie. L intervention consiste à poser un petit tuyau plastique (ou «bouton de gastrostomie») reliant directement l estomac à la paroi du ventre (voir figure 3). Le bouton peut être très facilement ouvert pour brancher la sonde d alimentation, le reste du temps il est maintenu fermé. Cette intervention qui peut paraître impressionnante, apporte un confort à l enfant et permet qu il reçoive la quantité d aliments nécessaire à sa croissance. Même si une gastrostomie est mise en place, il est important de maintenir en parallèle une alimentation normale par petites quantités (en adaptant tant que possible les textures des aliments pour la faciliter) et/ou de stimuler la succion (à l aide d une sucette ou des doigts de l enfant en même temps que l on «donne son repas» à l enfant à travers la sonde afin qu il associe succion et plaisir dû à un estomac bien rempli). Cela permet de transmettre à l enfant le plaisir de manger et de l habituer à l alimentation par la bouche. Cela permet aussi de préserver sa capacité à parler. 12
13 Figure 3 : Représentation schématique d une gastrostomie. Source : Les traitements les plus contraignants des difficultés respiratoires et alimentaires ne concernent habituellement que les premiers mois de vie et, en grandissant, les enfants parviennent à respirer et à s alimenter normalement. Le traitement chirurgical des malformations En fonction de la sévérité des atteintes et de leurs conséquences sur la respiration, l alimentation, l articulation de la parole ou de leur impact esthétique, un nombre plus ou moins important d interventions chirurgicales pourront être nécessaires. Certaines sont réalisées dès la naissance, mais la plupart des opérations ne pourront se faire qu après l âge de 2 ans. Le nombre et la complexité des interventions varient beaucoup d une personne à l autre. Elles peuvent concerner le voile du palais, les mâchoires inférieures et supérieures, le menton, les oreilles, les paupières, le nez. Elles sont programmées à l issue d une discussion entre la famille, l enfant lui-même dès qu il est en âge de comprendre et de nombreux professionnels impliqués comme les chirurgiens maxillo-faciaux, plasticiens, et ORL... La plupart des interventions sont réalisées avant la puberté, mais après cette période, d autres sont encore possibles pour améliorer la position des dents ou l esthétique du visage. Pour améliorer l ouverture et la fermeture de la bouche, mais aussi la forme du visage, il peut s avérer nécessaire de rallonger l os de la mandibule grâce à une intervention chirurgicale appelée distraction mandibulaire. L os est allongé progressivement, sans faire appel à des greffes osseuses. Les fentes du voile du palais sont refermées à partir des six premiers mois de vie, grâce à une ou deux interventions successives. Ces interventions peuvent être plus difficiles à réaliser si l enfant a des anomalies de l articulation temporo-mandibulaire qui entraîne une limitation importante de l ouverture de la bouche. Les interventions sur les paupières inférieures creuses sont possibles dès l âge de 2 ans. Elles consistent à injecter de la graisse prélevée au niveau de la paroi du ventre ou des fesses ou des cuisses de l enfant, sans laisser de trace. Ceci permet d améliorer l aspect esthétique du regard, d assouplir la peau et de préparer les interventions futures au niveau des paupières : lifting des pommettes, lifting des paupières avec repositionnement du coin externe des paupières et éventuellement greffes osseuses des rebords orbitaires et reconstruction des paupières. 13
14 Le galbe des pommettes et des joues peut aussi être amélioré, progressivement, par l injection de graisse, parfois complétée par des greffes osseuses. Ces interventions peuvent être commencées à partir de 2 ans. La chirurgie permet aussi de réduire et modeler le nez lorsqu il est trop volumineux (rhinoplastie de réduction), le plus souvent après l adolescence. S il existe des malformations des oreilles, une reconstruction chirurgicale de l oreille externe et/ou moyenne (élargissement des conduits auditifs et/ou chirurgie des osselets) peut aussi être envisagée. Les interventions sur le pavillon de l oreille pourront être proposées vers l âge de 8 ans s il s agit d un simple repositionnement ou recollement des pavillons, ou vers 10 à 12 ans s il faut le reconstruire et l agrandir. La chirurgie ORL doit être faite en relation avec le programme de chirurgie faciale et maxillo-faciale : elle doit être demandée par l enfant après qu il ait été informé précisément sur le déroulement et les suites de l opération chirurgicale. l Quels bénéfices attendre des traitements? Quels en sont les risques? Tout dépend de la sévérité des malformations. Dans tous les cas, les différentes prises en charge permettent d améliorer la qualité de vie de l enfant afin de lui permettre de s épanouir. Les risques sont essentiellement ceux que comportent les opérations chirurgicales, à savoir un risque d infection, d inflammation, une mauvaise cicatrisation. Le passage du tuyau dans la gorge qui permet la respiration durant l anesthésie générale (intubation) est souvent difficile, de même que son retrait après l intervention. C est pourquoi, après l intervention et jusqu à ce que leurs capacités de respiration soient redevenues normales, les enfants doivent être pris en charge dans des centres expérimentés et spécifiquement équipés. Les interventions de chirurgie esthétique peuvent permettre une amélioration, mais celle-ci n est pas systématique et il peut persister des séquelles. l Quelles sont les aides mises en œuvre pour limiter et prévenir le handicap? Il est fondamental de rechercher un déficit auditif (voir «En quoi consistent les examens complémentaires? À quoi vont-ils servir?») et s il est présent, de le prendre en charge sans attendre notamment grâce aux appareillages auditifs. Certains enfants doivent avoir de nombreuses interventions chirurgicales et être souvent hospitalisés, ce qui peut contribuer à perturber leur développement et plus tard leur scolarité. Par ailleurs, des difficultés d élocution, d audition ainsi que le retentissement psychologique souvent important de la maladie peuvent perturber les apprentissages et l épanouissement. Une prise en charge psychologique, orthophonique, de soutien éducatif peut être nécessaire. Cette prise en charge par plusieurs professionnels de santé (pluridisciplinaire) peut être coordonnée au sein d un centre d action médico-sociale précoce (CAMSP) (voir «Comment faire suivre son enfant?»). Aide auditive Les enfants qui ont une surdité des deux oreilles (surdité bilatérale) peuvent être appareillés, parfois dès l âge de 3 ou 4 mois. 14
15 Il peut s agir, lorsque le conduit auditif est normal, d appareils auditifs classiques, qui sont placés derrière l oreille et amplifient électroniquement le volume du son. Plus souvent, c est une prothèse auditive à conduction osseuse qui est utilisée : grâce aux vibrations émises par l appareil au contact de l os, le son est directement transmis à l oreille interne (qui est normale au cours du syndrome de Treacher-Collins). Le boîtier qui assure ces microvibrations doit être maintenu contre la peau du crâne ; avant l âge de 6 ans il est tenu par un bandeau élastique ou un serre-tête, chez les enfants plus grands, le boîtier est maintenu en place grâce à une vis de titane vissée dans l os derrière l oreille sur laquelle il vient se clipper. L enfant peut facilement courir et sauter mais doit retirer son boîtier quand il va à la piscine. Il existe d autres dispositifs basés sur un système de double aimant, l un introduit sous la peau contre l os situé en arrière de l oreille, l autre permettant de maintenir l appareil externe en place. Des prothèses auditives implantables d oreille moyenne, cachées, sont une alternative dans certains cas. L appareillage permet un gain immédiat et une audition de très bonne qualité. L accompagnement par un orthophoniste pour conseiller les parents, par exemple sur la durée de port, la façon de stimuler leur bébé, etc. est souhaitable. L objectif du développement du langage dans un délai normal, puis d une parole et de possibilités de communication normales est le plus souvent atteint. Si la surdité est unilatérale, l audition globale est surveillée de près et un appareillage peut être proposé plus tard. Orthophonie Dès l âge d un an ou deux ans, l enfant peut suivre des séances d orthophonie. Elles sont indispensables en cas de surdité pour donner un sens aux informations auditives que l enfant reçoit avec ses aides auditives. Elles sont également essentielles dans l acquisition de la lecture et de l écriture et pour acquérir un langage oral de bonne qualité, en améliorant son articulation. En effet, les anomalies du visage peuvent gêner l enfant pour parler et articuler. L orthophoniste va pouvoir lui montrer les mouvements qui lui permettent de parler le mieux possible et l aider à muscler les muscles de son visage. Les séances d orthophonie permettent également de réduire les troubles de la déglutition et de la mastication. Cette prise en charge est indispensable quand les enfants ont une fente du voile du palais car, même opéré, le voile reste moins souple qu un voile sain. Certains exercices spécifiques sous forme de jeux de souffle vont permettre de muscler le voile du palais et ainsi compenser son insuffisance de fonctionnement. Lorsque la phonation reste malgré tout trop difficile, une intervention chirurgicale complémentaire sur le voile du palais (pharyngoplastie) est parfois discutée. Prise en charge visuelle Un éventuel strabisme ou une myopie doivent être pris en charge assez tôt, par une équipe spécialisée (ophtalmologiste, orthoptiste, opticien), afin de préserver la fonction visuelle. En effet, jusqu à l âge de 8 ans environ, des connexions nerveuses entre l œil et le cerveau continuent à s établir pour développer la vision. Un œil qui ne reçoit pas une stimulation normale, du fait de l une des anomalies citées ci-dessus, ne peut développer une fonction visuelle normale (on dit qu il devient amblyope). Faire «travailler» l œil atteint permet de prévenir cette évolution vers l amblyopie ; cela passe par le port de lunettes avec des verres correcteurs adaptés et par l occlusion de l œil le plus performant (par exemple avec un pansement-patch collé) pour faire travailler l œil atteint. 15
16 Dans certains cas de strabisme, une intervention chirurgicale peut permettre de redresser le parallélisme des yeux pour des raisons esthétiques et fonctionnelles. Suivi dentaire et orthodontique Un suivi par un dentiste spécialisé dans les soins aux enfants (pédodontiste) est utile pour prévenir les caries et les infections. Les soins préventifs qui doivent se faire en milieu spécialisé, sont d autant plus importants s il y a une limitation de l ouverture de la bouche. L orthodontie permet d améliorer l alignement des dents grâce à des appareillages à l intérieur de la bouche et/ou des bagues collées sur les dents. Elle est parfois débutée très tôt, en fonction de l âge de réalisation des interventions chirurgicales osseuses ; sinon, elle débute en préadolescence et est souvent continuée jusqu à la fin de la croissance. C est une orthodontie très spécialisée qui peut être réalisée près du domicile, mais en lien avec l équipe de chirurgie maxillo-faciale qui suit l enfant. Les autres aides Chez les jeunes enfants, les troubles de l audition et/ou de vue peuvent gêner le développement. La prise en charge par un psychomotricien est très importante pour compenser ces déficits. Il aide l enfant à améliorer son développement moteur au niveau de sa motricité globale (marche, coordination) et de sa motricité fine (habillage, écriture). l Un soutien psychologique est-il souhaitable? Il y a plusieurs moments où la famille et l enfant peuvent ressentir le besoin d un soutien psychologique. Pour les parents, l annonce du diagnostic est souvent un moment de profond désarroi, de colère, de désespoir. L organisation de la vie quotidienne, les repères habituels, les priorités au sein de la famille peuvent être bouleversés. Puis, dans les cas sévères, les nombreuses opérations et les soins médicaux lourds nécessaires à l enfant sont autant d épreuves difficiles à affronter seuls. Par la suite, l accompagnement de son enfant nécessite d apprendre à le soigner sans le surprotéger. La maladie d un enfant peut aussi être très perturbante pour ses frères et sœurs qui ressentent souvent un mélange de jalousie et de culpabilité : un psychologue pourra aider les parents et les enfants à trouver leur place et à redéfinir leur rôle. Pour les enfants, les adolescents ou les adultes atteints, tout dépend de la sévérité de la maladie mais la confrontation au regard des autres peut être délicate et un accompagnement psychologique est le plus souvent recommandé. l Que peut-on faire soi-même pour soigner son enfant? L aide des parents et de l entourage peut prendre de très nombreuses formes selon l âge de la personne et l importance de son atteinte. Une attitude familiale attentive à ce que ressent l enfant et l instauration d un milieu de vie sécurisant sont bénéfiques. Pour les nourrissons porteurs d une trachéotomie ou d une gastrostomie ce qui n est pas le cas de tous les enfants atteints du syndrome les soins nécessaires peuvent être réalisés par les parents, à domicile. Au cours de l hospitalisation, le personnel soignant les formera progressivement à réaliser eux-mêmes les soins nécessaires à la propreté de la canule de trachéotomie et à donner les repas par la sonde de gastrostomie, pour que de retour à la maison, les soins puissent être effectués le plus sereinement possible. Les enfants ayant des difficultés de mastication requièrent une attention particulière au moment de l introduction des morceaux dans l alimentation. 16
17 L enfant peut avoir du mal à accepter son aspect physique parfois différent. Le regard des parents sur l enfant est très important, parfois bien plus que leurs paroles. Il est important pour les parents, en lien avec le psychologue référent, de l aider à mettre en avant toutes ses aptitudes et qualités personnelles, de le soutenir face à des moqueries. Si cette aide n est pas suffisante, l avis d un pédopsychiatre est absolument nécessaire pour faire le diagnostic exact des troubles du comportement et mettre en place un traitement adapté. Plus le trouble est dépisté tôt, meilleur est le résultat de la prise en charge. l Comment faire suivre son enfant? Les enfants atteints du syndrome de Treacher-Collins doivent être suivis dans les consultations des centres de référence et de compétence dont les coordonnées sont disponibles sur le site Orphanet ( Le suivi dépend du type des malformations et de leur sévérité. Il est organisé au sein de consultations où sont réunis les professionnels de plusieurs spécialités (consultations pluridisciplinaires) : pédiatre, neuropédiatre, pédopsychiatre, chirurgiens maxillo-facial et plasticien, ophtalmologiste, oto-rhino-laryngologiste, orthophoniste, kinésithérapeute, psychologue, etc. Ces multiples professionnels travaillent souvent en réseau et au sein de centres pluridisciplinaires : centres d action médico-sociale précoce (CAMSP) pour les enfants de 0 à 6 ans ayant un déficit intellectuel ou moteur ou sensoriel, centres médico-psychopédagogiques (CMPP) pour des enfants de 3 à 18 ans ayant des troubles du développement et centres médico-psychologiques (CMP) pour des enfants et des adultes nécessitant des soins de nature pychothérapeutique. La fréquence des consultations et les examens nécessaires sont fixés par l équipe médicale en fonction de l évolution de chaque enfant. l Quelles sont les informations à connaître et à faire connaître en cas d urgence? En cas d urgence, il est nécessaire de faire part du diagnostic à l équipe soignante et de signaler les traitements en cours s il y en a ainsi que les opérations déjà réalisées pour éviter des soins qui iraient à l encontre de ces traitements. Le carnet de santé, dans lequel sont consignés les évènements qui concernent la santé de l enfant depuis sa naissance, constitue un outil de liaison privilégié entre les professionnels de santé amenés à prendre en charge l enfant. Le présenter aux services d urgence est utile. Si une anesthésie est nécessaire pour une intervention chirurgicale, l anesthésiste pourra avoir des difficultés à réaliser l intubation (méthode de respiration artificielle nécessitant d insérer un «tube» dans les voies respiratoires) car les voies aériennes sont étroites. Il pourra alors s aider de la fibroscopie, qui permettra de visualiser l état des voies aériennes supérieures en y introduisant un tube équipé d une caméra. Si l enfant a déjà subi une anesthésie et qu il a été endormi, ceci doit être noté sur le carnet de santé et les parents doivent être informés. Si l enfant n a jamais subi d anesthésie, l anesthésiste devra évaluer ses difficultés de manière préventive afin que cela soit connu en cas d urgence. l Peut-on prévenir cette maladie? Non, on ne peut pas prévenir le syndrome de Treacher-Collins. 17
18 Vivre avec : le handicap du syndrome de Treacher-Collins au quotidien l Quelles sont les conséquences de la maladie sur la vie quotidienne? La sévérité du handicap est extrêmement variable : tous les enfants atteints ne nécessitent pas le même encadrement et devenus adultes, tous n auront pas les mêmes besoins. Certains enfants atteints du syndrome ne présentent pas de caractéristiques particulières et ne nécessitent qu un suivi de sécurité. Dans les formes les plus sévères, la prise en charge est lourde pour l enfant et sa famille : si elles sont nécessaires dans les premières années de la vie, la trachéotomie et la gastrostomie demandent une formation et la présence à domicile d un des parents pour la prise en charge. Si l enfant doit porter une aide auditive, le suivi audioprothétique, orthophonique, nécessiteront une souplesse dans l emploi du temps des parents. Enfin, dans les cas les plus sévères, jusqu à douze interventions chirurgicales peuvent être nécessaires entre la naissance et la fin de l adolescence ; ce sont des séjours hospitaliers, des convalescences, des vacances à réorganiser. Dans la majorité des cas, les enfants vont développer des capacités de communication et d autonomie qui leur permettront à l âge adulte, de s assumer, d avoir un travail et de vivre seul. La petite enfance et l adolescence peuvent être un cap difficile à passer pour ceux qui ont du mal à accepter leur différence physique. Cependant, beaucoup vivent très bien, se marient, ont des enfants En cas de gêne auditive et en dehors des rares cas où une correction chirurgicale a pu y être apportée, la personne reste dépendante d une aide auditive. l Quelles sont les conséquences de la maladie sur la scolarité? Dans la majorité des cas, les enfants qui n ont pas de déficit auditif pourront suivre une scolarité quasi normale. Elle risque cependant d être compliquée par les nombreuses absences résultant des multiples consultations spécialisées souvent loin du domicile, des traitements et des interventions chirurgicales (voir «Comment faire suivre son enfant?»). Le regard des autres enfants sur la différence physique peut être difficile à accepter surtout à l adolescence. Ces difficultés sont majorées lorsque le port d une canule de trachéotomie (voir «Quelles sont les modalités de traitement des manifestations de ce syndrome?») est nécessaire. Toutes les écoles n acceptent pas un enfant porteur d une canule de trachéotomie même fermée le jour, d où la nécessité pour les parents de rechercher la structure adaptée. Les enfants ayant une gêne auditive peuvent être scolarisés soit temporairement en milieu spécialisé pour enfants déficients auditifs, soit dans une Classe d inclusion scolaire pour les élèves handicapés (Clis) (avec moins d élèves et un enseignement aménagé pour les enfants malentendants), soit en milieu ordinaire avec l aide d un éducateur si besoin. Dans ce dernier cas, le suivi par un professionnel spécialisé est nécessaire et il est préférable de tenir informés les enseignants du comportement à adopter avec un élève sourd. Ces choix nécessitent que les parents et l enfant, en âge de comprendre, aient accès à toutes les informations nécessaires pour éclairer leurs décisions. 18
19 En France, les enfants reconnus «handicapés» par la Commission des droits et de l autonomie des personnes handicapées (CDAPH) qui relève de la Maison départementale des personnes handicapées (MDPH), (voir «Vivre avec une maladie rare en France : aides et prestations»), peuvent bénéficier d un projet personnalisé de scolarisation (PPS). Ce projet permet d aménager le temps passé à l école maternelle, par exemple avec un temps partiel, et d accompagner les enfants par un auxiliaire de vie scolaire (AVS). Le cursus scolaire et éventuellement universitaire peut se faire normalement mais il peut être perturbé par le suivi médical et paramédical (prise en charge chirurgicale, orthophonique, psychologique, audioprothétique, orthodontique ). Des informations sur l intégration en milieu scolaire des enfants atteints de maladie chronique et/ou en situation de handicap sont disponibles sur le site Intégrascol ( l Quelles sont les conséquences de la maladie sur la vie professionnelle? La majorité des enfants deviennent des adultes capables de s assumer et dont la vie n est pas différente des personnes qui n ont pas le syndrome de Treacher-Collins. Parfois, les déficits, quand ils existent, peuvent nécessiter une adaptation, c est pourquoi des services sont prévus dans chaque département pour l insertion professionnelle des personnes handicapées. Les séquelles esthétiques peuvent faire préférer aux personnes atteintes, des métiers qui ne sont pas exclusivement à finalité d accueil. Le déficit auditif lorsqu il est correctement pris en charge n est pas un frein à l exercice professionnel, excepté pour une carrière militaire. L adaptation des postes de travail peut aussi se faire en accord avec le médecin du travail. Ces adaptations sont réalisées par des ergonomes. En savoir plus l Où en est la recherche? Sur le plan génétique, tous les gènes en cause dans le syndrome de Treacher-Collins ne sont pas encore identifiés et les recherches se poursuivent. Certains chercheurs tentent de corréler les anomalies génétiques et les manifestations de la maladie (études de corrélation génotype/phénotype). Les techniques chirurgicales permettant de corriger les malformations du visage caractéristiques de ce syndrome, sont en constante évolution. Les chirurgiens mènent aussi des travaux pour chercher à les améliorer et à les évaluer. l Comment entrer en relation avec d autres malades atteints de la même maladie? En contactant les associations de malades consacrées à cette maladie. Vous trouverez leurs coordonnées en appelant Maladies Rares Info Services au (Appel non surtaxé) ou sur le site Orphanet ( 19
20 l Les prestations sociales en France Il est important de trouver les bons interlocuteurs pour se faire aider dans les démarches administratives. Des conseils précieux peuvent être fournis d une part par les assistantes sociales à l hôpital et, d autre part, par les associations de malades qui connaissent la législation et les droits. Lorsque les enfants sont en situation de handicap dans leur vie quotidienne, leurs familles peuvent s informer sur leurs droits et les prestations existantes auprès de la Maison départementale des personnes handicapées (MDPH) de leur département. Celle-ci centralise toutes les démarches liées au handicap comme les demandes de prestations (aide humaine, aide technique), celles relatives au travail, à l emploi, à la formation professionnelle, aux aides financières, etc. La MDPH instruit les dossiers de demande d aide, les transmet à la Commission des droits et de l autonomie des personnes handicapées (CDAPH) et assure le suivi de la mise en œuvre des décisions prises. Elle assure l accompagnement de la personne sur la durée. Une allocation d éducation de l enfant handicapé (AEEH) peut être allouée, ainsi qu une prestation de compensation du handicap. L un des parents peut prétendre à une allocation journalière de présence parentale (AJPP) si le médecin traitant juge que sa présence auprès de l enfant est indispensable (par exemple si l enfant porte une canule de trachéotomie). En France, lorsque le syndrome de Treacher-Collins est sévère ou si il comprend une gêne auditive supérieure à décibels (db) les personnes peuvent bénéficier d une prise en charge à 100 % par la Sécurité sociale du financement des soins, des frais médicaux (incluant les frais de déplacements vers les centres de soin) et des appareillages liés à leur maladie au titre des affections de longue durée (ALD) «hors liste». Jusqu à l âge de 20 ans, les aides auditives sont remboursées totalement mais seulement dans certains départements (pour les appareils conventionnels) ou en partie (pour les appareils par voie osseuse). Chez l adulte, elles ne sont pas prises en charge à 100 %, même dans le cadre d une ALD. Toutefois, un forfait surdité peut être alloué aux personnes ayant une perte auditive égale ou supérieure à décibels, mais il n est pas forcément cumulable avec d autres aides. Pour plus de précisions, vous pouvez consulter le cahier Orphanet «Vivre avec une maladie rare en France : aides et prestations», qui compile toutes les informations sur la législation en cours, les aides, les modalités de scolarisation et d insertion professionnelle disponibles pour les personnes atteintes de maladies rares. Pour obtenir d autres informations sur cette maladie CONTACTEZ Maladies Rares Info Services au (Appel non surtaxé) OU CONSULTEZ ORPHANET 20
L agénésie isolée du corps calleux
 L agénésie isolée du corps calleux Agénésie calleuse Dysgénésie du corps calleux La maladie Le diagnostic Les aspects génétiques Le traitement, la prise en charge, la prévention Vivre avec En savoir plus
L agénésie isolée du corps calleux Agénésie calleuse Dysgénésie du corps calleux La maladie Le diagnostic Les aspects génétiques Le traitement, la prise en charge, la prévention Vivre avec En savoir plus
La maladie de Stargardt
 La maladie Le diagnostic Les aspects génétiques Le traitement, la prise en charge, la prévention Vivre avec En savoir plus Madame, Monsieur, Cette fiche est destinée à vous informer sur la maladie de Stargardt.
La maladie Le diagnostic Les aspects génétiques Le traitement, la prise en charge, la prévention Vivre avec En savoir plus Madame, Monsieur, Cette fiche est destinée à vous informer sur la maladie de Stargardt.
Dépistage drépanocytose. Édition 2009
 Dépistage drépanocytose Édition 2009 ÊTre hétérozygote et alors Madame, Monsieur, Comme tous les nouveau-nés, votre bébé a eu un prélèvement de sang au talon. Ce prélèvement a été réalisé dans le cadre
Dépistage drépanocytose Édition 2009 ÊTre hétérozygote et alors Madame, Monsieur, Comme tous les nouveau-nés, votre bébé a eu un prélèvement de sang au talon. Ce prélèvement a été réalisé dans le cadre
Maladies neuromusculaires
 Ministère de la Santé et des Solidarités Direction Générale de la Santé Informations et conseils Maladies neuromusculaires Lisez attentivement ce document et conservez-le soigneusement avec la carte de
Ministère de la Santé et des Solidarités Direction Générale de la Santé Informations et conseils Maladies neuromusculaires Lisez attentivement ce document et conservez-le soigneusement avec la carte de
Le syndrome CHARGE. La maladie. l Qu est-ce que le syndrome CHARGE? l Combien de personnes sont atteintes de ce syndrome?
 La maladie Le diagnostic Les aspects génétiques Le traitement, la prise en charge, la prévention Vivre avec En savoir plus Madame, Monsieur, Cette fiche est destinée à vous informer sur le syndrome CHARGE.
La maladie Le diagnostic Les aspects génétiques Le traitement, la prise en charge, la prévention Vivre avec En savoir plus Madame, Monsieur, Cette fiche est destinée à vous informer sur le syndrome CHARGE.
Information pour le patient
 Information pour le patient Plus de qualité de vie avec des implants dentaires SWISS PRECISION AND INNOVATION. 1 Table des matières Quelle est l importance des dents pour notre qualité de vie? 4 Qu est-ce
Information pour le patient Plus de qualité de vie avec des implants dentaires SWISS PRECISION AND INNOVATION. 1 Table des matières Quelle est l importance des dents pour notre qualité de vie? 4 Qu est-ce
Questionnaire pour enfants avec trouble de voix
 10 504, boulevard St-Laurent, local 1 Montréal, H3L 2P4; 514.332.9593 www.cliniquebeausoleil.com Questionnaire pour enfants avec trouble de voix Voici un formulaire qui peut vous sembler long à remplir,
10 504, boulevard St-Laurent, local 1 Montréal, H3L 2P4; 514.332.9593 www.cliniquebeausoleil.com Questionnaire pour enfants avec trouble de voix Voici un formulaire qui peut vous sembler long à remplir,
Le test de dépistage qui a été pratiqué à la
 élever CommenT UN enfant ayant une drépanocytose Q Le test de dépistage qui a été pratiqué à la maternité vient de révéler que votre bébé est atteint de drépanocytose. Aujourd hui, votre enfant va bien,
élever CommenT UN enfant ayant une drépanocytose Q Le test de dépistage qui a été pratiqué à la maternité vient de révéler que votre bébé est atteint de drépanocytose. Aujourd hui, votre enfant va bien,
Brochure Patients. Les implants dentaires : Une solution naturelle et élégante pour retrouver confiance en soi.
 Brochure Patients Les implants dentaires : Une solution naturelle et élégante pour retrouver confiance en soi. Les implants dentaires : la meilleure option de traitement. Qu est-ce qu un implant dentaire?
Brochure Patients Les implants dentaires : Une solution naturelle et élégante pour retrouver confiance en soi. Les implants dentaires : la meilleure option de traitement. Qu est-ce qu un implant dentaire?
La Dysplasie Ventriculaire Droite Arythmogène
 1 La Dysplasie Ventriculaire Droite Arythmogène Document rédigé par l équipe pluridisciplinaire du centre de référence pour les maladies cardiaques héréditaires (Paris), en collaboration avec des patients
1 La Dysplasie Ventriculaire Droite Arythmogène Document rédigé par l équipe pluridisciplinaire du centre de référence pour les maladies cardiaques héréditaires (Paris), en collaboration avec des patients
Neurofibromatose 1 Maladie de Von Recklinghausen
 Neurofibromatose 1 Maladie de Von Recklinghausen La maladie Le diagnostic Les aspects génétiques Le traitement, la prise en charge, la prévention Vivre avec En savoir plus Madame, Monsieur, Cette fiche
Neurofibromatose 1 Maladie de Von Recklinghausen La maladie Le diagnostic Les aspects génétiques Le traitement, la prise en charge, la prévention Vivre avec En savoir plus Madame, Monsieur, Cette fiche
Les différentes maladies du coeur
 Auteur : Dr Pascal AMEDRO Les différentes maladies du coeur 1. Le cœur normal L oxygène capté dans l air va dans les poumons, où le sang «bleu» est alors oxygéné et devient «rouge». Il est conduit par
Auteur : Dr Pascal AMEDRO Les différentes maladies du coeur 1. Le cœur normal L oxygène capté dans l air va dans les poumons, où le sang «bleu» est alors oxygéné et devient «rouge». Il est conduit par
Le syndrome de Noonan
 Le syndrome Le diagnostic Les aspects génétiques Le traitement, la prise en charge, la prévention Vivre avec En savoir plus Madame, Monsieur, Cette fiche est destinée à vous informer sur le syndrome de
Le syndrome Le diagnostic Les aspects génétiques Le traitement, la prise en charge, la prévention Vivre avec En savoir plus Madame, Monsieur, Cette fiche est destinée à vous informer sur le syndrome de
La maladie de Pompe. La maladie. Glycogénose de type 2 Déficit en alpha-glucosidase acide Déficit en maltase acide
 Glycogénose de type 2 Déficit en alphaglucosidase acide Déficit en maltase acide La maladie Le diagnostic Les aspects génétiques Le traitement, la prise en charge, la prévention Vivre avec En savoir plus
Glycogénose de type 2 Déficit en alphaglucosidase acide Déficit en maltase acide La maladie Le diagnostic Les aspects génétiques Le traitement, la prise en charge, la prévention Vivre avec En savoir plus
Qu est-ce qu un test génétique?
 8 Vous pouvez rechercher les laboratoires de diagnostic dans votre pays par nom de maladie ou de gène à l'adresse suivante: Qu est-ce qu un test génétique? http://www.orpha.net/consor/cgi-bin/clinicallabs.php?lng=fr
8 Vous pouvez rechercher les laboratoires de diagnostic dans votre pays par nom de maladie ou de gène à l'adresse suivante: Qu est-ce qu un test génétique? http://www.orpha.net/consor/cgi-bin/clinicallabs.php?lng=fr
Votre bébé a besoin de soins spéciaux
 Votre bébé a besoin de soins spéciaux Ce guide se veut un document de référence afin de favoriser une meilleure compréhension de tous les aspects entourant la venue d un enfant prématuré ou malade. Il
Votre bébé a besoin de soins spéciaux Ce guide se veut un document de référence afin de favoriser une meilleure compréhension de tous les aspects entourant la venue d un enfant prématuré ou malade. Il
La prise en charge d un trouble dépressif récurrent ou persistant
 G U I D E - A F F E C T I O N D E L O N G U E D U R É E La prise en charge d un trouble dépressif récurrent ou persistant Vivre avec un trouble dépressif Septembre 2010 Pourquoi ce guide? Votre médecin
G U I D E - A F F E C T I O N D E L O N G U E D U R É E La prise en charge d un trouble dépressif récurrent ou persistant Vivre avec un trouble dépressif Septembre 2010 Pourquoi ce guide? Votre médecin
Retrouver une qualité de vie. Les implants dentaires : la meilleure solution naturelle. Education des patients
 Retrouver une qualité de vie. Les implants dentaires : la meilleure solution naturelle. Education des patients Les implants dentaires : la meilleure option de traitement. Qu est-ce qu un implant dentaire?
Retrouver une qualité de vie. Les implants dentaires : la meilleure solution naturelle. Education des patients Les implants dentaires : la meilleure option de traitement. Qu est-ce qu un implant dentaire?
L amyotrophie spinale proximale
 L amyotrophie spinale proximale Amyotrophie spinale infantile Amyotrophie spinale de l adulte La maladie Le diagnostic Les aspects génétiques Le traitement, la prise en charge, la prévention Vivre avec
L amyotrophie spinale proximale Amyotrophie spinale infantile Amyotrophie spinale de l adulte La maladie Le diagnostic Les aspects génétiques Le traitement, la prise en charge, la prévention Vivre avec
La bêta-thalassémie. La maladie. l Qu est-ce que la bêta-thalassémie? l Qui peut en être atteint? Est-elle présente partout dans le monde?
 La maladie Le diagnostic Les aspects génétiques Le traitement, la prise en charge, la prévention Vivre avec En savoir plus Madame, Monsieur, Cette fiche est destinée à vous informer sur la bêtathalassémie.
La maladie Le diagnostic Les aspects génétiques Le traitement, la prise en charge, la prévention Vivre avec En savoir plus Madame, Monsieur, Cette fiche est destinée à vous informer sur la bêtathalassémie.
La rétinite pigmentaire Rod-cone dystrophie Retinitis pigmentosa
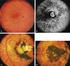 Rod-cone dystrophie Retinitis pigmentosa La maladie Le diagnostic Les aspects génétiques Le traitement, la prise en charge, la prévention Vivre avec En savoir plus Madame, Monsieur, Cette fiche est destinée
Rod-cone dystrophie Retinitis pigmentosa La maladie Le diagnostic Les aspects génétiques Le traitement, la prise en charge, la prévention Vivre avec En savoir plus Madame, Monsieur, Cette fiche est destinée
Tests de dépistage chez le nouveau-né. Informations générales pour les parents. Test de Guthrie Test de dépistage néonatal de la surdité
 Tests de dépistage chez le nouveau-né Informations générales pour les parents Test de Guthrie Test de dépistage néonatal de la surdité La brochure vous fournit des informations sur le test de Guthrie (hielprik
Tests de dépistage chez le nouveau-né Informations générales pour les parents Test de Guthrie Test de dépistage néonatal de la surdité La brochure vous fournit des informations sur le test de Guthrie (hielprik
La réadaptation après un implant cochléaire
 La réadaptation après un implant cochléaire Ginette Diamond, chef en réadaptation Sophie Roy, audiologiste Colloque CRDP InterVal 2009 But de la présentation Sensibiliser les participant(e)s à un outil
La réadaptation après un implant cochléaire Ginette Diamond, chef en réadaptation Sophie Roy, audiologiste Colloque CRDP InterVal 2009 But de la présentation Sensibiliser les participant(e)s à un outil
Les tests génétiques à des fins médicales
 Les tests génétiques à des fins médicales Les tests génétiques à des fins médicales Nous avons tous hérité d une combinaison unique de gènes de la part de nos parents. Cette constitution originale et l
Les tests génétiques à des fins médicales Les tests génétiques à des fins médicales Nous avons tous hérité d une combinaison unique de gènes de la part de nos parents. Cette constitution originale et l
Le cavernome cérébral
 La maladie Le diagnostic Les aspects génétiques Le traitement, la prise en charge, la prévention Vivre avec En savoir plus Madame, Monsieur, Cette fiche est destinée à vous informer sur le cavernome cérébral.
La maladie Le diagnostic Les aspects génétiques Le traitement, la prise en charge, la prévention Vivre avec En savoir plus Madame, Monsieur, Cette fiche est destinée à vous informer sur le cavernome cérébral.
G U I D E - A F F E C T I O N D E L O N G U E D U R É E. La prise en charge de votre mélanome cutané
 G U I D E - A F F E C T I O N D E L O N G U E D U R É E La prise en charge de votre mélanome cutané Mars 2010 Pourquoi ce guide? Votre médecin traitant vous a remis ce guide pour vous informer sur le mélanome
G U I D E - A F F E C T I O N D E L O N G U E D U R É E La prise en charge de votre mélanome cutané Mars 2010 Pourquoi ce guide? Votre médecin traitant vous a remis ce guide pour vous informer sur le mélanome
Leucémies de l enfant et de l adolescent
 Janvier 2014 Fiche tumeur Prise en charge des adolescents et jeunes adultes Leucémies de l enfant et de l adolescent GENERALITES COMMENT DIAGNOSTIQUE-T-ON UNE LEUCEMIE AIGUË? COMMENT TRAITE-T-ON UNE LEUCEMIE
Janvier 2014 Fiche tumeur Prise en charge des adolescents et jeunes adultes Leucémies de l enfant et de l adolescent GENERALITES COMMENT DIAGNOSTIQUE-T-ON UNE LEUCEMIE AIGUË? COMMENT TRAITE-T-ON UNE LEUCEMIE
CONTRAT D ACCUEIL. Parents Assistant(e)s Maternel(le)s. Proposé par les Relais Assistantes Maternelles du Haut-Rhin
 CONTRAT D ACCUEIL Parents Assistant(e)s Maternel(le)s Proposé par les Relais Assistantes Maternelles du Haut-Rhin Parents, assistant(e) maternel(le), L enfant est au cœur de vos préoccupations, la qualité
CONTRAT D ACCUEIL Parents Assistant(e)s Maternel(le)s Proposé par les Relais Assistantes Maternelles du Haut-Rhin Parents, assistant(e) maternel(le), L enfant est au cœur de vos préoccupations, la qualité
MIEUX COMPRENDRE CE QU EST UN ACCIDENT VASCULAIRE CÉRÉBRAL AVC
 MIEUX COMPRENDRE CE QU EST UN ACCIDENT VASCULAIRE CÉRÉBRAL AVC SOMMAIRE UN QUIZ POUR FAIRE UN POINT SUR MES CONNAISSANCES Un quiz pour faire un point sur mes connaissances 3 Vrai Faux Qu est-ce que l on
MIEUX COMPRENDRE CE QU EST UN ACCIDENT VASCULAIRE CÉRÉBRAL AVC SOMMAIRE UN QUIZ POUR FAIRE UN POINT SUR MES CONNAISSANCES Un quiz pour faire un point sur mes connaissances 3 Vrai Faux Qu est-ce que l on
La prise en charge de votre épilepsie
 G U I D E - A F F E C T I O N D E L O N G U E D U R É E La prise en charge de votre épilepsie Vivre avec une épilepsie sévère Novembre 2007 Pourquoi ce guide? Votre médecin traitant vous a remis ce guide
G U I D E - A F F E C T I O N D E L O N G U E D U R É E La prise en charge de votre épilepsie Vivre avec une épilepsie sévère Novembre 2007 Pourquoi ce guide? Votre médecin traitant vous a remis ce guide
7. Exemples de tests pour détecter les différents troubles de la vision.
 7. Exemples de tests pour détecter les différents troubles de la vision. 7.1 Pour la myopie (mauvaise vue de loin) : Test de vision de loin Sur le mur d un pièce, fixez l illustration ci-dessous que vous
7. Exemples de tests pour détecter les différents troubles de la vision. 7.1 Pour la myopie (mauvaise vue de loin) : Test de vision de loin Sur le mur d un pièce, fixez l illustration ci-dessous que vous
Quels sont les indices observés chez les enfants présentant un trouble de traitement auditif?
 Le trouble de traitement auditif _TTA Entendre n est pas comprendre. Détecter les sons représente la première étape d une série de mécanismes auditifs qui sont essentiels pour la compréhension de la parole
Le trouble de traitement auditif _TTA Entendre n est pas comprendre. Détecter les sons représente la première étape d une série de mécanismes auditifs qui sont essentiels pour la compréhension de la parole
La dysplasie fibreuse des os
 La dysplasie fibreuse des os La maladie Le diagnostic Les aspects génétiques Le traitement, la prise en charge, la prévention Vivre avec En savoir plus Madame, Monsieur, Cette fiche est destinée à vous
La dysplasie fibreuse des os La maladie Le diagnostic Les aspects génétiques Le traitement, la prise en charge, la prévention Vivre avec En savoir plus Madame, Monsieur, Cette fiche est destinée à vous
L opération de la cataracte. Des réponses à vos questions
 L opération de la cataracte Des réponses à vos questions Qu est-ce que la cataracte? Quel objectif? Cette brochure vous donne toutes les informations utiles concernant l opération de la cataracte. Définition
L opération de la cataracte Des réponses à vos questions Qu est-ce que la cataracte? Quel objectif? Cette brochure vous donne toutes les informations utiles concernant l opération de la cataracte. Définition
Concours d Internat et de Résidanat
 Concours d Internat et de Résidanat Ce programme a pour but d aider à la préparation des concours d internat et de résidanat. Il ne constitue en aucun cas un répertoire de «questions d examen» mais une
Concours d Internat et de Résidanat Ce programme a pour but d aider à la préparation des concours d internat et de résidanat. Il ne constitue en aucun cas un répertoire de «questions d examen» mais une
Le déficit en MCAD. La maladie. Déficit en acyl-coa déshydrogénase des acides gras à chaîne moyenne MCADD. Qu est-ce que le déficit en MCAD?
 Le déficit en MCAD Déficit en acyl-coa déshydrogénase des acides gras à chaîne moyenne MCADD La maladie Le diagnostic Les aspects génétiques Le traitement, la prise en charge, la prévention Vivre avec
Le déficit en MCAD Déficit en acyl-coa déshydrogénase des acides gras à chaîne moyenne MCADD La maladie Le diagnostic Les aspects génétiques Le traitement, la prise en charge, la prévention Vivre avec
La mucopolysaccharidose de type VI
 La mucopolysaccharidose de type VI Maladie de Maroteaux-Lamy La maladie Le diagnostic Les aspects génétiques Le traitement, la prise en charge, la prévention Vivre avec En savoir plus Madame, Monsieur,
La mucopolysaccharidose de type VI Maladie de Maroteaux-Lamy La maladie Le diagnostic Les aspects génétiques Le traitement, la prise en charge, la prévention Vivre avec En savoir plus Madame, Monsieur,
La sclérose tubéreuse de Bourneville
 La sclérose tubéreuse de Bourneville La maladie Le diagnostic Les aspects génétiques Le traitement, la prise en charge, la prévention Vivre avec : les situations de handicap au quotidien En savoir plus
La sclérose tubéreuse de Bourneville La maladie Le diagnostic Les aspects génétiques Le traitement, la prise en charge, la prévention Vivre avec : les situations de handicap au quotidien En savoir plus
Le syndrome de Moebius. ses conséquences et ses traitements
 Le syndrome de Moebius ses conséquences et ses traitements Francis Renault Bernard Sergent Jean-Jacques Baudon Lydie Burglen Valérie Charpillet Jean-Paul Damsin Françoise Denoyelle Pascale Gavelle Hervé
Le syndrome de Moebius ses conséquences et ses traitements Francis Renault Bernard Sergent Jean-Jacques Baudon Lydie Burglen Valérie Charpillet Jean-Paul Damsin Françoise Denoyelle Pascale Gavelle Hervé
La planification familiale
 La planification familiale après l avortement spontané ou provoqué Introduction Les grossesses non désirées sont l une des principales raisons pour lesquelles les femmes choisissent d avorter. Beaucoup
La planification familiale après l avortement spontané ou provoqué Introduction Les grossesses non désirées sont l une des principales raisons pour lesquelles les femmes choisissent d avorter. Beaucoup
Questionnaire santé et soins médicaux pour les moins de 16 ans
 _0_ An Vag Enq N adresse N individuel... Prénom Année de naissance (réservé enquêteur) Questionnaire santé et soins médicaux pour les moins de 6 ans Enquête sur la Santé et la Protection Sociale 00 Prénom
_0_ An Vag Enq N adresse N individuel... Prénom Année de naissance (réservé enquêteur) Questionnaire santé et soins médicaux pour les moins de 6 ans Enquête sur la Santé et la Protection Sociale 00 Prénom
Les troubles spécifiques des apprentissages
 Les troubles spécifiques des apprentissages www.apedys78-meabilis.fr En collaboration avec L. Denariaz, psychologue cognitiviste Points clefs Définitions et repérage Quelle est l origine du trouble? Vers
Les troubles spécifiques des apprentissages www.apedys78-meabilis.fr En collaboration avec L. Denariaz, psychologue cognitiviste Points clefs Définitions et repérage Quelle est l origine du trouble? Vers
DEFINITION OBJECTIFS PRINCIPES
 Cette fiche d'information est un document remis aux patients avant une intervention chirurgicale. Les chirurgiens sont aujourd'hui tenus à fournir une information objective et compréhensible sur les risques
Cette fiche d'information est un document remis aux patients avant une intervention chirurgicale. Les chirurgiens sont aujourd'hui tenus à fournir une information objective et compréhensible sur les risques
Les avantages du programme complémentaire santé Meuhedet Adif
 Les avantages du programme complémentaire santé Meuhedet Adif Chers adhérents, C est avec le souci de procurer un mieux-être à ses adhérents que Meuhedet a mis au point son programme complémentaire santé
Les avantages du programme complémentaire santé Meuhedet Adif Chers adhérents, C est avec le souci de procurer un mieux-être à ses adhérents que Meuhedet a mis au point son programme complémentaire santé
Comment la proposer et la réaliser?
 RECOMMANDATIONS Éducation thérapeutique du patient Comment la proposer et la réaliser? Juin 2007 OBJECTIF Ces recommandations visent à aider les professionnels de santé dans la mise en œuvre d un programme
RECOMMANDATIONS Éducation thérapeutique du patient Comment la proposer et la réaliser? Juin 2007 OBJECTIF Ces recommandations visent à aider les professionnels de santé dans la mise en œuvre d un programme
COLLABORATEURS CLINIQUES
 CENTRE HOSPITALIER UNIVERSITAIRE DE QUÉBEC CONCEPTION Véronique Roberge, Infirmière clinicienne COLLABORATEURS CLINIQUES Céline Bergeron, Infirmière clinicienne spécialisée Sylvie Côté, Assistante infirmière
CENTRE HOSPITALIER UNIVERSITAIRE DE QUÉBEC CONCEPTION Véronique Roberge, Infirmière clinicienne COLLABORATEURS CLINIQUES Céline Bergeron, Infirmière clinicienne spécialisée Sylvie Côté, Assistante infirmière
Séquence maladie: insuffisance cardiaque. Mieux connaître l insuffisance cardiaque Vivre avec un DAI
 Séquence maladie: insuffisance cardiaque Mieux connaître l insuffisance cardiaque Vivre avec un DAI Janvier 2012 Finalité de l atelier: Présentation de la séance Cette séance a pour buts de vous permettre
Séquence maladie: insuffisance cardiaque Mieux connaître l insuffisance cardiaque Vivre avec un DAI Janvier 2012 Finalité de l atelier: Présentation de la séance Cette séance a pour buts de vous permettre
Se sentir soi-même. Comment la restauration de vos dents peut changer votre vie.
 Se sentir soi-même. Comment la restauration de vos dents peut changer votre vie. Évitez-vous de sourire parce qu'il vous manque une ou plusieurs dents? À quand remonte la dernière fois où vous avez croqué
Se sentir soi-même. Comment la restauration de vos dents peut changer votre vie. Évitez-vous de sourire parce qu'il vous manque une ou plusieurs dents? À quand remonte la dernière fois où vous avez croqué
L APS ET LE DIABETE. Le diabète se caractérise par un taux de glucose ( sucre ) trop élevé dans le sang : c est l hyperglycémie.
 1. Qu est-ce que le diabète? L APS ET LE DIABETE Le diabète se caractérise par un taux de glucose ( sucre ) trop élevé dans le sang : c est l hyperglycémie. Cette hyperglycémie est avérée si à 2 reprises
1. Qu est-ce que le diabète? L APS ET LE DIABETE Le diabète se caractérise par un taux de glucose ( sucre ) trop élevé dans le sang : c est l hyperglycémie. Cette hyperglycémie est avérée si à 2 reprises
Service évaluation des actes professionnels
 TRAITEMENT DES AGÉNÉSIES DENTAIRES MULTIPLES LIÉES AUX DYSPLASIES ECTODERMIQUES OU À D'AUTRES MALADIES RARES, CHEZ L ENFANT ATTEINT D OLIGODONTIE, AVEC POSE DE 2 IMPLANTS (VOIRE 4 MAXIMUM) UNIQUEMENT DANS
TRAITEMENT DES AGÉNÉSIES DENTAIRES MULTIPLES LIÉES AUX DYSPLASIES ECTODERMIQUES OU À D'AUTRES MALADIES RARES, CHEZ L ENFANT ATTEINT D OLIGODONTIE, AVEC POSE DE 2 IMPLANTS (VOIRE 4 MAXIMUM) UNIQUEMENT DANS
Contenu de la formation PSE1et PSE2 (Horaires à titre indicatif)
 Contenu de la formation PSE1et PSE2 (Horaires à titre indicatif) Contenu de la formation PSE1 LE SECOURISTE : 1 h 30 Indiquer le rôle et les responsabilités d un secouriste. Indiquer les connaissances
Contenu de la formation PSE1et PSE2 (Horaires à titre indicatif) Contenu de la formation PSE1 LE SECOURISTE : 1 h 30 Indiquer le rôle et les responsabilités d un secouriste. Indiquer les connaissances
Mieux informé sur la maladie de reflux
 Information destinée aux patients Mieux informé sur la maladie de reflux Les médicaments à l arc-en-ciel Mise à jour de l'information: septembre 2013 «Maladie de reflux» Maladie de reflux La maladie de
Information destinée aux patients Mieux informé sur la maladie de reflux Les médicaments à l arc-en-ciel Mise à jour de l'information: septembre 2013 «Maladie de reflux» Maladie de reflux La maladie de
GUIDE D INFORMATIONS A LA PREVENTION DE L INSUFFISANCE RENALE
 GUIDE D INFORMATIONS A LA PREVENTION DE L INSUFFISANCE RENALE SOURCES : ligues reins et santé A LA BASE, TOUT PART DES REINS Organes majeurs de l appareil urinaire, les reins permettent d extraire les
GUIDE D INFORMATIONS A LA PREVENTION DE L INSUFFISANCE RENALE SOURCES : ligues reins et santé A LA BASE, TOUT PART DES REINS Organes majeurs de l appareil urinaire, les reins permettent d extraire les
La dystrophie myotonique de Steinert
 La dystrophie myotonique de Steinert La maladie Le diagnostic Les aspects génétiques Le traitement, la prise en charge, la prévention Vivre avec En savoir plus Madame, Monsieur, Cette fiche est destinée
La dystrophie myotonique de Steinert La maladie Le diagnostic Les aspects génétiques Le traitement, la prise en charge, la prévention Vivre avec En savoir plus Madame, Monsieur, Cette fiche est destinée
Exercices de génétique classique partie II
 Exercices de génétique classique partie II 1. L idiotie phénylpyruvique est une maladie héréditaire dont sont atteints plusieurs membres d une famille, dont voici l arbre généalogique : 3 4 5 6 7 8 9 10
Exercices de génétique classique partie II 1. L idiotie phénylpyruvique est une maladie héréditaire dont sont atteints plusieurs membres d une famille, dont voici l arbre généalogique : 3 4 5 6 7 8 9 10
va être opéré d un hypospadias
 Votre enfant va être opéré d un hypospadias Introduction Le chirurgien urologue pédiatrique vous a confirmé le diagnostic d hypospadias et expliqué les avantages ainsi que les risques et complications
Votre enfant va être opéré d un hypospadias Introduction Le chirurgien urologue pédiatrique vous a confirmé le diagnostic d hypospadias et expliqué les avantages ainsi que les risques et complications
LA PERTE DE CONSCIENCE
 CES QUELQUES NOTIONS PEUVENT SAUVER DES VIES. PENSEZ Y SV D URGENCES Pompiers et service médical urgent : 100 Police : 101 L'HEMORRAGIE Comment reconnaître une hémorragie? Le sang s'écoule abondamment
CES QUELQUES NOTIONS PEUVENT SAUVER DES VIES. PENSEZ Y SV D URGENCES Pompiers et service médical urgent : 100 Police : 101 L'HEMORRAGIE Comment reconnaître une hémorragie? Le sang s'écoule abondamment
LE SPORT POUR CHACUN! Docteur CASCUA Stéphane Médecin du sport
 LE SPORT POUR CHACUN! Docteur CASCUA Stéphane Médecin du sport LES FEMMES ET LE SPORT LES FEMMES ONT LE CŒUR MOINS SENSIBLE Moins de maladie cardiovasculaire protection hormonale sauf tabac + pilule LES
LE SPORT POUR CHACUN! Docteur CASCUA Stéphane Médecin du sport LES FEMMES ET LE SPORT LES FEMMES ONT LE CŒUR MOINS SENSIBLE Moins de maladie cardiovasculaire protection hormonale sauf tabac + pilule LES
Définition, finalités et organisation
 RECOMMANDATIONS Éducation thérapeutique du patient Définition, finalités et organisation Juin 2007 OBJECTIF Ces recommandations visent à présenter à l ensemble des professionnels de santé, aux patients
RECOMMANDATIONS Éducation thérapeutique du patient Définition, finalités et organisation Juin 2007 OBJECTIF Ces recommandations visent à présenter à l ensemble des professionnels de santé, aux patients
sur la valve mitrale À propos de l insuffisance mitrale et du traitement par implantation de clip
 À propos de l insuffisance mitrale et du traitement par implantation de clip sur la valve mitrale Support destiné aux médecins en vue d informer les patients. À propos de l insuffisance mitrale L insuffisance
À propos de l insuffisance mitrale et du traitement par implantation de clip sur la valve mitrale Support destiné aux médecins en vue d informer les patients. À propos de l insuffisance mitrale L insuffisance
Ma vie Mon plan. Cette brochure appartient à :
 Ma vie Mon plan Cette brochure est pour les adolescents(es). Elle t aidera à penser à la façon dont tes décisions actuelles peuvent t aider à mener une vie saine et heureuse, aujourd hui et demain. Cette
Ma vie Mon plan Cette brochure est pour les adolescents(es). Elle t aidera à penser à la façon dont tes décisions actuelles peuvent t aider à mener une vie saine et heureuse, aujourd hui et demain. Cette
Traitement chirurgical du reflux gastro-œsophagien et de la hernie hiatale
 Relecture scientifique Société française Relecture juridique Médecins experts Relecture déontologique Médecins Conseil national de l ordre des médecins (CNOM) Relecture des patients Confédération interassociative
Relecture scientifique Société française Relecture juridique Médecins experts Relecture déontologique Médecins Conseil national de l ordre des médecins (CNOM) Relecture des patients Confédération interassociative
Le programme complémentaire santé le plus complet: Meuhedet See
 Le programme complémentaire santé le plus complet: Meuhedet See Chers adhérents, Le programme de la complémentaire santé Meuhedet See est à la fois complet et révolutionnaire, il a pour but de procurer
Le programme complémentaire santé le plus complet: Meuhedet See Chers adhérents, Le programme de la complémentaire santé Meuhedet See est à la fois complet et révolutionnaire, il a pour but de procurer
GUIDE PRATIQUE N 1 HERPES ASSOCIATION HERPES. Agissons contre l herpès
 GUIDE PRATIQUE N 1 HERPES ASSOCIATION HERPES Agissons contre l herpès L Herpès : une maladie très répandue En France, on estime qu environ 10 millions de personnes sont porteuses du virus de l herpès à
GUIDE PRATIQUE N 1 HERPES ASSOCIATION HERPES Agissons contre l herpès L Herpès : une maladie très répandue En France, on estime qu environ 10 millions de personnes sont porteuses du virus de l herpès à
Appareil d expansion palatine
 Appareil d expansion palatine Les types de problèmes orthodontiques causés par un manque de croissance en largeur du palais sont plutôt fréquents. Dans certains cas, on constate un manque d'espace pour
Appareil d expansion palatine Les types de problèmes orthodontiques causés par un manque de croissance en largeur du palais sont plutôt fréquents. Dans certains cas, on constate un manque d'espace pour
BIOPSIE PAR ASPIRATION Sous stéréotaxie
 Vous avez appris qu une anomalie a été détectée lors de votre mammographie. Afin d investiguer cette anomalie, le radiologue a pris la décision d effectuer une biopsie par aspiration sous stéréotaxie.
Vous avez appris qu une anomalie a été détectée lors de votre mammographie. Afin d investiguer cette anomalie, le radiologue a pris la décision d effectuer une biopsie par aspiration sous stéréotaxie.
Cette intervention aura donc été décidée par votre chirurgien pour une indication bien précise.
 Qu est-ce qu une arthroscopie? Il s agit d une intervention chirurgicale mini-invasive dont le but est d explorer l articulation du genou et de traiter la lésion observée dans le même temps. Comment se
Qu est-ce qu une arthroscopie? Il s agit d une intervention chirurgicale mini-invasive dont le but est d explorer l articulation du genou et de traiter la lésion observée dans le même temps. Comment se
Serrer les fesses du bébé contre votre corps avec le côté de votre avant-bras (celui du petit doigt)
 Effectuer la mise au sein Serrer les fesses du bébé contre votre corps avec le côté de votre avant-bras (celui du petit doigt) - Ceci vous permettra de l'amener au sein en pointant le mamelon vers son
Effectuer la mise au sein Serrer les fesses du bébé contre votre corps avec le côté de votre avant-bras (celui du petit doigt) - Ceci vous permettra de l'amener au sein en pointant le mamelon vers son
I. EXERCICES POUR LA CERVICALGIE CHRONIQUE. Exercice 1 : Posture
 148 l e x a m e n m u s c u l o s q u e l e t t i q u e I. EXERCICES POUR LA CERVICALGIE CHRONIQUE Faites les exercices suivants au moins 2 fois par jour, tous les jours. Faites l effort de maintenir une
148 l e x a m e n m u s c u l o s q u e l e t t i q u e I. EXERCICES POUR LA CERVICALGIE CHRONIQUE Faites les exercices suivants au moins 2 fois par jour, tous les jours. Faites l effort de maintenir une
Résonance magnétique (IRM)
 (IRM) Le médecin a prescrit une résonance magnétique (IRM) et vous vous demandez en quoi consiste cet examen. Afin de répondre à vos questions, voici quelques informations. But de l examen Les examens
(IRM) Le médecin a prescrit une résonance magnétique (IRM) et vous vous demandez en quoi consiste cet examen. Afin de répondre à vos questions, voici quelques informations. But de l examen Les examens
Prise en charge des fractures du fémur par enclouage intra-médullaire
 Prise en charge des fractures du fémur par enclouage intra-médullaire GUIDE POUR LES PARENTS 514-412-4400, poste 23310 hopitalpourenfants.com/trauma Le fémur est l os le plus long du corps humain : il
Prise en charge des fractures du fémur par enclouage intra-médullaire GUIDE POUR LES PARENTS 514-412-4400, poste 23310 hopitalpourenfants.com/trauma Le fémur est l os le plus long du corps humain : il
Les difficultés scolaires, ou «l Echec scolaire»
 Les difficultés scolaires, ou «l Echec scolaire» Par le Dr Stéphane BURLOT Plan : Les chiffres de l échec scolaire La spirale de l echec Les points d appels des difficultés scolaires Les Origines «médicales»
Les difficultés scolaires, ou «l Echec scolaire» Par le Dr Stéphane BURLOT Plan : Les chiffres de l échec scolaire La spirale de l echec Les points d appels des difficultés scolaires Les Origines «médicales»
La prise en charge de votre polyarthrite rhumatoïde
 G U I D E - A F F E C T I O N D E L O N G U E D U R É E La prise en charge de votre polyarthrite rhumatoïde Vivre avec une polyarthrite rhumatoïde Décembre 2008 Pourquoi ce guide? Votre médecin traitant
G U I D E - A F F E C T I O N D E L O N G U E D U R É E La prise en charge de votre polyarthrite rhumatoïde Vivre avec une polyarthrite rhumatoïde Décembre 2008 Pourquoi ce guide? Votre médecin traitant
Retrouvez votre Sourire! Les implants dentaires peuvent vous aider à retrouver un sourire naturel.
 Retrouvez votre Sourire! Les implants dentaires peuvent vous aider à retrouver un sourire naturel. La Valeur d un Sourire 2 Qu est ce qu un implant dentaire? 3 Comparaison entre implant et dent naturelle
Retrouvez votre Sourire! Les implants dentaires peuvent vous aider à retrouver un sourire naturel. La Valeur d un Sourire 2 Qu est ce qu un implant dentaire? 3 Comparaison entre implant et dent naturelle
Date: Avant de commencer, nous aimerions savoir à qui nous devons un immense MERCI! pour t avoir référé à nous
 1 457 route 105, unité 2 Chelsea (QC) J9B 1L2 (819) 827-4499 Fax : (819) 827-4459 Drmartine4kids@hotmail.com www.chelseachiro.com Formulaire pour les nouveaux Petits Date: Avant de commencer, nous aimerions
1 457 route 105, unité 2 Chelsea (QC) J9B 1L2 (819) 827-4499 Fax : (819) 827-4459 Drmartine4kids@hotmail.com www.chelseachiro.com Formulaire pour les nouveaux Petits Date: Avant de commencer, nous aimerions
Un test Pap pourrait vous sauver la vie
 Un test Pap pourrait vous sauver la vie Un test Pap pourrait vous sauver la vie Vous avez 21 ans ou plus et êtes sexuellement active? Passez un test Pap! Si vous saviez qu un test Pap, qui prend 5 minutes,
Un test Pap pourrait vous sauver la vie Un test Pap pourrait vous sauver la vie Vous avez 21 ans ou plus et êtes sexuellement active? Passez un test Pap! Si vous saviez qu un test Pap, qui prend 5 minutes,
DEFICIENTS AUDITIFS : QUELLES AIDES FINANCIERES?
 DEFICIENTS AUDITIFS : QUELLES AIDES FINANCIERES? Sommaire 1 ère partie : Les aides techniques I. Appareils de correction auditive & implant d oreille moyenne (dont le BAHA) 1. Les prestations pour tous
DEFICIENTS AUDITIFS : QUELLES AIDES FINANCIERES? Sommaire 1 ère partie : Les aides techniques I. Appareils de correction auditive & implant d oreille moyenne (dont le BAHA) 1. Les prestations pour tous
Manuel de l ergonomie au bureau
 Manuel de l ergonomie au bureau 1 Manuel préparé par le Service environnement, santé et sécurité de l Université Concordia. Pour tout complément d information sur l ergonomie, les étirements et les autres
Manuel de l ergonomie au bureau 1 Manuel préparé par le Service environnement, santé et sécurité de l Université Concordia. Pour tout complément d information sur l ergonomie, les étirements et les autres
Le test de dépistage qui a été pratiqué à la
 élever CommenT UN enfant phénylcétonurique Le test de dépistage qui a été pratiqué à la maternité vient de révéler que votre bébé est atteint de phénylcétonurie. Aujourd'hui votre enfant va bien mais vous
élever CommenT UN enfant phénylcétonurique Le test de dépistage qui a été pratiqué à la maternité vient de révéler que votre bébé est atteint de phénylcétonurie. Aujourd'hui votre enfant va bien mais vous
La transplantation rénale avec donneur vivant Aspects particuliers dans le cadre des maladies rénales transmises génétiquement
 La transplantation rénale avec donneur vivant Aspects particuliers dans le cadre des maladies rénales transmises génétiquement n Professeur Michel Broyer. Hôpital Necker Enfants malades, Paris Membre du
La transplantation rénale avec donneur vivant Aspects particuliers dans le cadre des maladies rénales transmises génétiquement n Professeur Michel Broyer. Hôpital Necker Enfants malades, Paris Membre du
Qu est-ce que la maladie de Huntington?
 Qu est-ce que la maladie de Huntington? Description sommaire Qu est-ce que la maladie de Huntington? La maladie de Huntington (MH) est une maladie neurodégénérative longtemps connue sous le nom de Chorée
Qu est-ce que la maladie de Huntington? Description sommaire Qu est-ce que la maladie de Huntington? La maladie de Huntington (MH) est une maladie neurodégénérative longtemps connue sous le nom de Chorée
La technique en 7 étapes. Déroulement du mouvement. ASTA Association Suisse de Tir à l Arc. Conseil des entraîneurs
 Déroulement du mouvement 1. Position Position des pieds Jambes Hanches Buste Tête 2. Bras d arc Main d arc Point de pression Coude Bras de l arc Epaule 3. Bras de corde Prise de corde Position des doigts
Déroulement du mouvement 1. Position Position des pieds Jambes Hanches Buste Tête 2. Bras d arc Main d arc Point de pression Coude Bras de l arc Epaule 3. Bras de corde Prise de corde Position des doigts
QUI PEUT CONTRACTER LA FA?
 MODULE 1 : COMPRENDRE LA FIBRILLATION AURICULAIRE 16 QUI PEUT CONTRACTER LA FA? La FA est plus fréquente chez les personnes âgées. Par contre, la FA dite «isolée» (c.-à-d. sans qu il y ait de maladie du
MODULE 1 : COMPRENDRE LA FIBRILLATION AURICULAIRE 16 QUI PEUT CONTRACTER LA FA? La FA est plus fréquente chez les personnes âgées. Par contre, la FA dite «isolée» (c.-à-d. sans qu il y ait de maladie du
La Greffe de Cellules Souches Hématopoïétiques
 La Greffe de Cellules Souches Hématopoïétiques Professeur Ibrahim Yakoub-Agha CHRU de LILLE (Illustration de J. Cloup, extraite du CD-Rom «greffe de Moelle» réalisé par la société K Noë) La moelle osseuse
La Greffe de Cellules Souches Hématopoïétiques Professeur Ibrahim Yakoub-Agha CHRU de LILLE (Illustration de J. Cloup, extraite du CD-Rom «greffe de Moelle» réalisé par la société K Noë) La moelle osseuse
L alpha-thalassémie. La maladie. l Qu est-ce que l alpha-thalassémie? l Qui peut en être atteint? Est-elle présente partout dans le monde?
 La maladie Le diagnostic Les aspects génétiques Le traitement, la prise en charge, la prévention Vivre avec En savoir plus Madame, Monsieur, Cette fiche est destinée à vous informer sur l alphathalassémie.
La maladie Le diagnostic Les aspects génétiques Le traitement, la prise en charge, la prévention Vivre avec En savoir plus Madame, Monsieur, Cette fiche est destinée à vous informer sur l alphathalassémie.
Brochure d information destinée aux parents. Bienvenue à Clairival. Informations utiles sur la prise en soins de votre enfant
 Brochure d information destinée aux parents Bienvenue à Clairival Informations utiles sur la prise en soins de votre enfant Présentation Le service de psychiatrie de l enfant et de l adolescent des Hôpitaux
Brochure d information destinée aux parents Bienvenue à Clairival Informations utiles sur la prise en soins de votre enfant Présentation Le service de psychiatrie de l enfant et de l adolescent des Hôpitaux
Tableau des prestations
 Tableau des prestations applicable du 1er janvier au 31 décembre 2012 ENTREP R I S E S ENTREPRISES entreprises Tableau des prestations médecins conventionnés et non conventionnés Consultation, visite généraliste,
Tableau des prestations applicable du 1er janvier au 31 décembre 2012 ENTREP R I S E S ENTREPRISES entreprises Tableau des prestations médecins conventionnés et non conventionnés Consultation, visite généraliste,
Le don de moelle osseuse
 Le don de moelle osseuse Enfant, je rêvais de sauver des vies. Aujourd hui, je le fais. Grande cause nationale 2009 Olivier, 4 ans Olivier, 32 ans Établissement relevant du ministère de la santé Le don
Le don de moelle osseuse Enfant, je rêvais de sauver des vies. Aujourd hui, je le fais. Grande cause nationale 2009 Olivier, 4 ans Olivier, 32 ans Établissement relevant du ministère de la santé Le don
LIGNES DIRECTRICES CLINIQUES TOUT AU LONG DU CONTINUUM DE SOINS : Objectif de ce chapitre. 6.1 Introduction 86
 LIGNES DIRECTRICES CLINIQUES TOUT AU LONG DU CONTINUUM DE SOINS : ÉTABLISSEMENT DE LIENS ENTRE LES PERSONNES CHEZ QUI UN DIAGNOSTIC D INFECTION À VIH A ÉTÉ POSÉ ET LES SERVICES DE SOINS ET DE TRAITEMENT
LIGNES DIRECTRICES CLINIQUES TOUT AU LONG DU CONTINUUM DE SOINS : ÉTABLISSEMENT DE LIENS ENTRE LES PERSONNES CHEZ QUI UN DIAGNOSTIC D INFECTION À VIH A ÉTÉ POSÉ ET LES SERVICES DE SOINS ET DE TRAITEMENT
PLAQUETTE D INFORMATION
 Mutuelle du personnel du groupe Société Générale PLAQUETTE D INFORMATION Registre National des Mutuelles N 784 410 805 Juillet 2010 Comment calculer un taux de remboursement de Mutuelle? Les remboursements
Mutuelle du personnel du groupe Société Générale PLAQUETTE D INFORMATION Registre National des Mutuelles N 784 410 805 Juillet 2010 Comment calculer un taux de remboursement de Mutuelle? Les remboursements
ANAMNÈSE - 1 - Création : Dre Josée Douaire, psychologue
 ANAMNÈSE - 1 - (N.B. : le carnet de santé de votre enfant peut vous être utile pour remplir ce questionnaire) Nom de la personne qui complète ce questionnaire : Informations générales Nom de l enfant :
ANAMNÈSE - 1 - (N.B. : le carnet de santé de votre enfant peut vous être utile pour remplir ce questionnaire) Nom de la personne qui complète ce questionnaire : Informations générales Nom de l enfant :
Syndrome de Smith-Magenis
 Encyclopédie Orphanet du handicap Syndrome de Smith-Magenis microdélétion 17p11.2 Cette fiche rassemble des informations susceptibles d aider les professionnels du handicap dans leur travail d évaluation
Encyclopédie Orphanet du handicap Syndrome de Smith-Magenis microdélétion 17p11.2 Cette fiche rassemble des informations susceptibles d aider les professionnels du handicap dans leur travail d évaluation
ANNEXE N 1 AU REGLEMENT MUTUALISTE DE LA MUTUELLE FAMILIALE DES CHEMINOTS DE FRANCE N 784 394 413
 ANNEXE N 1 AU REGLEMENT MUTUALISTE page 1 Sécurité Sociale I - HONORAIRES MEDICAUX Consultations et visites de généralistes et spécialistes Actes de chirurgie en cabinet Actes techniques médicaux (endoscopie,
ANNEXE N 1 AU REGLEMENT MUTUALISTE page 1 Sécurité Sociale I - HONORAIRES MEDICAUX Consultations et visites de généralistes et spécialistes Actes de chirurgie en cabinet Actes techniques médicaux (endoscopie,
Association La vie pour Christie Section «On devient moins petit» Les chemins de L Isle-84800 Lagnes
 Association La vie pour Christie Section «On devient moins petit» Les chemins de L Isle-84800 Lagnes QUESTIONNAIRE D ENQUETE SUR LES BESOINS RELATIFS A L ACCUEIL DES ENFANTS DEFICIENTS INTELLECTUELS Ce
Association La vie pour Christie Section «On devient moins petit» Les chemins de L Isle-84800 Lagnes QUESTIONNAIRE D ENQUETE SUR LES BESOINS RELATIFS A L ACCUEIL DES ENFANTS DEFICIENTS INTELLECTUELS Ce
questions/réponses sur les DYS
 D Y S L E X I E, D Y S P H A S I E, D Y S P R A X I E, Les DYS, un handicap émergeant? La Dysphasie trouble du langage oral? La Dyspraxie, trouble de la coordination du geste? La Dyslexie, trouble du langage
D Y S L E X I E, D Y S P H A S I E, D Y S P R A X I E, Les DYS, un handicap émergeant? La Dysphasie trouble du langage oral? La Dyspraxie, trouble de la coordination du geste? La Dyslexie, trouble du langage
Le protecteur buccal : tout à fait génial!
 Le scellement des puits et fissures : bien sûr! Les crevasses des surfaces masticatrices emprisonnent facilement les débris d aliments et les bactéries, favorisant ainsi la carie. Dès que les premières
Le scellement des puits et fissures : bien sûr! Les crevasses des surfaces masticatrices emprisonnent facilement les débris d aliments et les bactéries, favorisant ainsi la carie. Dès que les premières
Loin de mes yeux. Chaque personne apprivoise la mort à sa façon, ce qui apporte à cette dernière
 Loin de mes yeux Chaque personne apprivoise la mort à sa façon, ce qui apporte à cette dernière expérience une dimension unique. Voici un guide tout simple, une carte routière pour vous montrer les chemins
Loin de mes yeux Chaque personne apprivoise la mort à sa façon, ce qui apporte à cette dernière expérience une dimension unique. Voici un guide tout simple, une carte routière pour vous montrer les chemins
Le guide. pour tout comprendre. Agence relevant du ministère de la santé
 DON D ORGANES, IL SUFFIT DE LE DIRE. MAINTENANT. Le guide pour tout comprendre Agence relevant du ministère de la santé La greffe D organes comment s y prendre? des vies La greffe d organes est un acte
DON D ORGANES, IL SUFFIT DE LE DIRE. MAINTENANT. Le guide pour tout comprendre Agence relevant du ministère de la santé La greffe D organes comment s y prendre? des vies La greffe d organes est un acte
Le VIH et votre apparence physique
 Le VIH et votre apparence physique Le VIH et votre apparence physique Les personnes séropositives subissent-elles souvent des changements de l apparence physique? Il est difficile de dire avec exactitude
Le VIH et votre apparence physique Le VIH et votre apparence physique Les personnes séropositives subissent-elles souvent des changements de l apparence physique? Il est difficile de dire avec exactitude
