Prévalence et gestion de la péri-implantite en pratique privée : une étude transsectionnelle
|
|
|
- Jonathan Meunier
- il y a 9 ans
- Total affichages :
Transcription
1 Prévalence et gestion de la péri-implantite en pratique privée : une étude transsectionnelle Mémoire Emmanuelle Vachon Maîtrise en sciences dentaires - Parodontie Maître ès sciences (M. Sc.) Québec, Canada Emmanuelle Vachon, 2016
2
3 Résumé But : Évaluer la prévalence subjective de la péri-implantite ainsi que les différentes méthodes de traitements utilisées par les dentistes, spécialistes ou non, du Québec. Les facteurs de risques potentiels de la péri-implantite ont aussi été observés. Matériel et méthode : Pour accomplir cette étude clinique transsectionnelle, un questionnaire électronique anonyme, réalisé à l Université Laval, a été envoyé à environ 3000 dentistes du Québec. Celui-ci portait sur leur profil de pratique, leurs connaissances en dentisterie implantaire ainsi que sur leur expérience et approche vis à vis le traitement des cas de péri-implantites. Résultats : La prévalence subjective de la péri-implantite au Québec, telle que rapportée par les dentistes de la province, serait d approximativement 10 %. Pour ce qui est des facteurs de risque, l accumulation de plaque et une histoire antérieure de parodontite sont les plus fréquemment mentionnés. Aussi, les techniques de gestion des cas les plus souvent citées sont, mis à part le renforcement de l hygiène, le contrôle de l occlusion ainsi que l utilisation de rince-bouches ou de gels antimicrobiens. Les parodontistes ainsi que les chirurgiens maxillofaciaux, de leur côté, auraient davantage recours aux traitements chirurgicaux que les dentistes généralistes et les prosthodontistes. Conclusion : Cette étude suggère une prévalence subjective de la péri-implantite au Québec similaire à celle observée dans de nombreuses autres études. Toutefois, une grande variabilité a été observée quant aux facteurs de risque perçus par les dentistes ainsi qu aux modalités de traitement. L accent devrait donc être placé sur la sensibilisation et la prévention des désordres péri-implantaires, tant au niveau universitaire que professionnel. III
4
5 Abstract Objective : The purpose of this study was to assess the subjective prevalence of periimplantitis as well as its management by dentists, specialists or not, residing in the province of Quebec. The potential risk factors of peri-implantitis were also observed. Methods : To accomplish this cross-sectional study, an anonymous electronic survey, conducted at Laval University, was sent to approximately 3,000 dentists in Quebec. The survey consisted of 3 different sections, namely their general practice profile, implantation profile and their experience with the management of peri-implantitis. Results : Quebec dentists reported a subjective prevalence of peri-implantitis of approximately 10 %. Moreover, the most frequently reported risk factors were an accumulation of plaque and a previous history of periodontitis. Finally, the principal treatment modalities cited by dentists, apart from strengthening hygiene, were the control of occlusion and the use of antimicrobial mouth rinses or gels. Periodontists and oral and maxillofacial surgeons would favour a surgical approach more frequently than prosthodontists and general dentists. Conclusion : This study reveals a subjective prevalence of peri-implantitis in Quebec similar to that observed in several other studies. However, a large variability was observed with regard to the perceived risk factors and the management of the disease. Emphasis should therefore be placed on awareness and prevention of peri-implant diseases, both at the academic and professional level. V
6
7 Table des matières Résumé... III Abstract... V Table des matières... VII Liste des tableaux... IX Liste des figures... XI Liste des abréviations... XIII Remerciements... XV Chapitre 1. Introduction État des connaissances actuelles sur les désordres péri-implantaires Échecs biologiques Désordres péri-implantaires Critères diagnostiques d une péri-implantite Étiologie des désordres péri-implantaires Différences entre les désordres parodontaux et péri-implantaires Prévalence des désordres péri-implantaires Facteurs de risque de la péri-implantite Modalités de traitements proposées Questionnaires de recherche Avantages et désavantages des questionnaires électroniques Contenu d un questionnaire Présentation d un questionnaire Invitation des participants Rappels et incitatifs Population cible Refus de participer Problématique de recherche Objectifs de l étude Hypothèses de recherche Pertinence Chapitre 2. Méthodologie Questionnaire Invitations Incitatifs Analyse des résultats Variables mesurées Critères d inclusion et d exclusion Facteurs confusionnels Chapitre 3. Résultats VII
8 3.1 Échantillonnage Profil des participants Profil implantaire Portion chirurgicale d un traitement implantaire Portion restauratrice d un traitement implantaire Expérience et gestion de la péri-implantite Prévalence observée de la péri-implantite Facteurs de risque de la péri-implantite Critères diagnostiques de base des désordres péri-implantaires Gestion des cas de péri-implantites Suivi des désordres péri-implantaires Analyse de cas Mise en situation 1 : Péri-implantite sévère Mise en situation 2 : Péri-implantite modérée Mise en situation 3 : Péri-implantite sévère Chapitre 4. Discussion Prévalence de la péri-implantite Type de restauration supra-implantaire Facteurs de risque de la péri-implantite Sélection des cas chirurgicaux implantaires Critères diagnostiques de base de la mucosite péri-implantaire Critères diagnostiques de base de la péri-implantite Gestion des cas de mucosites péri-implantaires Gestion des cas de péri-implantites Critères d un pronostic implantaire sans espoir Suivi des désordres péri-implantaires Efficacité des traitements disponibles Analyse de cas Limites de l étude Chapitre 5. Conclusion Médiagraphie ANNEXE I Questionnaire de recherche (version française) ANNEXE II Questionnaire de recherche (version anglaise) ANNEXE III Invitation à participer au questionnaire de recherche ANNEXE IV Documentation additionnelle Consentement implicite et anonyme ANNEXE V Message de rappel pour la participation au questionnaire de recherche VIII
9 Liste des tableaux Tableau 1. Fréquences rapportées de répondants posant chirurgicalement des implants en présence d une histoire de parodontite, de tabagisme ou de diabète Tableau 2. Comparaison des prévalences observées de la péri-implantite entre les dentistes généralistes, parodontistes, chirurgiens maxillofaciaux et prosthodontistes répondants Tableau 3. Comparaison des facteurs de risque observés de la péri-implantite entre les dentistes généralistes, parodontistes, chirurgiens maxillofaciaux et prosthodontistes répondants Tableau 4. Comparaison des critères diagnostiques de base de la mucosite péri-implantaire rapportés entre les dentistes généralistes, parodontistes, chirurgiens maxillofaciaux et prosthodontistes répondants Tableau 5. Comparaison des critères diagnostiques de base de la péri-implantite rapportés entre les dentistes généralistes, parodontistes, chirurgiens maxillofaciaux et prosthodontistes répondants Tableau 6. Méthodes de traitement rapportées de la mucosite péri-implantaire Tableau 7. Comparaison des méthodes de traitement de la mucosite péri-implantite rapportées entre les dentistes généralistes, parodontistes, chirurgiens maxillofaciaux et prosthodontistes répondants Tableau 8. Méthodes de traitement rapportées de la péri-implantite Tableau 9. Comparaison des méthodes de traitement de la péri-implantite rapportées entre les dentistes généralistes, parodontistes, chirurgiens maxillofaciaux et prosthodontistes répondants Tableau 10. Comparaison des critères d un pronostic implantaire sans espoir rapportés entre les dentistes généralistes, parodontistes, chirurgiens maxillofaciaux et prosthodontistes répondants Tableau 11. Décisions thérapeutiques des participants pour la mise en situation # Tableau 12. Comparaison des méthodes de traitement rapportées de la péri-implantite, dans l analyse de cas #1, entre les dentistes généralistes, parodontistes, chirurgiens maxillofaciaux et prosthodontistes répondants Tableau 13. Décisions thérapeutiques des participants dans la mise en situation # Tableau 14. Comparaison des méthodes de traitement rapportées de la péri-implantite, dans l analyse de cas #2, entre les dentistes généralistes, parodontistes, chirurgiens maxillofaciaux et prosthodontistes répondants Tableau 15. Décisions thérapeutiques des participants dans la mise en situation # Tableau 16. Comparaison des méthodes de traitement rapportées de la péri-implantite, dans l analyse de cas #3, entre les dentistes généralistes, parodontistes, chirurgiens maxillofaciaux et prosthodontistes répondants IX
10
11 Liste des figures Figure 1. Sondage péri-implantaire Figure 2. Exemple d une hygiène orale insuffisante Figure 3. Absence de tissu kératinisé péri-implantaire Figure 4. Approche chirurgicale d un cas de péri-implantite Figure 5. Diagramme de flux des participants Figure 6. Distribution des participants en fonction du nombre d années de pratique dans le domaine dentaire en général Figure 7. Distribution des participants en fonction du nombre d années de pratique dans le domaine implantaire Figure 8. Fréquences rapportées de l utilisation des différents systèmes implantaires par les participants Figure 9. Fréquences rapportées de patients présentant un historique de parodontite parmi ceux ayant subit un traitement implantaire Figure 10. Fréquences rapportées de patients présentant un historique de tabagisme parmi ceux ayant subit un traitement implantaire Figure 11. Fréquences rapportées de patients présentant un historique de diabète parmi ceux ayant subit un traitement implantaire Figure 12. Comparaison de la fréquence de pose d implants dentaires en présence d un historique de parodontite entre les dentistes généralistes, parodontistes et chirurgiens maxillofaciaux Figure 13. Comparaison de la fréquence de pose d implants dentaires en présence de tabagisme entre les dentistes généralistes, parodontistes et chirurgiens maxillofaciaux Figure 14. Comparaison de la fréquence de pose d implants dentaires en présence de diabète entre les dentistes généralistes, parodontistes et chirurgiens maxillofaciaux Figure 15. Nombre d implants restaurés annuellement par les participants Figure 16. Pourcentage de restaurations cimentées sur implants observées Figure 17. Comparaison des types de restaurations sur implant privilégiées par les dentistes généralistes et les prosthodontistes Figure 18. Prévalence rapportée de la péri-implantite dans la dernière année Figure 19. Facteurs de risque rapportés de la péri-implantite Figure 20. Critères diagnostiques de la mucosite péri-implantaire rapportés par les participants Figure 21. Critères diagnostiques de la péri-implantite rapportés par les participants Figure 22. Types d instruments utilisés pour le débridement mécanique des implants Figure 23. Critères employés pour indiquer un pronostic implantaire sans espoir Figure 24. Fréquence de suivi des cas de péri-implantites suite au traitement Figure 25. Délais entre la prise de radiographies des cas implantaires XI
12 Figure 26. Opinion des dentistes participants sur l efficacité des traitements disponibles à ce jour de la péri-implantite Figure 27. Radiographie du cas de péri-implantite présenté à la première mise en situation Figure 28. Radiographie du cas de péri-implantite présenté à la deuxième mise en situation Figure 29. Radiographie du cas de péri-implantite présenté à la troisième mise en situation XII
13 Liste des abréviations AAP ODQ N American Academy of Periodontology Ordre des dentistes du Québec Newton XIII
14
15 Remerciements J aimerais adresser mes remerciements à toutes les personnes sans qui la réalisation de ce mémoire n aurait été possible. Tout d abord, je tiens à remercier le Dr Reginaldo Gonçalves, mon directeur de maîtrise, pour son appui et son écoute tout au long de la réalisation de ce projet. Il a su me guider à travers chaque étape et, par ses connaissances, a pu m en apprendre un peu plus chaque jour. J aimerais aussi remercier le Dr Luc Giasson et la Dre Joanie Faucher, membres de mon comité d encadrement, pour leur disponibilité, leurs encouragements ainsi que leur judicieux conseils. Je désire exprimer ma reconnaissance envers Mme Hélène Crépeau, du service de statistiques de l Université Laval, pour sa grande implication dans mon projet de recherche. Un énorme merci à tous mes collègues, Dr Patrick Du Tremblay, Dre Leya Balou, Dr Marc Halasa, Dre Sophie Toupin et Dr Youssef Bouhout, pour leur support et leur motivation durant ces nombreux mois d étude. En terminant, j aimerais adresser toute ma gratitude à Marc-Antoine, Philippe, Suzanne et Frédéric pour leur compréhension et leur accompagnement tout au long de l exécution de ce mémoire. Ils ont su être à l écoute et me donner la force de mener à terme ce projet. XV
16
17 Chapitre 1 Introduction Plusieurs options thérapeutiques sont disponibles afin de remplacer une dent manquante, telles qu une prothèse partielle fixe, une prothèse amovible ou un implant dentaire. Ces derniers offrent une prévisibilité remarquable et ce, principalement chez les patients partiellement édentés [1]. En effet, les taux de survie et de succès d implants supportant des couronnes unitaires seraient, selon de nombreuses études, très élevés, soit de 90 % à 95 % pour les implants ostéo-intégrés de titane [2]. Par exemple, dans une revue systématique réalisée en 2007 par Jung et coll. [3], le taux de survie implantaire était de 96,8 % après 5 ans. Une autre revue, publiée par Albrektsson et coll. en 2012 [4], a évalué le taux de survie implantaire à 97,7 % après 5 ans et à 92,8 % après 10 ans. Nous connaissons l incidence générale de la perte de dents, se situant entre 1,3 % et 5 % sur une période de 10 à 30 ans. Pour les implants, celle-ci varierait entre 1 % et 18 % selon les études [5]. Selon Jung et coll. [3], le taux d implants perdus annuellement serait d environ 0,64 %. Près de la moitié de ces pertes surviendraient avant même la mise en charge fonctionnelle de l implant. Aussi, sur une période de 10 ans, ce serait 1 implant sur 20 qui serait perdu [6]. Berglundh et coll., en 2002 [7], rapportent cependant que ces taux d échecs seraient diminués en excluant les implants ayant été placés suite à une augmentation de crête, immédiatement après une extraction ou ayant été mis en charge immédiatement. Bref, un haut taux de survie peut être attendu suite à la pose d implants dentaires, ce qui n exclue pas la possibilité de complications techniques et biologiques. 1.1 État des connaissances actuelles sur les désordres péri-implantaires Échecs biologiques L échec biologique des implants dentaires peut être associé à plusieurs facteurs, tels que la qualité osseuse, le trauma chirurgical, la présence de greffes osseuses, la contamination bactérienne, le statut médical du patient ainsi que la présence de tabagisme ou de parafonctions [8]. Il est d ailleurs possible de classifier ces échecs en deux catégories, soit 1
18 les échecs hâtifs, survenant avant la mise en charge d un implant, et les échecs tardifs, survenant après la mise en charge. Pour ce qui est des échecs hâtifs, les facteurs étiologiques principalement rapportés seraient un trauma chirurgical excessif, une guérison tissulaire altérée, la présence d une infection ou une mise en charge prématurée. Les traumas chirurgicaux ainsi que les conditions anatomiques pourraient être associés à près de 3,6 % de ces échecs [9]. Les échecs tardifs, quant à eux, seraient reliés principalement à des problèmes périimplantaires, à des forces occlusales excessives et à des caractéristiques de l hôte [8]. Des caractéristiques spécifiques à l implant, telles que le type de recouvrement implantaire et la rugosité de surface, pourraient aussi y jouer un rôle [9]. Les complications biologiques seraient moins fréquentes pour les prothèses partielles fixes sur implants que pour les prothèses supportées par des dents. En effet, après 10 ans, 9,1 à 9,5 % des dents piliers développeraient des caries et 10 % perdraient leur vitalité [10]. Autour des implants unitaires, les lésions muqueuses péri-implantaires seraient les complications biologiques les plus fréquentes, soit de 9,7 % à 5 ans [3]. Celles-ci concernent principalement deux entités inflammatoires, soit la mucosite péri-implantaire et la périimplantite Désordres péri-implantaires La mucosite péri-implantaire La mucosite péri-implantaire est décrite comme une réaction inflammatoire des tissus entourant un implant dentaire [11,12]. Aucun signe de perte de l os de support, suite au remodelage initial, n est présent. Les signes cliniques de ce désordre incluent donc, selon l American Academy of Periodontology (AAP) [11], un saignement et/ou une suppuration au sondage ainsi qu une profondeur de sondage inférieure ou égale à 4 mm. Aucun signe radiologique de perte osseuse, au-delà du remodelage osseux biologique, n est apparent. 2
19 La péri-implantite Mombelli et coll. [13] furent les premiers, en 1987, à discuter de la péri-implantite comme un désordre infectieux ressemblant à une parodontite. La nature infectieuse de la périimplantite a d ailleurs été confirmée en 2008, lors de la «Sixth European Workshop on Periodontology» [14]. Contrairement à la mucosite péri-implantaire, la péri-implantite est caractérisée par la présence d une perte osseuse progressive de l os de support implantaire, au-delà du remodelage osseux biologique avec en plus une inflammation des tissus mous [11,12]. Plus spécifiquement, il a été convenu, lors de la «First European Workshop on Periodontology» [15] en 1993, que le terme de péri-implantite serait utilisé spécifiquement pour «les processus inflammatoires destructeurs autour d implants ostéo-intégrés en fonction menant à la formation de poches péri-implantaires et à la perte de l os de support». Ceci implique donc une phase de guérison initiale ainsi qu une ostéo-intégration adéquate de l implant [6,15]. Bref, ce désordre inflammatoire est important à considérer, celui-ci pouvant éventuellement mener à la perte de l implant [1,16] Critères diagnostiques d une péri-implantite Une combinaison de données à enregistrer de façon longitudinale a été établie par l AAP afin de permettre la pose d un diagnostic précoce de péri-implantite. Celle-ci comprend principalement l évaluation du statut inflammatoire péri-implantaire, la profondeur de sondage, la présence d un saignement au sondage léger, une suppuration/exsudat et la prise de radiographies péri-apicales implantaires [11]. L évaluation de la mobilité implantaire, elle, serait un marqueur hautement spécifique, mais non sensible. Effectivement, la portion apicale de l implant demeure généralement ostéo-intégrée en présence de désordres parodontaux légers à modérés. L évaluation routinière de la mobilité implantaire ne serait donc pas essentielle, mais pourrait compléter l examen des autres marqueurs diagnostiques [17] Sondage péri-implantaire Le sondage initial devrait être réalisé une fois la restauration finale de l implant terminée. Celui-ci devrait être effectué dans l axe long de l implant, ce qui peut nécessiter le retrait 3
20 temporaire de la prothèse (Fig. 1). La profondeur de poche ainsi que le niveau d attache devraient être mesurés, en lien avec l anatomie et la fragilité des tissus péri-implantaires, par une force légère de 0,25 N. Figure 1. Sondage péri-implantaire. Image démontrant une profondeur de poche d environ 10 mm (Photographie de Emmanuelle Vachon) Il est à remarquer qu un implant ayant été placé plus profondément pourrait démontrer une augmentation de la profondeur de sondage plus marquée dans les premiers temps suite au traitement [11]. Par ailleurs, selon Christensen et coll. en 1997 [18], des profondeurs de sondage plus élevées seraient à anticiper autour des implants qu autour des dents. De fait, ces auteurs ont observé une différence d environ 0,5 mm entre les valeurs de sondage d implants sains et de dents saines. Il semblerait aussi que les poches interproximales soient plus profondes d environ 0,5-1,0 mm par rapport aux aspects buccaux et linguaux. De plus, des valeurs différentes de sondage pourraient être indicatifs de l état de santé périimplantaire, dépendamment du système implantaire employé. Plusieurs auteurs recommandent donc l évaluation périodique des profondeurs de sondage ainsi que du support osseux implantaire et une comparaison avec les données initiales recueillies lors de la reconstruction prosthétique [17] Radiographies Le sondage péri-implantaire, à lui seul, peut ne pas permettre de mettre en évidence une perte osseuse marginale. De ce fait, celui-ci devrait être jumelé à une radiographie périapicale permettant d établir la morphologie du défaut osseux ainsi que son étendue. Selon l AAP, des radiographies initiales, c est-à-dire au moment de la pose de l implant ainsi 4
21 qu à l installation de la prothèse sur implant (supra-structure), devraient être obtenues afin de permettre ultérieurement une comparaison. Ces radiographies devraient être prises perpendiculairement à l axe de l implant, de façon à mettre en évidence les spires de surface [11]. Dans un autre ordre d idées, selon la «Third EAO Consensus Conference» de 2012 [19], le monitorage à long terme des implants ne devrait pas se faire à partir de la radiographie prise au moment de la mise en place de l implant, mais devrait plutôt être basé sur les valeurs enregistrées 3 mois après la fin du traitement supra-implantaire, soit une fois l homéostasie établie. Durant la première année suivant l exposition à l environnement buccal d un implant dentaire, une perte osseuse de 1,5 mm ou moins devrait être anticipée [20]. À la suite de cette première année de mise en charge, une perte osseuse verticale annuelle de 0,2 mm serait considérée comme un critère de succès selon Mombelli et Lang [21]. Cette mesure est toutefois difficile à évaluer radiologiquement, ce qui explique la nécessité d examens cliniques additionnels. Pour les patients sans signes cliniques d infection, les radiographies de suivi devraient être prises annuellement. Des radiographies additionnelles ne devraient être considérées que lorsque des signes cliniques de perte osseuse, tels qu une augmentation de la profondeur de sondage, et donc de péri-implantite, sont présents [22]. Dans les cas où une radiographie initiale suite au placement de la supra-structure n est pas disponible, un seuil de référence devrait être utilisé afin de mesurer la perte osseuse. Celuici serait défini comme une perte osseuse verticale péri-implantaire de 2 mm, calculée à partir du niveau osseux marginal attendu suivant le remodelage initial [11]. Il est important de rappeler que ce ne sont pas toutes les péri-implantites qui peuvent être détectées à la radiographie. En effet, une perte d attache buccale ou linguale pourrait être camouflée par l implant lui-même. Dans ces situations, la prise d une radiographie tomodensitométrique ConeBeam serait à considérer [11] Saignement au sondage léger L inflammation de la muqueuse péri-implantaire est tout d abord observée par la présence d un saignement au sondage léger (0,25 N) [11,23]. L absence de saignement au sondage indique le plus souvent une condition péri-implantaire stable, celui-ci ayant une valeur 5
22 prédictive négative élevée [24]. Au contraire, la présence d un saignement au sondage, jumelée à une augmentation de la profondeur de poche, devrait indiquer le besoin de radiographies additionnelles afin faire un bon diagnostic [11] Purulence La présence de purulence au sondage pourrait nous guider vers un diagnostic de périimplantite, comme l expliquent Roos-Jansaker et coll. [25]. En effet, elle serait associée à des processus infectieux et suggèrerait des changements tissulaires pathologiques [23]. Selon l AAP, toutefois, la présence de suppuration ne permet pas de faire la distinction entre une mucosite péri-implantaire et une péri-implantite, sans autres données concluantes. L AAP explique qu une suppuration devrait indiquer le besoin d une évaluation plus approfondie et la prise de données supplémentaires [11] Mobilité L évaluation de la mobilité implantaire serait un marqueur hautement spécifique, mais non sensible [17]. En effet, une mobilité signifie généralement un stade trop avancé pour être un bon outil diagnostique. Pour qu une mobilité soit apparente, il doit y avoir une perte osseuse presque complète à l interface os-implant et donc une perte de l ostéointégration [22]. Or, la portion apicale de l implant demeure généralement ostéo-intégrée en présence de désordres parodontaux légers à modérés [17]. La mobilité signifie généralement un stade terminal de désordre péri-implantaire et le besoin d extraire l implant [11,23]. Tel que mentionné précédemment, l évaluation routinière de la mobilité implantaire ne serait donc pas essentielle, mais pourrait compléter l examen des autres marqueurs diagnostiques [17] Critères diagnostiques secondaires Quelques critères supplémentaires pouvant être utiles au diagnostic des désordres périimplantaires, ont été proposés par l AAP. Ceux-ci incluent l analyse des marqueurs inflammatoires, des cultures bactériennes et un diagnostic génétique [11]. 6
23 Enfin, la présence seule d une profondeur de sondage augmentée ainsi que d une perte osseuse n est pas suffisante pour établir un diagnostic de péri-implantite. Il est important de considérer les autres causes non-infectieuses possibles à la perte osseuse, telles que la position implantaire, la technique chirurgicale ou l épaisseur de l os crestal [11] Étiologie des désordres péri-implantaires Le biofilm joue un rôle essentiel dans l apparition des désordres péri-implantaires, tout comme pour les désordres péri-dentaires [11]. La relation de cause à effet entre l accumulation de plaque dentaire et la mucosite péri-implantaire a d ailleurs été démontrée dans l étude de Pontoriero et coll. en 1996 [26]. De fait, les auteurs ont pu observer une augmentation des profondeurs de sondage ainsi que des indices gingivaux suite à l arrêt des mesures d hygiène par le patient pour une période de 3 semaines. Aussi, la microflore associée aux désordres péri-implantaires serait similaire à celle retrouvée en situations péridentaires [17]. La flore bactérienne entourant des implants sains ou en état de mucosite ressemblerait, respectivement, à celle observée dans les cas de santé gingivale ou de gingivite. Pour ce qui est des cas de péri-implantites, la microflore serait similaire à celle retrouvée chez les patients atteints de parodontite chronique sévère, soit majoritairement anaérobe à Gram-négatifs [11,27]. Les espèces Fusobacterium spp. et Prevotella intermedia seraient souvent détectées en grandes quantités [27]. Par ailleurs, il semblerait que les processus inflammatoires mis en jeu dans la mucosite péri-implantaire soient semblables à ceux associés à la gingivite et, de ce fait, soient réversibles lorsqu efficacement traités. L objectif principal dans le traitement de la mucosite péri-implantaire est donc l élimination du biofilm [11]. Comme pour ce qui est du lien entre la gingivite et la parodontite, il semble logique de considérer la mucosite comme un précurseur de la péri-implantite. Cette dernière survient principalement suite à une attaque bactérienne et au développement d une réponse immunitaire, tel que pour la parodontite [11]. De plus, les données récentes démontreraient que l absence de maintenance annuelle chez les patients atteints de mucosite serait associée à un risque augmenté de développer une péri-implantite. En effet, dans l étude de Costa et coll. en 2012 [25], une péri-implantite était diagnostiquée chez 43,9 % des patients sans 7
24 protocole de maintenance, comparativement à un taux de 18 % observé chez les patients suivis annuellement Différences entre les désordres parodontaux et péri-implantaires Certaines différences existent entre la péri-implantite et la parodontite. Tout d abord, dans une péri-implantite, l étendue apicale de la lésion est plus prononcée que dans une parodontite. De plus grandes proportions de macrophages et de neutrophiles y sont aussi présents, bien que les taux de lymphocytes et de cellules plasmatiques dominent dans ces deux pathologies. De surcroît, à l histologie, la péri-implantite démontre des signes d inflammation aigüe ainsi que de grandes quantités d ostéoclastes alignés à la surface de l os crestal, ce qui n est pas le cas pour les lésions parodontales. Finalement, il semblerait, selon une étude réalisée en 1992 sur des chiens beagle, que les lésions péri-implantaires pourraient se développer directement dans l os alvéolaire [28]. Les lésions reliées aux désordres parodontaux, elles, se développent presque toujours en région supra-crestale impliquant une zone de fibres parodontales intactes. Cette capsule protectrice ne serait donc pas présente autour des implants dentaires [29] Prévalence des désordres péri-implantaires Mucosite péri-implantaire La prévalence de la mucosite, définie par une profondeur de sondage de 4 mm ou moins accompagnée d un saignement, s élèverait à approximativement 48 % des implants suivis sur une période variant entre 9 à 14 ans, selon Roos-Jansaker et coll. [30]. Comme l explique l AAP dans un rapport paru en 2013 [11], il est toutefois possible que ce chiffre s élève davantage. De fait, ce désordre est réversible par l élimination des facteurs étiologiques ainsi que par un traitement précoce. Atieh et coll. [31], dans une méta-analyse publiée en 2012, ont d ailleurs observé une prévalence s élevant à 63,4 % des patients et 30,7 % des implants. Zitzmann et Berglundh [28] ont, de la même façon, rapporté une prévalence élevée de la mucosite, soit de près de 80 % des sujets et 50 % des implants. 8
25 Péri-implantite Il n existe toujours pas de consensus sur la prévalence réelle de la péri-implantite, ce qui pourrait être expliqué, au moins en partie, par les différents critères diagnostiques et définitions utilisés dans la littérature. Selon la «Third EAO Consensus Conference» de 2012 [19], la prévalence de la péri-implantite, sur une période de 5 à 10 ans, serait d environ 10 % des implants et 20 % des patients. De leur côté, Roos-Jansaker et coll., dans une étude réalisée en 2006 [30], ont observé une prévalence de 6,61 % des implants sur une période de 9 à 14 ans et de 16 % des patients. Dans un même ordre d idées, Atieh et coll., en 2012 [31], ont estimé la prévalence de la péri-implantite à 9,6 % des implants et 18,8 % des patients. Une fréquence augmentée, rejoignant les 36 %, serait observée chez les patients fumeurs. Zitzmann et Berglundh [32], quant à eux, ont observé une prévalence générale encore plus élevée, soit de % des implants touchant % des individus sur une période de 5 ans. Pour ce qui est des implants démontrant une péri-implantite et une perte osseuse significative, nécessitant une intervention chirurgicale ou l ablation de l implant, Albrektsson et coll. [33] ont rapporté une fréquence d environ 2,7 %, après 7 à 16 ans. En somme, en absence de maintenance, la péri-implantite est un désordre clinique commun [30]. Considérant qu un patient sur cinq pourrait en être atteint, l évaluation périodique des patients prend toute son importance [19] Facteurs de risque de la péri-implantite Qualité de l hygiène orale L hygiène orale serait un facteur important à considérer dans le développement de la périimplantite. La formation de plaque supra-gingivale devrait être considérée, en présumant que la mucosite est un précurseur de la péri-implantite, comme un facteur initiateur du développement de la péri-implantite [29]. En effet, une mauvaise hygiène et une accumulation de plaque auraient une influence significative sur la perte osseuse [34] (Fig. 2). 9
26 Figure 2. Exemple d une hygiène orale insuffisante. Dessous d une prothèse complète implanto-portée démontrant une accumulation importante de tartre et plaque (Photographie de Emmanuelle Vachon) Design implantaire Le design implantaire pourrait aussi influencer la susceptibilité au désordre. Par exemple, Karoussis et coll., en 2004 [35], ont observé un taux de succès à 10 ans plus élevé, soit 95,4 % vs 85,7 %, pour les implants de type «hollow screw design ITI Dental Implants» que pour les implants de type «hollow cylinder design ITI Dental Implants». L incidence de la péri-implantite était aussi plus élevée dans le groupe «hollow cylinder», soit 29 % vs 10 %. Quoiqu il puisse se former sur tous les types de surfaces implantaires, la quantité ainsi que la composition du biofilm pourraient être influencées par les caractéristiques de la surface implantaire. De fait, Lang et Berglundh [29] ont rapporté que les implants à surface rugueuse pourraient mener plus facilement au développement d une péri-implantite que les implants minimalement rugueux Histoire de parodontite Une revue systématique par Van der Weijden et coll. [36] a conclu que les patients à risque de désordres parodontaux seraient aussi plus à risque de développer une péri-implantite. Ainsi, la péri-implantite a pu être détectée, dans plusieurs études [6,37 39] à une fréquence 2 fois plus élevée chez les patients parodontalement compromis que chez les patients parodontalement sains. Plus précisément, dans une étude par Roccuzzo et coll. [39], la fréquence de perte osseuse supérieure ou égale à 3 mm, après 10 ans de suivi, était de 4,7 % pour les patients parodontalement sains, 11,2 % pour les patients atteints d une parodontite 10
27 modérée et 15,1 % pour les patients avec une parodontite sévère. La différence entre les fréquences observées chez les patients parodontalement sains et ceux atteints de parodontite sévère était statistiquement significative. Pour ce qui est du taux de succès implantaire, Rosenberg et coll. [40] ont rapporté qu il s élevait à 90,6 % chez les patients parodontalement compromis, comparativement à un taux de 93,7 % pour les patients parodontalement en santé. Une méta-analyse réalisée par Safii et coll., en 2010 [41], a aussi rapporté des taux de survie plus élevés pour un implant placé chez un patient sans historique de parodontite. Par ailleurs, les patients avec une histoire antérieure de parodontite qui ne respectent pas le programme de maintenance auraient un risque encore plus élevé d échec implantaire [25]. L AAP [11], de son côté, indique que davantage d études seraient nécessaires afin d établir une relation définitive entre la péri-implantite et une histoire de parodontite. Il est possible que de nombreuses revues systématiques, ayant démontré une corrélation positive entre ces deux entités, aient été influencées par l hétérogénéité des designs des études analysées. De fait, plusieurs auteurs concluent que le traitement implantaire ne devrait pas être contreindiqué chez les patients ayant une histoire de parodontite, celui-ci pouvant tout de même atteindre des taux de survie élevés [42,43]. Ces patients devraient toutefois être placés sur un programme de maintenance approprié, ceux-ci étant possiblement plus à risque de périimplantite Tabagisme De nombreuses études ont mis en évidence le tabagisme comme facteur de risque pour la péri-implantite [9,25,42,44,45]. Par exemple, Klokkevolt & Han, en 2007 [46], ont rapporté des différences statistiquement significatives entre les taux de succès et de survie des implants placés chez les patients fumeurs, dont 78 % étaient atteints de péri-implantite, comparativement à 64 % chez les non-fumeurs. Hinode et coll. [47], dans leur méta-analyse, ont révélé que le risque d échec implantaire relié au tabagisme serait supérieur au maxillaire qu à la mandibule. Ceci serait en accord avec les résultats de Klokkevolt & Han [46], voulant que les effets du tabac soit plus prononcés aux sites d os trabéculaire moins dense. Selon Lindquist et coll. [45], la perte osseuse marginale moyenne autour des 11
28 implants ne serait pas seulement plus élevée chez les fumeurs que chez les non-fumeurs, mais serait aussi corrélée au nombre de cigarettes fumées par jour. Cette perte osseuse serait d ailleurs encore plus grande chez les patients fumeurs ayant une mauvaise hygiène. La qualité de l hygiène orale affecterait davantage les patients fumeurs que les nonfumeurs. Bref, le tabagisme serait un des facteurs de risque les plus importants dans la périimplantite. L hygiène orale aussi aurait son importance et ce, surtout chez les patients fumeurs [45]. La présence de tabagisme devrait donc être considérée dans l analyse du pronostic implantaire Diabète Le diabète peut être un facteur de risque associé aux infections orales ainsi qu aux désordres parodontaux. De fait, cette pathologie n affecte pas seulement la susceptibilité aux infections, mais aussi les processus de guérison tissulaire. Ce phénomène peut être expliqué par plusieurs facteurs, comme le rapportent Abiko et coll. [45], soit : le stress psychologique, la diminution de la production de facteurs de croissance, l immunité innée altérée, la vascularisation retardée et la réduction du flux sanguin. Peu d études rapportent un lien entre la péri-implantite et le diabète. Il est connu que la guérison tissulaire ainsi que les mécanismes de défense immunitaire peuvent être altérés par ce dernier, affectant la réponse de l hôte aux agents externes tels que la plaque dentaire. Or, comme le spécifie l AAP dans son rapport (2013) [11], les évidences disponibles à ce jour sur le lien entre le diabète et les désordres péri-implantaires ne permettent pas de tirer de conclusions définitives. Par ailleurs, selon Gomez-Moreno et coll. [48], les implants pourraient être placés de façon prévisible chez les patients diabétiques lorsque le contrôle de leur glycémie est adéquat, tel qu évalué par le niveau d hémoglobine glyquée (HbA1c). Bref, davantage d études sont requises afin de savoir si le diabète a un impact direct sur la prévalence et la sévérité de la péri-implantite. 12
29 Facteurs génétiques La sévérité d une parodontite pourrait être influencée par les gènes modulant la réponse immunitaire, tel que le gène IL-1 [49]. Ce gène pourrait jouer un rôle important dans la pathogenèse de la parodontite, en stimulant les prostaglandines ainsi que les métalloprotéinases. Il permet aussi la stimulation du système immunitaire humoral et spécifique [50]. Pour ce qui est du lien entre le polymorphisme du gène IL-1 et les désordres péri-implantaires, les conclusions disponibles dans la littératures sont plutôt conflictuelles. Certains auteurs rapportent l absence de lien entre ces deux entités alors que d autres, au contraire, suggèrent que ce lien existe. Des articles spécifient d ailleurs que cette corrélation dépendrait de la présence concomitante de facteurs de risque, tel que le tabagisme [50]. Par exemple, une revue de littérature par Bornmann et coll., en 2009 [50], a conclu que le polymorphisme du gène IL-1 à lui seul pourrait ne pas être considéré dans l étiologie de la péri-implantite. Toutefois, lorsque présent chez un patient fumeur, il pourrait y être associé. Dans une autre étude, réalisée par Laine et coll. [51] sur 120 patients, ce serait un polymorphisme du gène IL-1RN qui serait associé à la péri-implantite. Les patients porteurs de ce polymorphisme ont été rapportés comme significativement plus souvent atteints (56,5 %) de péri-implantite que les sujets du contrôle (33,3 %). Quoiqu il en soit, davantage d études seraient nécessaires afin d obtenir des conclusions définitives sur le rôle de la susceptibilité génétique dans la péri-implantite ainsi que les marqueurs possiblement impliqués [11] Facteurs occlusaux Des résultats conflictuels sont aussi rapportés dans la littérature pour ce qui est du lien entre les facteurs occlusaux et la péri-implantite. Selon Lindquist et coll. [52,53], les facteurs reliés aux forces occlusales, tels que la présence d un serrage des dents, la longueur d un cantilever ou la force occlusale maximale, seraient d importance minimale. Fu et coll. [54], quant à eux, concluent à partir des 7 études retenues dans leur revue systématique à l existence d un lien positif entre la perte osseuse marginale péri-implantaire et la surcharge 13
30 occlusale. Ils mettent donc l emphase sur l importance de l évaluation initiale et l établissement du plan de traitement, l exécution du traitement chirurgical et prosthodontique ainsi que sur le programme de maintenance régulier. Comme l explique l AAP dans son rapport [11], la controverse reliée aux facteurs occlusaux pourrait être reliée, au moins en partie, aux différentes définitions utilisées pour une surcharge occlusale. De fait, ces forces sont appliquées, d une étude à l autre, à différentes magnitudes, durées, fréquences et directions. Nous pouvons tout de même considérer les implants, suite à l absence de ligament parodontal, comme étant moins résistants aux forces appliquées hors de leur axe long. À ce sujet, Hudieb et coll. [55] ont rapporté que les forces appliquées autrement que dans l axe d un implant engendraient de la compression et de la tension au niveau de l os crestal. Il y aurait donc une concentration des stress occlusaux au niveau de l os marginal péri-implantaire [55,56] Tissus kératinisés Plusieurs études présentent des résultats contradictoires pour ce qui est de la présence de tissus kératinisés autour des implants. Par exemple, Roos-Jansaker et coll. [25] ont rapporté que la quantité de tissus kératinisés pouvait expliquer la présence de mucosite ainsi qu être reliée au niveau osseux péri-implantaire. La revue systématique de Brito et coll., publiée en 2014 [57], va dans le même sens; la présence d une zone adéquate de tissu kératinisé pourrait être nécessaire et être reliée à un meilleur état de santé péri-implantaire. Plus spécifiquement, Lin et coll. [58] ont rapporté que le manque de tissu attaché serait associé à davantage d accumulation de plaque autour des implants, une inflammation tissulaire, une récession ainsi qu à une perte d attache. Toutefois, d autres auteurs tels que Wennström et coll. [59], Bengazi et coll. [60] ainsi que Frisch et coll. [61], n ont pas réussi à démontrer qu une quantité adéquate de tissu kératinisé était essentielle à une santé péri-implantaire. En effet, quelques études indiquent que la présence de tissus kératinisés ne serait pas obligatoire à la stabilité implantaire lorsque l hygiène orale est adéquate [17]. Bref, des études plus approfondies sur le sujet seraient nécessaires afin d évaluer avec certitude le lien entre la péri-implantite et la présence de tissus kératinisés (Fig. 3). 14
31 Figure 3. Absence de tissu kératinisé péri-implantaire. Photographie montrant l absence de tissu kératinisé autour des implants en position 42, 41, 32, 34 ainsi que l exposition du premier pas de vis de l implant médian (Photographie de Emmanuelle Vachon) Présence de ciment résiduel Il est possible qu une certaine quantité de ciment soit oubliée sous-gingivalement lors de l utilisation de restaurations cimentées sur implant [11]. Ce ciment pourrait, par sa rugosité, engendrer l inflammation des tissus péri-implantaires [62]. La topographie de surface du ciment pourrait aussi jouer un rôle dans l inflammation tissulaire, en permettant l attache bactérienne [11]. Une étude prospective, réalisée par Wilson en 2009 [62], a rapporté que dans 81 % des 39 cas observés, un excès de ciment dentaire était associé à des signes de désordres péri-implantaires. Suite à l élimination de ce ciment, 74 % des sites implantaires ne démontraient plus de signes inflammatoires. Il est aussi possible que la présence de ciment résiduel augmente davantage le risque de développer une péri-implantite chez les patients ayant une histoire antérieure de parodontite par rapport à ceux parodontalement sains [63] Facteurs de risque potentiels Plusieurs autres facteurs de risques de la péri-implantite sont présentement à l étude, tels que la consommation d alcool, l augmentation du temps de mise en charge ainsi que l arthrite rhumatoïde jumelée à un désordre conjonctif concomitant [11]. En effet, une consommation de plus de 10 g d alcool par jour pourrait avoir, selon Galindo-Moreno et coll. [64], une mauvaise influence sur le succès à long terme d un implant. La péri-implantite pourrait aussi être significativement influencée par la présence d arthrite rhumatoïde 15
32 jumelée à un désordre du tissu conjonctif. Krennmair et coll., en 2010 [65], ont rapporté qu une résorption osseuse marginale ainsi qu un saignement au sondage pourraient être anticipés chez les patients porteurs de ces deux désordres, comparativement aux patients atteints uniquement d arthrite rhumatoïde. Dans une étude réalisée par Maximo et coll., en 2008 [76], une corrélation positive a été observée entre la présence d une péri-implantite et l augmentation du temps de mise en charge. La durée moyenne de la mise en charge des implants démontrant une péri-implantite était de 5,0 ± 1,7 ans, comparé à 4,1 ± 2,5 ans pour les implants atteints de mucosite. La durée moyenne pour les implants démontrant une muqueuse saine, elle, était de 2,7 ± 1,6 ans. Finalement, dans une étude rétrospective menée par Renvert et coll. en 2014 [66], les patients atteints d une péri-implantite avaient, dans 27,3 % des cas, une histoire de désordre cardiovasculaire, comparativement à 3 % des individus sans atteinte péri-implantaire ou atteints d une mucosite. Ces auteurs ont donc conclu qu une comorbidité pourrait exister entre une histoire de désordre cardiovasculaire et un diagnostic de péri-implantite Modalités de traitements proposées Mucosite péri-implantaire L efficacité du débridement mécanique non chirurgical et du contrôle de la plaque a été démontrée dans plusieurs études pour le traitement de la mucosite péri-implantaire [23,67,68]. De nombreux instruments sont disponibles à cet effet, tels que les curettes faites de résine, de titane ou de carbone. En général, les embouts devraient être moins rigides que le titane afin de nettoyer les implants sans en altérer la surface. Des embouts spéciaux sont aussi disponibles pour l instrumentation ultrasonique. D autres techniques de débridement peuvent être employées, comme la poudre abrasive projetée à haute pression, des cupules de caoutchouc et des brosses de polissage [23]. Pour ce qui est de la poudre abrasive projetée à haute pression, une angulation adéquate du bout de l appareil est critique afin d éviter tout dommage à l implant. En effet, celui-ci devrait être angulé loin des tissus gingivaux péri-implantaires [23]. Dans un autre ordre d idées, l utilisation additionnelle d agents chimiothérapeutiques et antimicrobiens, tel que la chlorhexidine, n offrirait aucun bénéfice additionnel au débridement mécanique [23,68]. Bref, le contrôle de la plaque ainsi que la 16
33 présence d un programme de maintenance sont tous deux essentiels au traitement des mucosites péri-implantaires Péri-implantite Les évidences disponibles sur l efficacité des traitements non chirurgicaux et chirurgicaux de la péri-implantite sont limitées. Plusieurs modalités chirurgicales pouvant offrir de bons résultats sont proposées. En effet, quelques études à long terme permettent d observer une maintenance des résultats obtenus suite au traitement à 3,5 ans [68]. Par ailleurs, le contrôle de la plaque est essentiel, peu importe le type de traitement utilisé, une infection pouvant survenir de nouveau. Il est aussi important de se rappeler que les contours interproximaux de la restauration sur implant doivent permettre un accès adéquat pour l hygiène et l élimination de la plaque [17]. Toute restauration ayant des rebords marginaux inadéquats devrait donc être corrigée Traitements non chirurgicaux Les traitements non chirurgicaux auraient une efficacité limitée dans la prise en charge des cas de péri-implantites [11,19,23]. Ainsi, l utilisation de chlorhexidine n aurait d effet qu à court terme, soit 6 mois ou moins. De son côté, l utilisation d agents antimicrobiens, tels que les microsphères de minocycline et de doxycycline, en conjonction au débridement mécanique, pourrait être reliée à une amélioration de la profondeur de sondage et de l inflammation gingivale. Davantage d études à ce sujet seraient toutefois requises [23] Traitements chirurgicaux Pour ce qui est des techniques chirurgicales, elles pourraient mener à une amélioration clinique de la péri-implantite. Effectivement, les approches chirurgicales permettraient l obtention d une plus grande réduction des profondeurs de poches ainsi qu un plus grand gain d attache que les approches non chirurgicales [69]. Les traitements chirurgicaux devraient donc être considérés lorsque l arrêt de la progression ou la résolution de la périimplantite n a pas été accompli par un traitement non chirurgical. De fait, un lambeau pleine épaisseur permet un meilleur accès aux surfaces implantaires contaminées, aux tissus 17
34 de granulation ainsi qu aux défauts osseux (Fig. 4). Les approches chirurgicales permettraient d atteindre plus facilement les objectifs du traitement que sont l élimination du biofilm et la création, théorique, d une surface compatible à la ré-ostéointégration de l implant [23]. Ceux-ci devraient d ailleurs inclure au minimum, selon la «Third EAO Consensus Conference» [19], l élimination du tissu de granulation ainsi qu un débridement rigoureux des surfaces contaminées. Klinge et Meyle [19] soulignent l importance, au préalable, de contrôler les facteurs de risque connus, tels que le tabagisme, la parodontite et une mauvaise hygiène. Figure 4. Approche chirurgicale d un cas de péri-implantite. Cas démontrant une approche par lambeau dans le traitement d une péri-implantite. Une perte de support osseux de près de 50 % est visible autour des implants (Photographie de Emmanuelle Vachon). Agents de décontamination de surface Plusieurs agents de décontamination ont été proposés comme adjuvant au débridement chirurgical, tels que la chlorhexidine, le peroxyde d hydrogène, l eau saline, la tétracycline et l acide citrique. Toutefois, aucun de ces agents ne serait supérieur à l autre, quoiqu ils puissent tous influencer favorablement l ostéointégration [23]. Chirurgies de résection En présence d une perte osseuse horizontale légère, une implantoplastie, permettant d adoucir la surface implantaire, jumelée à un lambeau replacé apicalement est suggérée. De fait, cela permet de rendre la surface implantaire moins rétentive à la plaque dentaire et donc de réduire la progression du désordre. Des fraises diamantées de haute qualité ainsi 18
35 qu une irrigation adéquate devraient être utilisées [23]. Serino et Turri ont mené une étude clinique prospective, en 2011 [70], afin d évaluer le succès des traitements chirurgicaux basés sur l élimination des poches péri-implantaires et le recontour osseux. Trente et un sujets atteints d une péri-implantite ont ainsi reçu un traitement chirurgical par l élimination des poches et un recontour osseux. Un contrôle de la plaque a aussi été réalisé avant et suivant la chirurgie. Les résultats ont été analysés 2 ans après le traitement. Pour les implants ayant retrouvé un état de santé péri-implantaire après le traitement, les résultats sont restés stables durant toute la période d observation. Toutefois, un approfondissement des poches a pu être observé au niveau des sites implantaires présentant des poches résiduelles suite au traitement. Effectivement, après 2 années d observations, 48 % (15/31) des sujets ne démontraient plus de signe de désordre péri-implantaire. Cependant, 42 % (36/86) des sites implantaires ont maintenu leur inflammation péri-implantaire malgré les traitements. Davantage d implants ont obtenu un état de santé parmi ceux ayant une perte osseuse initiale plus petite (74 %), soit entre 2 et 4 mm, que ceux avec une perte osseuse initiale de 5 mm et plus (40 %). La résolution complète des défauts péri-implantaires semble donc dépendre de la perte osseuse initiale. Quoiqu il en soit, les auteurs en sont venus à la conclusion que l élimination chirurgicale des poches péri-implantaires, jumelée à un recontour osseux ainsi qu à un contrôle de la plaque, est un traitement efficace de la péri-implantite pour la majorité des implants [70]. Romeo et coll. [71] ont rapporté, de la même façon, que la chirurgie de résection pourrait influencer de façon positive la survie des implants atteints de désordres péri-implantaires et ce, lorsque combinée à une implantoplastie. Dans leur étude, 17 patients ont été suivis au total sur une période de 5 ans, soit 10 patients recevant une chirurgie résectrice jumelée à une modification de la topographie de surface implantaire (groupe test) et 7 patients traités uniquement par chirurgie de résection (groupe contrôle). Après 3 ans, 100 % des implants du groupe test étaient encore présents. Dans le groupe contrôle, 2 implants ont dû être extraits pour cause de mobilité, abaissant le taux de survie des implants de ce groupe à 87,5 %. 19
36 Chirurgies de régénération Il n y a pas, à ce jour, d évidences concluantes dans la littérature permettant de comparer l efficacité des techniques de régénération aux techniques non régénératives [72]. Toutefois, avec un programme de maintenance post-opératoire rigoureux, une amélioration de la profondeur de sondage ainsi qu un remplissage osseux pourraient être obtenus. Les défauts osseux de type cratères devraient d ailleurs être privilégiés [23,72]. Aussi, avant de procéder à tout traitement de régénération, il est important qu un débridement ainsi qu une décontamination de la surface implantaire soient réalisés afin d éliminer complètement l infection [23]. Il ne faut pas oublier que des facteurs de risque, tels que le tabagisme, une mauvaise hygiène orale ou un diabète mal contrôlé, pourraient affecter le succès du traitement [23]. De plus, plusieurs facteurs peuvent influencer le succès de la régénération, comme la présence de conditions systémiques, les caractéristiques du défaut osseux, les méthodes employées pour détoxifier l implant, le type de greffe osseuse et l utilisation de membranes [72]. Pour ce qui est des greffes et des membranes, aucun matériau spécifique ne serait supérieur [72]. Roos-Jansaker et coll. [73] ont mené une étude prospective, en 2011, afin d évaluer le remplissage osseux 3 ans après un traitement chirurgical de la péri-implantite, avec et sans membrane. Quinze sujets, possédant au total 27 implants, ont été traités à l aide de substituts osseux (Algipore ) uniquement. Un autre groupe de 17 patients, comptant 29 implants, ont été traités par substituts osseux combinés à une membrane résorbable (Osseoquest ). Un régime antibiotique systémique de 10 jours a été administré à tous les patients ainsi qu un rinçage à la chlorhexidine. Un programme de maintenance a aussi été mis en place à la fin du traitement. Dans le premier groupe, un remplissage osseux de 1,3 mm a été obtenu et dans le deuxième groupe, un remplissage de 1,6 mm. Aucune différence significative n a pu être observée entre les groupes après 3 ans d évaluation. Les auteurs en sont donc venus à la conclusion qu un traitement régénératif sans membrane permet un remplissage osseux stable similaire à celui d un traitement régénératif avec membrane. Une autre étude, menée par Lorenzoni et coll. [74], en est venu à des résultats contraires. En effet, ils ont observé une plus grande réparation osseuse suite à l utilisation 20
37 de membranes, recouvrant des greffes osseuses xénogènes (Bio-Oss), avec des techniques de régénération osseuse guidée. Pour ce qui est des membranes non-résorbables employées, soit des membranes de Gore-tex et Gore-tex renforcées de titane, elles permettraient significativement plus de régénération osseuse (84 % et 81 %) que les membranes résorbables (Biofix) (60 %). Selon Lorenzoni et coll. [74], l utilisation de membranes représenterait donc un traitement valide des défauts péri-implantaires. Finalement, une revue systématique publiée par Sarhmann et coll. [75] a rapporté qu un remplissage osseux complet des défauts péri-implantaires, par des techniques de régénération osseuse guidée, ne serait pas prévisible. En effet, une fermeture incomplète des défauts osseux serait présente dans 85,5 % des cas, et 4 % des cas ne démontreraient aucun remplissage osseux. Aussi, comme le spécifient plusieurs auteurs, l efficacité des chirurgies de régénération ne peut être établie de façon ferme à cause de l hétérogénéité des études disponibles [23,75]. Des études bien contrôlées seraient nécessaires afin de mettre en évidence un protocole prévisible et efficace. La chirurgie de régénération pourrait tout de même être considérée comme une option de traitement de la péri-implantite, sachant qu une évaluation préalable des facteurs systémiques et locaux du patient est nécessaire [72]. Lasers Les lasers Er:YAG et CO2 ont été proposés comme adjuvant au traitement chirurgical afin de décontaminer les surfaces implantaires. Cependant, comme le rapportent Mishler et Shiau [23], il est difficile d évaluer le bénéfice additionnel qu ils pourraient offrir au traitement chirurgical. Antibiothérapie L utilisation adjuvante d antibiotiques dans le traitement de la péri-implantite demeure controversée [76]. Une revue systématique réalisée par Javed et coll. [76], démontre d ailleurs l hétérogénéité des évidences disponibles. Dans leur analyse, 10 études ont été retenues, certaines faisant l utilisation systémique d antibiotiques et d autres, de façon locale. Parmi celles-ci, un débridement mécanique non-chirurgical a été employé dans 6 études et une approche chirurgicale dans 4 études. Il est à noter que 8 des études retenues ne 21
38 comprenaient pas de groupe contrôle. Neuf études ont observé une diminution du saignement gingival, de la suppuration ainsi que de la profondeur des poches suite à un traitement traditionnel de la péri-implantite, jumelé à un régime antibiotique. Dans une des études, toutefois, près de 40 % des implants n ont pu retrouver un état stable malgré un débridement chirurgical et une couverture antibiotique systémique. Une autre revue, publiée par Esposito et coll. [77], a observé que, chez les patients ayant perdu au moins 50 % d os de support (péri-implantite sévère), une amélioration moyenne de 0,61 mm du niveau d attache et de 0,59 mm de la profondeur de sondage pourrait être obtenue 4 mois suite à un débridement manuel combiné à l administration d un antibiotique local. Davantage d études seraient tout de même nécessaires. Comme l explique Van Winkelholff, en 2012 [78], les évidences disponibles à ce jour sont insuffisantes pour permettre une recommandation ferme de l utilisation d antibiotiques systémiques ou locaux. Dans sa revue, seulement 5 études ont été retenues sur la livraison locale d antibiotiques et 2 études sur leur utilisation systémique dans le traitement de la péri-implantite. Dans tous les cas de livraison locale, les antibiotiques avaient été administrés en combinaison avec un débridement mécanique ainsi qu à une désinfection chimique par des agents tels que le peroxyde d hydrogène ou la chlorhexidine. L auteur a tout de même pu observer que, pour les défauts de profondeur modérée, l addition locale de doxycycline ou de minocycline au débridement mécanique, jumelée à une irrigation antimicrobienne, pourrait être efficace. Un accès chirurgical serait toutefois probablement nécessaire pour freiner la progression des défauts péri-implantaires plus profonds. Rams et coll., en 2014 [79], ont conduit une étude clinique dans le but de déterminer l occurrence de la résistance antibiotique in vitro des pathogènes présents dans la périimplantite. Ils ont observé que pour 71,7 % des 120 sujets atteints de péri-implantite, les pathogènes sous-muqueux étaient résistants à un ou plusieurs des antibiotiques utilisés couramment. En effet, les bactéries cultivées étaient résistantes à la clindamycine, l amoxicilline, la doxycycline ou au métronidazole dans, respectivement, 46,7 %, 39,2 %, 25,0 % et 21,7 % des cas. Les sujets démontrant des bactéries pathogènes résistantes à la fois au métronidazole et à l amoxicilline étaient par contre assez rares, soit de 6,7 %. Bref, les auteurs en sont venus à la conclusion qu un test de susceptibilité antibiotique serait d une bonne aide dans la sélection d un régime antibiotique des cas de péri-implantite. 22
39 Contrôle de l occlusion Tel qu expliqué précédemment, selon certains auteurs, tels que Fu et coll. [54], une surcharge occlusale serait associée positivement à la perte osseuse marginale péri-implantaire. Pour éviter une telle surcharge, une planification adéquate du plan de traitement chirurgical et prothétique serait donc nécessaire, ainsi qu une maintenance régulière. Il serait aussi recommandé, en cas de surcharge, de procéder à un ajustement occlusal, un remplacement/réparation des pièces prosthétiques défectueuses ainsi qu à un traitement chirurgical des défauts osseux [54]. Il ne faut cependant pas oublier, tel que l explique Chambrone et coll. [80], que les données concernant les effets d une surcharge occlusale sur des implants stables sont conflictuelles et limitées Maintenance Une évaluation périodique des implants dentaires est essentielle à leur succès à long terme. Celle-ci devrait inclure, de façon générale, l évaluation de la présence de plaque et tartre, l apparence clinique et radiologique des tissus péri-implantaires, l occlusion et la stabilité des prothèses et implants, la profondeur de sondage, la présence d exsudat ou de saignement au sondage ainsi que l évaluation du confort et de la fonction du patient [81]. Pour ce qui est de la gestion clinique de la péri-implantite, elle devrait être basée, selon l AAP [11], sur l identification des facteurs de risques, la prise de radiographies initiales (au moment de la mise en place de l implant, ainsi qu après l insertion de la prothèse finale), l évaluation de la santé implantaire et des complications inflammatoires. Tout cela devrait d ailleurs être réalisé dans le cadre d un programme de maintenance parodontale permettant d établir un diagnostic ainsi qu une intervention précoce de tout problème péri-implantaire et donc, un meilleur contrôle du désordre [11] Enlèvement de l implant Lorsque la lésion péri-implantaire implique l intégralité de la longueur ainsi que de la circonférence d un implant, l enlèvement de ce dernier devrait être considéré [17]. Dans cette situation, une mobilité implantaire et une radiotranslucidité péri-implantaire sont présentes 23
40 suite à l absence d ostéointégration de l implant. Il est aussi possible de considérer l enlèvement d un implant lorsque le contrôle de l infection ne peut être réalisé par les protocoles thérapeutiques disponibles. Ces cas sont généralement représentés par la présence d un saignement au sondage, une suppuration ainsi que d une augmentation importante de la profondeur de sondage (en général de 8 mm ou plus). Les patients peuvent même présenter une sensibilité ou une douleur au site implantaire [17] Réimplantation Suite à l extraction d un implant ayant échoué, différentes approches ont été proposées afin de remplacer l espace édenté. Parmi les options permettant la construction d une prothèse fixe, la mise en place d un nouvel implant a été suggérée par quelques auteurs. Certains considèrent d ailleurs la mise en place immédiate d un nouvel implant de plus gros diamètre [82]. L alvéole pourrait ainsi être préparée de nouveau afin d éliminer les tissus mous invasifs et les sillons des spires avant le placement du nouvel implant. Un support osseux suffisant devrait être disponible et la mise en place d un implant de plus gros diamètre que l implant original devrait être considérée [82]. D autres auteurs préfèrent toutefois refermer le site et permettre un temps de guérison de 9 à 12 mois [83]. Par ailleurs, dans une revue systématique publiée en 2014 [83], Quaranta et ses collègues ont pu observer un taux de survie plus faible des implants placés dans des sites d échec implantaire antérieur, soit entre 71 % et 100 %. Le taux de survie des implants placés comme deuxième tentative serait encore plus faible, avoisinant les 83 %. Le nouvel implant serait sujet aux mêmes facteurs de risques ayant mené à la perte de l implant antérieur. Quoiqu il en soit, les auteurs spécifient que ces taux de succès sont tout de même acceptables, sachant que la mise en place d un nouvel implant est souvent nécessaire à la fabrication d une prothèse fixe. Dans ces cas, toute l information sur les risques et complications possibles, ainsi que sur les alternatives de traitement, devrait être fournie au patient. L obtention préalable d un consentement éclairé de la part du patient est aussi essentielle. Aucune recommandation spécifique pour le traitement de la péri-implantite n est disponible dans la littérature à ce jour [11,77,84]. Même si un succès thérapeutique a pu être rapporté chez plusieurs patients, un manque de résolution, une progression ou récurrence du désordre sont 24
41 aussi rapportés de même qu une perte de l implant malgré les traitements [84]. Le nombre limité d études disponibles sur le sujet et leur faible qualité ont été mises en évidence dans une méta-analyse réalisée par Faggion et coll. en 2013 [69]. En bref, un traitement chirurgical est généralement recommandé pour le traitement de la péri-implantite, celui-ci pouvant permettre l obtention de résultats favorables. Cependant, un succès à long terme ne peut être garanti, même en considérant son application. Afin d augmenter les chances de succès du traitement, le diagnostic ainsi que le traitement précoce des lésions périimplantaires sont essentiels. Un programme de maintenance devrait donc être mis sur pied afin de permettre une évaluation routinière de l état péri-implantaire. Il reste tout de même difficile, à ce jour, de déterminer quel serait le traitement optimal de la péri-implantite [11]. 1.2 Questionnaires de recherche Plusieurs modes de transmission de questionnaires de recherche sont possibles, tels que les sondages électroniques, téléphoniques, papiers ou mixtes. Chacun possède des avantages et inconvénients particuliers. Cependant, un objectif reste le même; atteindre un taux de participation le plus élevé possible Avantages et désavantages des questionnaires électroniques Les questionnaires en version électronique peuvent offrir plusieurs avantages par rapport aux versions papiers, comme une réduction du temps de transmission des sondages aux individus, davantage de formats disponibles, coûts de transmission faibles, données enregistrées et assemblées automatiquement, élimination du risque de perdre les données lors de la livraison postale. De plus, les données sont généralement prêtes à être utilisées par différents logiciels statistiques [85]. Certains désavantages sont toutefois aussi observés. Les sondages électroniques limitent la participation aux personnes ayant accès aux services internet et le risque de perdre ou d endommager les données recueillies par des problèmes ou virus informatiques est présent [85]. Le taux de participation semblerait plus faible pour les questionnaires électroniques par rapport aux versions papiers. Effectivement, selon une méta-analyse publiée en 2008 [86], le taux de participation serait diminué d environ 11 % par rapport aux autres stratégies de transmission. Quoiqu il en soit, le taux de réponses aux 25
42 questionnaires électroniques serait tout de même adéquat et représentatif [87]. Une collecte de données exclusivement électronique, comme l expliquent Matteson et coll. en 2011 [87], serait donc appropriée et ce, chez des professionnels de la santé Contenu d un questionnaire Plusieurs facteurs peuvent affecter le taux de participation à un sondage. Tout d abord, le contenu de celui-ci peut influencer favorablement la motivation des répondants. En général, les questionnaires produits par des établissements académiques ou gouvernementaux obtiennent davantage de répondants que ceux des établissements commerciaux. Le sujet du sondage, lui, pourrait être le facteur le plus important. Les participants doivent se sentir impliqués et interpelés. De son côté, la longueur du questionnaire, selon certaines études, pourrait aussi influencer le taux de répondants. De façon générale, plus un questionnaire est court, plus ce taux augmente. Cette relation n a toutefois pas pu être observée dans toutes les études. Par exemple, dans celle de Grava-Gibins et Scott, en 2008 [88], un taux de participation similaire a pu être rapporté entre les versions courtes et longues d un questionnaire distribué aux médecins du Canada. Quoiqu il en soit, d autres auteurs ont suggéré que la longueur idéale d un sondage serait de 13 minutes ou moins afin d obtenir un taux de participation maximal [89,90] Présentation d un questionnaire Tout d abord, le logiciel utilisé pour la création d un sondage devrait être compatible avec plusieurs systèmes de recherche. Il devrait aussi supporter différents formats pour l importation et l exportation des données, tels que XLS (Excel) ou SPSS (logiciel d analyse statistique). Ensuite, la formulation des questions ainsi que le langage utilisé sont importants à considérer. En effet, ceux-ci peuvent influencer la compréhension des participants et leur motivation à répondre. Une question mal rédigée pourrait pousser les participants à donner une réponse inappropriée ou sans lien avec le but recherché. À cet effet, quelques principes de base ont été proposés dans la littérature. Pour commencer, les questions devraient rester simples et courtes. Aussi, les questions ambigües et biaisées devraient être évitées [85]. 26
43 Pour ce qui est de la présentation et de la mise en page d un questionnaire électronique, deux options sont généralement possibles, soit d offrir les questions sur une même page ou de représenter chaque question par une page individuelle. Cette dernière technique possède certains avantages dont le rappel aux participants des conseils et consignes. Elle permet aussi aux répondants de sauter facilement les questions qui ne les concernent pas [85] Invitation des participants Plusieurs options sont disponibles afin de contacter les participants et de les inviter au sondage, tels que l appel téléphonique, un courriel électronique ou une invitation postale. Pour ce qui est du courriel électronique, certaines difficultés peuvent se présenter à l envoi. En effet, les filtreurs anti-spam sont de plus en plus utilisés. Une partie des courriels envoyés pourraient donc être potentiellement filtrés et bloqués par la boîte de courriel des participants. Cet aspect est donc important à considérer dans l établissement du taux de participation attendu. L invitation des participants à un questionnaire doit généralement comprendre le titre de celui-ci, le nom de l organisation, le lien URL vers le sondage en ligne ainsi que des explications claires sur les objectifs de l étude [91]. Par ailleurs, certains auteurs ont rapporté un taux de participation plus élevé lorsque les invitations étaient personnalisées. Toutefois, cette constatation n a pas pu être observée de façon universelle. Dans l étude de Grava- Gubins et coll. [88], les auteurs n ont pu démontrer l efficacité de la personnalisation. D autres suggestions ont été proposées par différents chercheurs, dont Crawford [92] ainsi que Whitcomb et Porter [93], tels qu éviter les pièces jointes, expliquer comment les chercheurs ont eu accès aux adresses courriels, fournir un contact en cas d interrogations et donner un estimé réel du temps requis pour compléter le questionnaire. La mise en page des invitations devrait aussi être choisie et adaptée en fonction de la population cible. L esthétique et la mise en forme du sondage peuvent avoir une influence sur la qualité des données recueillies, indépendamment du contenu de celui-ci. Finalement, inscrire une date limite pour compléter le questionnaire aurait une influence positive significative sur le taux de participation et devrait donc être considérée [94]. 27
44 1.2.6 Rappels et incitatifs Pour ce qui est de l utilisation de rappels pour participer au sondage, ceux-ci seraient plus efficaces lorsqu envoyés 2 jours suite à l invitation initiale plutôt que 5 jours après [92]. Aussi, l utilisation d incitatifs pourrait aider à augmenter le taux de répondants. Selon Fan et Yan, en 2010 [85], il n y aurait toutefois pas de différence entre offrir un ou plusieurs incitatifs. L étude de Grava-Gubins et Scott [88], de son côté, n a pu démontrer l effet bénéfique des incitatifs. En effet, ces chercheurs n ont pas rapporté un taux de participation plus élevé à leur sondage, malgré l utilisation d incitatifs monétaires et l établissement d un programme promotionnel débuté 1 an avant la réalisation du sondage Population cible Dans une revue systématique réalisée en 2009 [85], les auteurs ont pu constater que le taux de participation à des sondages était inférieur pour la population générale que celui observé pour la population de travailleurs, d étudiants et de membres de l armée. Aussi, selon Baruch et coll. en 2000 [95], les hauts dirigeants des entreprises seraient ceux qui répondraient le moins aux sondages réalisés dans la population professionnelle. Les employés et les dirigeants, de leur côté, auraient une participation augmentée. Finalement, dans l étude de Grava-Gubins et Scott de 2008 [88], un taux de participation significativement supérieur a pu être observé parmi la population médicale francophone par rapport à celle anglophone, soit de 33 % versus 31 % respectivement Refus de participer Quelques raisons ont été soulevées dans la littérature afin d expliquer un faible taux de participation à un sondage, soit la perte du questionnaire, l indifférence, la fatigue et le temps [88]. Le fait que chaque personne reçoive de plus en plus de courriels électroniques et ce, de façon quotidienne, peut aussi influencer le taux de réponse. Les invitations peuvent être manquées, filtrées à la corbeille ou tout simplement ignorées. Par exemple, dans l étude de Grava-Gubins et Scott [88], 48 % des répondants au questionnaire ont dit ne pas être certains d avoir reçu le sondage original et 17 % ne se rappelaient pas l avoir reçu. 28
45 En bref, le taux de participation à un sondage électronique peut être influencé par plusieurs facteurs, tels que le sujet, la mise en forme ou la longueur du questionnaire. D autres éléments doivent aussi être pris en considération dans la rédaction d un sondage comme le mode de contact des participants, les invitations, le mode de consentement au projet ainsi que la familiarité des répondants aux systèmes informatiques. De façon générale, la meilleure façon d évaluer la qualité d un sondage est de faire un test préalable à l aide d un groupe pilote [85]. Ceci permet d évaluer la validité du questionnaire et d effectuer les modifications nécessaires avant de rejoindre l intégralité des répondants. Quoique le taux de participation aux sondages électroniques est généralement inférieur à celui des versions papiers, Charlton et coll. en 2000 [96] expliquent qu il n y a pas de taux de participation acceptable. En effet, un faible taux peut être valide tant que les effets des abstentions soient documentés, testés et compris. 1.3 Problématique de recherche Les désordres péri-implantaires sont de plus en plus communs et vont de pair avec l augmentation du nombre de cas, dans les dernières décennies, de réhabilitations sur implants. Ces complications impliquent l inflammation de la muqueuse péri-implantaire et peuvent engendrer la perte de l os de support, soit une péri-implantite. Cette destruction tissulaire peut survenir de façon insidieuse et mener, avec le temps, à la perte de l implant. Toutefois, il n existe à ce jour aucun consensus sur la prévalence exacte de ce désordre. Aussi, aucun concept n a été établi en ce qui a trait aux facteurs de risques ou aux traitements prévisibles de la péri-implantite. Or, il serait plus que nécessaire de trouver rapidement une thérapie efficace à ce désordre grandissant. Comme l expliquent Mishler et Shiau [23], l accent devrait être placé sur la prévention et la reconnaissance hâtive des facteurs étiologiques et contributeurs à la péri-implantite. En effet, de plus grands taux de succès sont anticipés suite au traitement d une mucosite péri-implantaire par rapport à ceux d une péri-implantite. Des protocoles clairs devraient donc être mis en place afin de diagnostiquer et traiter adéquatement les cas. 29
46 1.4 Objectifs de l étude Le but de ce projet de recherche est d évaluer la prévalence subjective de la péri-implantite telle que rapportée par les dentistes, généralistes ou spécialistes, de la province du Québec, de même que leurs connaissances des différents facteurs étiologiques associés à cette pathologie ainsi que les techniques de gestion des cas qu ils utilisent. Plus spécifiquement, les objectifs de recherche sont : 1. Évaluer la prévalence de la péri-implantite perçue par les dentistes généralistes ou spécialistes du Québec 2. Évaluer la connaissance des dentistes généralistes et spécialistes du Québec des différents facteurs de risque reconnus de la péri-implantite 3. Évaluer les techniques de gestion des cas de péri-implantite utilisées par les dentistes généralistes et spécialistes du Québec 1.5 Hypothèses de recherche Pour ce qui est du premier objectif, soit la prévalence subjective de la péri-implantite, nous anticipons une valeur d environ 10 %. Dans une étude du même genre, réalisée sur des praticiens de Grande-Bretagne et d Australie, une prévalence subjective de 0 à 25 % a été rapportée [97]. Une autre étude, réalisée en Suisse, a rapporté une prévalence subjective relativement similaire, soit de 5-6 % à 5 ans et de 7-9 % à 10 ans [98]. Nous prévoyons que la plaque dentaire ainsi que le tabagisme seront les facteurs de risque les plus souvent rapportés par les répondants. Tout d abord, ceux-ci sont les deux facteurs les plus souvent cités dans la littérature comme augmentant le risque de développer une péri-implantite. Ensuite, nous savons que les processus associés à la péri-implantite sont souvent comparés à ceux de la parodontite. Le tabagisme et l hygiène orale étant liés aux désordres parodontaux, il est fort probable qu ils soient aussi rapportés par les répondants comme étant associés à la péri-implantite. Finalement, pour ce qui est des méthodes de traitements de la péri-implantite employées par les dentistes du Québec, nous anticipons une grande variabilité des résultats. De fait, il 30
47 n existe à ce jour aucun consensus sur la prise en charge idéale des cas de péri-implantites. Quoiqu il en soit, nous pensons que les traitements de régénération ainsi que l antibiothérapie seront les techniques les plus fréquemment rapportées. Les antibiotiques ont pu démontrer leur efficacité pour certaines pathologies parodontales, telles que les parodontites agressives et réfractaires [99,100], et pourraient aussi possiblement avoir un effet péri-implantaire bénéfique. 1.6 Pertinence Tel qu expliqué ci-haut, le taux de prévalence de la péri-implantite est encore, à ce jour, controversé. Il n existe par ailleurs aucune information spécifique à ce sujet au Canada ni au Québec. Notre étude pourra donc nous renseigner sur la prévalence subjective de la périimplantite au Québec, telle qu observée par les dentistes généralistes et spécialistes de la province. L obtention de cette information nous permettra d ajuster les formulaires de consentement aux traitements implantaires distribués aux patients, en adaptant de façon appropriée les risques et complications possibles, et donc d augmenter leur validité. De plus, en faisant ressortir certains facteurs de risques associés à la péri-implantite, ce projet de recherche nous aidera à mettre en évidence les patients à haut risque de complications biologiques. Des programmes de maintenance personnalisés pourront donc, par ces informations, être établis et adaptés à chaque patient. En améliorant la gestion des facteurs de risques avant et après le traitement implantaire ainsi qu en déterminant les techniques de gestion des cas les plus appropriées, ce projet pourrait permettre d augmenter le taux de succès général à long terme des implants dentaires. Finalement, les résultats au questionnaire permettront de mieux orienter et structurer nos programmes universitaires en médecine dentaire de 1 er et de 2 e cycle en plus de sensibiliser les dentistes de la province au problème croissant qu est la péri-implantite. De fait, les désordres péri-implantaires ne font partie de la formation universitaire que depuis très peu de temps. En envoyant un résumé des résultats de ce projet de recherche aux dentistes du Québec, nous espérons mettre l accent sur l importance de la prévention de ce désordre. 31
48 Chapitre 2 Méthodologie L étude transsectionnelle proposée a été réalisée à la Faculté de médecine dentaire de l Université Laval. Un questionnaire portant sur le profil de pratique, l expérience dans le domaine implantaire ainsi que sur la gestion des cas de péri-implantites a été envoyé aux dentistes, spécialistes et généralistes, de la province du Québec. Le questionnaire a été envoyé à tous les dentistes dont l adresse courriel était disponible dans l annuaire de l Ordre des Dentistes du Québec (ODQ) de Questionnaire Le questionnaire de recherche a été rédigé à l aide de l application Google Formulaire [101]. Il a été divisé en 3 sections distinctes abordant le profil général de pratique, le profil de pratique implantaire ainsi que l expérience et la gestion des cas de péri-implantites (voir ANNEXES I et II). La majorité des questions ont été présentées sous forme de choix multiples. Il était indiqué qu une quinzaine de minutes étaient nécessaires pour compléter le questionnaire. Trois questions optionnelles étaient présentes à la fin du questionnaire et consistaient en l analyse de cas cliniques. Ces cas arboraient des implants ayant développé une perte osseuse péri-implantaire modérée à sévère. Les dentistes devaient sélectionner, parmi une liste de modalités de traitements, la façon dont ils gèreraient chacune de ces situations cliniques. Le questionnaire a été testé par un groupe pilote, constitué des résidents en parodontie de l Université Laval, avant sa distribution finale aux dentistes de la province. Les modifications suggérées ont été apportées au questionnaire. Celui-ci était disponible en deux versions, française et anglaise, afin de rejoindre un plus grand nombre de participants. Chaque question a été présentée sur une page individuelle. Un fond d écran neutre a été choisi afin d alléger la forme graphique. 32
49 2.2 Invitations Pour ce qui est de l envoi des questionnaires, celui-ci a été effectué mardi le 31 mars 2015, soit une fois la présentation au comité d encadrement réalisée. Un message d introduction bref et direct était présent dans le courriel d envoi aux dentistes (voir ANNEXE III). Le lien URL menant au questionnaire électronique y était présent ainsi qu une photographie des chercheurs afin de personnaliser l invitation au projet de recherche. Dans ce bref courriel, les dentistes ont été avisés des objectifs de l étude ainsi que de son caractère anonyme. À la demande du comité d éthique de l université, un fichier joint, contenant une documentation additionnelle à propos du consentement implicite et anonyme (voir ANNEXE IV), était disponible. Un rappel électronique (voir ANNEXE V) a été envoyé aux dentistes le 15 avril 2015, soit environ 2 semaines après l envoi initial. Tout questionnaire remis après la date limite du 1 er mai 2015, mentionnée dans le courriel d invitation, n a pas été pris en compte. Les répondants ont donc eu un total de 4 semaines pour remplir le questionnaire. 2.3 Incitatifs Afin d encourager la participation des dentistes à l enquête, un tirage a été prévu à la fin de la période de recrutement, soit le 1 er mai. En effet, les dentistes avaient l opportunité, une fois le questionnaire rempli, de nous envoyer par courriel leurs coordonnées. Le gagnant, qui a été tiré de façon aléatoire, a remporté une tablette Androïd. Parallèlement à cela, tous les dentistes rejoints pour l étude, y ayant participé ou non, recevront un résumé des résultats. 2.4 Analyse des résultats L analyse des résultats a été effectuée à la Faculté de médecine dentaire de l Université Laval par l étudiante en charge du projet (Emmanuelle Vachon) sous la supervision du professeur Reginaldo Gonçalves. La compilation des données a pu être générée automatiquement, par l application de Google Formulaire, sous format Excel. Pour ce qui est de l analyse statistique, elle a été réalisée par le Service de consultation statistique de la Faculté des sciences et génie de l Université Laval. Une première consultation a été 33
50 effectuée, au début mai, avec un étudiant à la maîtrise en statistiques afin de classifier adéquatement les données recueillies. Les données ont par la suite été analysées par un statisticien afin de réaliser les analyses de fréquence ainsi que du Chi-carré à l aide du logiciel SAS 1. L intervalle de confiance a été fixé à 99 % et les valeurs p < 0,01 ont été considérées comme étant statistiquement significatives. 2.5 Variables mesurées Les données concernant plusieurs variables ont été recueillies dans cette étude. Tout d abord, dans la section Profil implantaire, le nombre d implants placés chirurgicalement par année a été demandé. Les systèmes implantaires utilisés ainsi que le taux d implants immédiats, d implants placés en présence d une histoire antérieure de parodontite, d un diabète ou de tabagisme ont aussi été recueillies. Le nombre d implants restaurés par année a été demandé et, plus particulièrement, le rapport de restaurations vissées et cimentées sur implant ainsi que de mise en charge immédiate. Enfin, des informations sur l utilisation de prothèses temporaires sur implants ont été recueillies. Dans la section Expérience et gestion de la péri-implantite, le rapport des cas de périimplantites observés de façon globale et spécifiquement aux cas de restaurations partielles, complètes, d implants immédiats et de mise en charge immédiate a été demandé. Des questions ont aussi porté sur les facteurs de risques observés, les critères diagnostiques de base et les méthodes de traitements utilisées pour la péri-implantite. Les critères retenus par les dentistes pour établir un pronostic implantaire sans espoir ont été enregistrés. Pour ce qui est du suivi suite au traitement d une péri-implantite, la fréquence des rendez-vous de maintient, les délais pour l évaluation radiologique ainsi que le protocole employé ont été recueillis. Finalement, le questionnaire a permis de compiler le type d instruments utilisés pour le débridement mécanique des implants. L évaluation subjective de l efficacité des traitements offerts, à ce jour, pour la péri-implantite a aussi été demandée. 1 SAS Institute Inc SAS/STAT 9.3 User s Guide. Cary, NC: SAS Institute Inc. 34
51 La section Profil de la pratique, elle, a recueilli l information liée au type de pratique, au nombre d années de pratique ainsi qu au milieu de pratique des dentistes. 2.7 Critères d inclusion et d exclusion Les critères d inclusion retenus pour les participants ont été les suivants : être un membre actif de l ODQ, avoir une adresse électronique disponible dans l annuaire de 2015 de l ODQ et un cabinet dentaire situé dans la province du Québec. Tout formulaire remis après la date limite n a pas été pris en compte. 2.8 Facteurs confusionnels Pour ce qui est des facteurs confusionnels, il est possible qu un questionnaire ait été rempli plus d une fois par un même dentiste. En effet, afin de garder le caractère anonyme du projet, les formulaires n étaient pas identifiés. Pour réduire le temps requis pour répondre au questionnaire, des choix multiples étaient inclus. Or, ceux-ci pourraient suggérer des réponses aux dentistes et donc être la source d un certain biais. 35
52 Chapitre 3 Résultats 3.1 Échantillonnage Une invitation à participer au questionnaire de recherche a été envoyée à 3048 dentistes, généralistes et spécialistes, de la province du Québec, soit ceux dont l adresse courriel était disponible dans l annuaire de l Ordre des Dentistes du Québec de Sur ces 3048 courriels d envoi, 16 retours automatisés ont été reçus, indiquant que notre message n avait pu être délivré, et 5 retours indiquant une absence du bureau. Huit dentistes ont expliqué être à la retraite ou ne pas toucher au milieu implantaire, par exemple avoir une pratique limitée à la pédodontie ou à la santé publique; le questionnaire n était donc pas applicable à leur situation. Aussi, 5 dentistes ont demandé, par retour de courriel, à être retirés de la liste des participants. Au total, 3011 dentistes ont été rejoints pour l étude. Un taux de réponse de 8,4 % a été obtenu, soit un échantillonnage final de 253 répondants. Un total de 231 questionnaires a été complété en version française et 22 en version anglaise. De plus, un participant a complété le questionnaire le 7 mai 2015, soit après la date limite du 1 er mai. Ces résultats n ont donc pas été pris en compte. Aucun questionnaire n a été identifié (Fig 5). 36
53 3045 invitations électroniques envoyées 21 retours automatisés, 16 invitations non distribuées, 5 absences du bureau 3024 invitations distribuées 8 retraités ou ne voyant pas de cas implantaires, 5 demandes d être retiré de la liste de contacts 3011 répondants possibles 253 questionnaires remplis et analysés 231 en français 22 en anglais 1 questionnaire remis après la date limite Figure 5. Diagramme de flux des participants 3.2 Profil des participants Une plus grande proportion d hommes que de femmes a participé au sondage, soit 59 % versus 41 %. Ces résultats coïncident assez bien avec les caractéristiques démographiques fournies par l ODQ, indiquant un total de 55 % d hommes et 45 % de femmes dans la profession générale [102]. La majorité des répondants sont des dentistes généralistes (79 %), suivi des parodontistes (10 %), des chirurgiens maxillofaciaux (5 %), des prosthodontistes (4 %), des orthodontistes (0,79 %), des endodontistes (0,40 %) et des pédodontistes 37
54 (0,40 %). Aucun spécialiste en santé dentaire publique ou en radiologie buccale et maxillofaciale n a participé au sondage. La majorité des répondants a plus de 20 ans d expérience dans le domaine dentaire en général. La Figure 6 rapporte la distribution des participants en fonction du nombre d années de pratique dans le domaine dentaire. Pour ce qui est du domaine implantaire, la distribution des participants est présentée dans la Figure 7. Seulement 8 % des répondants n ont aucune expérience dans le domaine implantaire. Fréquences rapportées (%) ,27 9,52 23,41 50, ans 6-10 ans ans Plus de 20 ans Nombre d'années de pratique générale Figure 6. Distribution des participants en fonction du nombre d années de pratique dans le domaine dentaire en général FRéquences rapportées (%) ,54 25,4 25,79 22,22 Aucune 0-5 ans 6-10 ans ans 19,05 Plus de 20 ans Nombre d'années de pratique dans le domaine implantaire Figure 7. Distribution des participants en fonction du nombre d années de pratique dans le domaine implantaire 38
55 Près de 95 % des dentistes ayant participé à ce sondage pratiquent en clinique privée, 7 % en milieu hospitalier et 6 % en milieu universitaire. 3.3 Profil implantaire Portion chirurgicale d un traitement implantaire Les données montrent que 39 % des répondants posent chirurgicalement des implants. La majorité de ceux-ci, soit 46 %, ont mentionné poser entre 11 et 50 implants par année. Approximativement 9 % des répondants en placent de 1 à 10, 28 % entre 51 et 200 et 17 % en posent plus de 200 annuellement. La Figure 8 présente les différents systèmes implantaires utilisés par les participants. Ce sont les systèmes Nobel et Straumann qui ont été les plus fréquemment rapportés, soit à 39 % (n = 38) et 24 % (n = 23) respectivement. Parmi les autres systèmes implantaires non mentionnés dans le choix de réponses se trouvent Biohorizon (n = 17), Implant Direct (n = 17), Zimmer (n = 6), Camlog (n = 6), Ankylos (n = 4), MIS (n = 4), Bego (n = 3) et Keystone (n = 2). 57 Fréquences rapportées (%) Nobel Straumann Biomet 3i Astra Autre Figure 8. Fréquences rapportées de l utilisation des différents systèmes implantaires par les participants La Figure 9 montre les fréquences de répondants posant des implants chez des patients avec un historique de parodontite. Une majorité de dentistes rapporte qu environ le quart de leurs patients ayant subit un traitement implantaire ont une histoire antérieure de parodontite. Ce sont d ailleurs 72 % d entre eux qui ont indiqué poser des implants 39
56 dentaires chez des patients en présence d un historique de parodontite (Tab. 1). Parmi ceuxci, plus de la moitié modifient leur protocole de traitement en conséquence. 55 Fréquences rapportées (%) Aucun 1 à 25 % 26 à 50 % 51 à 75 % 75 à 100 % Pourcentage de cas présentant un historique de parodontite Figure 9. Fréquences rapportées de patients présentant un historique de parodontite parmi ceux ayant subit un traitement implantaire Pour ce qui est du tabagisme, les fréquences rapportées de patients sont illustrées à la Figure 10. Ce sont en majorité 1 à 25 % des patients ayant des implants qui sont fumeurs. Aussi, une proportion élevée des répondants indique poser des implants en présence de tabagisme (Tab. 1). De ceux-ci, la moitié seulement modifie son protocole de traitement. Fréquences rapportées (%) Aucun 1 à 25 % 26 à 50 % 51 à 75 % 75 à 100 % Pourcentage de cas présentant un historique de tabagisme Figure 10. Fréquences rapportées de patients présentant un historique de tabagisme parmi ceux ayant subit un traitement implantaire Pour ce qui est d un historique de diabète, les fréquences sont présentées à la Figure 11. Une grande proportion de participants a expliqué qu entre 1 et 25 % de leurs patients 40
57 possédant des implants sont diabétiques. C est aussi la majorité des répondants qui rapporte poser chirurgicalement des implants chez des patients diabétiques et modifier le protocole de traitement en conséquence (Tab. 1). Fréquences rapportées (%) Aucun 1 à 25 % 26 à 50 % 51 à 75 % 75 à 100 % Pourcentage de cas présentant un historique de diabète Figure 11. Fréquences rapportées de patients présentant un historique de diabète parmi ceux ayant subit un traitement implantaire Tableau 1. Fréquences rapportées de répondants posant chirurgicalement des implants en présence d une histoire de parodontite, de tabagisme ou de diabète Histoire médicale Fréquences (n) (%) Histoire de désordre parodontal Répondants posant des implants chez des patients avec une histoire antérieure de parodontite Répondants modifiant leur protocole de traitement Tabagisme Répondants posant des implants chez des patients fumeurs Répondants modifiant leur protocole de traitement Diabète Répondants posant des implants chez les patients diabétiques Répondants modifiant leur protocole de traitement
58 De surcroît, une comparaison des données obtenues entre les dentistes généralistes, parodontistes et chirurgiens maxillofaciaux est présentée aux Figures 12, 13 et 14. Tel qu illustré à la Figure 12, ce sont majoritairement les parodontistes qui posent des implants en présence d un historique de désordre parodontal. Fréquences rapportées (%) Figure 12. Comparaison de la fréquence de pose d implants dentaires en présence d un historique de parodontite entre les dentistes généralistes, parodontistes et chirurgiens maxillofaciaux En ce qui a trait à la pose d implants chez des patients fumeurs, les résultats sont présentés à la Figure 13. Un pourcentage relativement similaire de parodontistes et de chirurgiens maxillofaciaux la pratique. 19,09 Dentistes généralistes 95,83 Parodontistes 61,54 Chirurgiens maxillofacials Fréquences rapportées (%) 24,12 Dentistes généralistes 91,67 92,31 Parodontistes Figure 13. Comparaison de la fréquence de pose d implants dentaires en présence de tabagisme entre les dentistes généralistes, parodontistes et chirurgiens maxillofaciaux Aussi, comme démontré à la Figure 14, la majorité des parodontistes et des chirurgiens maxillofaciaux posent des implants dentaires en présence de diabète. Les résultats pour chacun des groupes de répondants sont illustrés à la Figure 14. Chirurgiens maxillofacials 42
59 Fréquences rapportées (%) 25,63 Dentistes généralistes 95,83 92,31 Parodontistes Chirurgiens maxillofacials Figure 14. Comparaison de la fréquence de pose d implants dentaires en présence de diabète entre les dentistes généralistes, parodontistes et chirurgiens maxillofaciaux Portion restauratrice d un traitement implantaire Approximativement 74 % des dentistes participants indiquent restaurer des implants dentaires. Le nombre moyen d implants restaurés annuellement par ces répondants est illustré à la Figure 15. Une majorité de ceux-ci restaure entre 11 et 50 implants par année. 44,44 Fréquences rapportées (%) 38,1 13,23 4,23 1 à à à 200 Plus de 200 Nombre d'implants restaurés annuellement Figure 15. Nombre d implants restaurés annuellement par les participants Davantage de participants (82 %) privilégient une restauration vissée sur implant. Effectivement, seulement 18 % d entre eux utilisent préférentiellement une restauration cimentée. À ce sujet, les pourcentages approximatifs de restaurations cimentées sur implant observées par les participants sont illustrés à la Figure 16. Ce sont principalement entre 0 et 25 % de leurs cas implantaires qui présentent des restaurations cimentées. Aucun 43
60 participant n a sélectionné une incidence de 76 à 100 % de restaurations cimentées sur implant. 65,43 Fréquences rapportées (%) 11,17 5,85 17, à 25 % 26 à 45 % 46 à 55 % 56 à 75 % 76 à 100 % Pourcentage de restaurations cimentées Figure 16. Pourcentage de restaurations cimentées sur implants observées La Figure 17 présente l utilisation des restaurations cimentées et vissées sur implant par les dentistes généralistes et les prosthodontistes. L utilisation de restaurations vissées sur implants est privilégiée dans un rapport plutôt similaire entre ceux-ci. Vissée Cimentée 72,86 81,82 15,08 9,09 Dentistes généralistes Prosthodontistes Figure 17. Comparaison des types de restaurations sur implant privilégiées par les dentistes généralistes (n = 199) et les prosthodontistes (n = 9) Parallèlement à cela, légèrement plus de répondants temporisent leurs cas implantaires, soit 53 %, contrairement à 47 % d entre eux qui s en abstiennent. 44
61 3.4 Expérience et gestion de la péri-implantite Prévalence observée de la péri-implantite Parmi les cas implantaires, le pourcentage approximatif de péri-implantites le plus fréquemment observé dans la dernière année est d entre 1 et 10 %. Les résultats sont illustrés à la Figure 18. Étonnamment, le tiers des participants a expliqué n avoir observé aucun cas de péri-implantite dans la dernière année. Pourcentage observé de périimplantite Plus de 50 % 31 à 50 % 11 à 30 % 1 à 10 % Aucun 0,4 0 6,75 33,33 59,52 Incidence (%) Figure 18. Prévalence rapportée de la péri-implantite dans la dernière année Les données obtenues de façon spécifique à chaque type de formation dentaire sont présentées au Tableau 2. Il est à noter que, de façon générale, les différences observées sont statistiquement significatives (p <.0001). Par ailleurs, la majorité des participants (41 %) n observe pas de différence dans les taux de péri-implantites observés entre les types de restaurations implanto-portées, que ce soit des restaurations unitaires ou partielles, complètes fixes ou complètes amovibles. Environ 28 % des répondants, de leur côté, rapportent une prévalence supérieure dans les cas de restaurations unitaires ou partielles. Pour ce qui est des restaurations complètes, 19 % des dentistes rejoints considèrent les restaurations fixes comme ayant un plus haut taux de périimplantites comparé à 5 % de ceux-ci identifiant, au contraire, les restaurations amovibles. Finalement, 9 % des participants n ont pas pu se prononcer sur le sujet. 45
62 Tableau 2. Comparaison des prévalences observées de la péri-implantite entre les dentistes généralistes, parodontistes, chirurgiens maxillofaciaux et prosthodontistes répondants Formations Dentistes généralistes (n = 199) Parodontistes (n = 24) Chirurgiens maxillofaciaux (n = 13) Prosthodontistes (n = 11) Prévalences rapportées (%) 1-10 % % % > 50 % Aucune Total , Facteurs de risque de la péri-implantite La Figure 19 présente les facteurs de risque rapportés par les participants. Les principaux sont la plaque bactérienne, une histoire de parodontite, les facteurs génétiques, le tabagisme ainsi que la présence de ciment résiduel. Fréquences rapportées (%) 9,59 2,74 76,71 67,12 63,01 57,53 54,79 50,68 26,03 16,44 23,29 17,81 10,96 Figure 19. Facteurs de risque rapportés de la péri-implantite 46
63 Une comparaison des données obtenues en fonction des différentes formations est présentée au Tableau 3. Nous avons pu remarquer que la grande majorité de chaque groupe identifie la plaque bactérienne comme facteur de risque de la péri-implantite. Aussi, les différences observées, en général, entre chaque groupe ne sont significatives statistiquement que pour une histoire antérieure de parodontite (p = ). De fait, selon les tests du Chi-carré, les différences observées pour les autres facteurs de risque ne sont pas significatives. Tableau 3. Comparaison des facteurs de risque observés de la péri-implantite entre les dentistes généralistes, parodontistes, chirurgiens maxillofaciaux et prosthodontistes répondants Formations Dentistes généralistes (n = 199) Parodontistes (n = 24) Chirurgiens maxillofaciaux (n = 13) Prosthodontistes (n = 11) Méthodes de traitement AL DCV DIAB OCC GEN PAR* TK BACT CIM TAB TEMP IMPL 10 4, Total AL = alcool, DCV = désordre cardio-vasculaire, DIAB = diabète, OCC = forces occlusales, GEN = facteurs génétiques, PAR = histoire de parodontite, TK = tissu kératinisé, BACT = plaque bactérienne, CIM = présence de ciment résiduel, TAB = tabagisme, TEMP = temps de mise en charge, IMPL = type d implant * Différences statistiquement significatives (p < 0.01) Enfin, quelques facteurs de risque additionnels ont été proposés par les participants (11 %). Parmi ceux-ci se trouvent la compétence ou l expérience du chirurgien, la présence de greffes osseuses pré-implantaires, les caractéristiques de la restauration sur implant, la position de l implant, la présence de corticales osseuses buccales et linguales, un stress élevé, la présence de VIH, la qualité de l os et un traitement de radiothérapie et/ou chimiothérapie. 47
64 3.4.3 Critères diagnostiques de base des désordres péri-implantaires Les critères diagnostiques rapportés par les répondants pour la mucosite péri-implantaire sont illustrés à la Figure 20. Le critère de base le plus souvent mentionné par les participants est la présence d un saignement au sondage. Il est suivi par une augmentation de la profondeur de sondage, la présence d une sensibilité ou douleur au site implantaire et d une suppuration. Parmi les autres critères ayant été mentionnés se trouvent la présence de tissu granulomateux, d une inflammation gingivale, d une exposition des pas de vis implantaires ou la perte des tissus kératinisés péri-implantaires. Fréquences rapportées (%) Figure 20. Critères diagnostiques de la mucosite péri-implantaire rapportés par les participants Pour ce qui est de la comparaison des critères diagnostiques rapportés de la mucosite selon le type de formation professionnelle, le Tableau 4 en fait un résumé. L élément diagnostic le plus souvent sélectionné autant par les dentistes généralistes, parodontistes, chirurgiens maxillofaciaux et prosthodontistes est la présence d un saignement au sondage. Ce sont d ailleurs 100 % des chirurgiens maxillofaciaux et 92 % des parodontistes qui l ont identifié. Les différences observées, de façon générale, entre chaque formation ne sont pas statistiquement significatives à une valeur de p <
65 Tableau 4. Comparaison des critères diagnostiques de base de la mucosite péri-implantaire rapportés entre les dentistes généralistes, parodontistes, chirurgiens maxillofaciaux et prosthodontistes répondants Formations Dentistes généralistes (n = 199) Parodontistes (n = 24) Chirurgiens maxillofaciaux (n = 13) Prosthodontistes (n = 11) Mobilité POR Fistule PSA Critères diagnostics (%) Saignement au sondage Sensibilité Suppuration Total POR = perte osseuse, PSA = profondeur de sondage augmentée * Différences statistiquement significatives (p < 0.01) Ensuite, les critères de base employés pour diagnostiquer une péri-implantite sont illustrés à la Figure 21. Une perte osseuse radiographique ainsi qu une profondeur de sondage augmentée sont les principaux mentionnés. Les autres critères proposés par quelques participants sont la présence de tissu granulomateux, d une inflammation gingivale ainsi que la valeur Ostell. 94 Fréquences rapportées (%) Figure 21. Critères diagnostiques de la péri-implantite rapportés par les participants 49
66 Les données obtenues de façon spécifique à chaque groupe de répondants sont présentées au Tableau 5. Le critère diagnostique le plus fréquemment rapporté est la présence d une perte osseuse radiologique. Effectivement, ce sont 100 % des parodontistes et des prosthodontistes qui l utilisent ainsi que 92 % des dentistes généralistes et des chirurgiens maxillofaciaux. Aucune des différences observées, en général, entre chacune des formations ne sont statistiquement significatives, selon une valeur de p < Tableau 5. Comparaison des critères diagnostiques de base de la péri-implantite rapportés entre les dentistes généralistes, parodontistes, chirurgiens maxillofaciaux et prosthodontistes répondants Formations Dentistes généralistes (n = 199) Parodontistes (n = 24) Chirurgiens maxillofaciaux (n = 13) Prosthodontistes (n = 11) Mobilité POR Fistule Critères diagnostics (%) PS augmentée Saignement au sondage Sensibilité Suppuration Total POR = perte osseuse, PSA = profondeur de sondage augmentée * Différences statistiquement significatives (p < 0.01) Gestion des cas de péri-implantites Les méthodes de traitement des cas de mucosites péri-implantaires privilégiées par les participants sont illustrées au Tableau 6. Parmi celles-ci, les instructions d hygiène orale, les rince-bouches ou gels antimicrobiens ainsi qu un débridement non chirurgical des implants sont les techniques les plus fréquemment sélectionnées. Aussi, un peu plus de 10 % des répondants réfèrent leurs cas de mucosites péri-implantaires à des spécialistes. 50
67 Tableau 6. Méthodes de traitement rapportées de la mucosite péri-implantaire Traitements proposés Fréquences n % Antibiotiques locaux 20 8 Antibiotiques systémiques Contrôle de l occlusion Débridement non-chirurgical Débridement chirurgical 22 9 Instructions d hygiène orale Rince-bouche / gel antimicrobien Référer à un spécialiste Autre 6 2 Le Tableau 7 présente les fréquences observées pour chaque traitement de la mucosite périimplantaire selon le type de formation des répondants. Les instructions d hygiène orale sont la méthode de traitement la plus souvent citée par les dentistes généralistes, les chirurgiens maxillofaciaux et les prosthodontistes. Les parodontistes, de leur côté, ont principalement rapporté le débridement non-chirurgical dans la prise en charge de ce désordre. Parmi toutes les différences observées entre chaque spécialité, il n y a que celles rattachées au débridement non chirurgical qui sont statistiquement significatives (p < ). Les traitements employés par les participants pour gérer les cas de péri-implantites sont présentés au Tableau 8. Ce sont les instructions d hygiène orale, un contrôle de l occlusion, l utilisation de rince-bouche ou gel antimicrobien ainsi qu un débridement chirurgical qui sont les plus fréquemment pratiqués. Un peu plus de 60 % des participants réfèrent les cas de péri-implantites à des spécialistes. Les résultats obtenus de façon plus spécifique aux différentes formations dentaires sont présentés dans le Tableau 9. La méthode de traitement la plus souvent recommandée par les parodontistes est un débridement chirurgical. Les chirurgiens maxillofaciaux, de leur côté, y ont aussi souvent recours. La majorité des dentistes généralistes ainsi que des prosthodontistes réfèrent les cas de péri-implantites à des spécialistes. Les différences 51
68 observées en ce qui a trait à l utilisation des antibiotiques locaux et systémiques, au contrôle de l occlusion ainsi qu aux instructions d hygiène orale sont statistiquement significatives (p < 0.01). Il en va de même pour celles observées pour le débridement chirurgical, l enlèvement d un implant, les techniques de régénération ainsi que de résection osseuse et la référence à un spécialiste (p < 0.01). Tableau 7. Comparaison des méthodes de traitement de la mucosite péri-implantite rapportées entre les dentistes généralistes, parodontistes, chirurgiens maxillofaciaux et prosthodontistes répondants Formation Dentistes généralistes (n = 199) Parodontistes (n = 24) Chirurgiens maxillofaciaux (n = 13) Prosthodontistes (n = 11) Méthodes de traitement (%) AL AS CO DNC* DC IHO RGA Référer Total AL = antibiotiques locaux, AS = antibiotiques systémiques, CO = contrôle de l occlusion, DNC = débridement non-chirurgical, DC = débridement chirurgical, IHO = instructions d hygiène oral, RGA = rince-bouche/gel antimicrobien * Différences statistiquement significatives (p < 0.01) Quelques autres méthodes de gestion des cas des désordres péri-implantaires ont été proposées par les dentistes participants. Parmi celles-ci se retrouvent, pour la mucosite périimplantaire, l utilisation du Waterlase, d une thérapie au laser, d une greffe de tissus mous ainsi que l évaluation de la restauration sur implant et de la présence de maladies systémiques. Ces techniques ont aussi été proposées dans le traitement de la périimplantite, en plus de l utilisation de la fibrine riche en plaquettes (PRF) et de l ablation de la restauration sur implant pendant la période de guérison. Pour ce qui est des instruments associés au débridement mécanique des implants, les résultats sont illustrés à la Figure 22. Les plus souvent utilisés par les participants sont ceux 52
69 de plastique. Parmi les autres outils proposés par les répondants se trouvent les brosses métalliques rotatives, les embouts ultrasoniques réguliers et les fraises rotatives. Tableau 8. Méthodes de traitement rapportées de la péri-implantite Traitements proposés Fréquences n % Antibiotiques locaux Antibiotiques systémiques Contrôle de l occlusion Débridement non-chirurgical Débridement chirurgical Instructions d hygiène orale Rince-bouche / gel antimicrobien Référer à un spécialiste Enlèvement de l implant Techniques de régénération Techniques de résection Autre
70 Tableau 9. Comparaison des méthodes de traitement de la péri-implantite rapportées entre les dentistes généralistes, parodontistes, chirurgiens maxillofaciaux et prosthodontistes répondants Formations Méthodes de traitement (%) AL* AS* CO* DNC DC* IHO* RGA REF* ENL* REG* RES* Dentistes généralistes (n = 199) Parodontistes (n = 24) Chirurgiens maxillofaciaux (n = 13) Prosthodontistes (n = 11) Total AL = antibiotiques locaux, AS = antibiotiques systémiques, CO = contrôle de l occlusion, DNC = débridement non-chirurgical, DC = débridement chirurgical, IHO = instructions d hygiène oral, RGA = rince-bouche/gel antimicrobien, REF = référer le cas, ENL = enlèvement de l implant, REG = techniques de régénération, RES = techniques de résections * Différences statistiquement significatives (p < 0.01) Fréquences rapportées (%) 4,9 37,14 59,59 21,63 37,14 15,92 9,8 7,76 Figure 22. Types d instruments utilisés pour le débridement mécanique des implants 54
71 Dans un autre ordre d idées, la Figure 23 représente les principaux critères employés par les participants pour identifier un pronostic sans espoir et le besoin d extraire l implant. C est une mobilité implantaire qui a été le plus souvent mentionnée. Pour ce qui est des autres critères rapportés par les participants se trouvent une fracture de l implant, la présence d une sensibilité péri-implantaire, le type d implant, un état de santé systémique défavorable, une atteinte des dents voisines ou un mauvais positionnement de l implant. 82,99 53,94 43,15 21,25 13,33 Mobilité Perte osseuse > 50 % Défaut non régénérable Saignement et/ou suppuration Autres Figure 23. Critères employés pour indiquer un pronostic implantaire sans espoir Une comparaison des fréquences obtenues en fonction du type de formation dentaire est illustrée au Tableau 10. Aucune de ces différences n est significative statistiquement selon les analyses du Chi-carré (p < 0.01). Tableau 10. Comparaison des critères d un pronostic implantaire sans espoir rapportés entre les dentistes généralistes, parodontistes, chirurgiens maxillofaciaux et prosthodontistes répondants Formations Défaut non régénérable Critères d un diagnostic sans espoir (%) Mobilité Perte osseuse > 50% Saignement/ Suppuration Dentistes généralistes Parodontistes Chirurgiens maxillofaciaux Prosthodontistes Total
72 3.4.5 Suivi des désordres péri-implantaires Plusieurs options de fréquence de suivi des cas de péri-implantites ont été proposées aux dentistes dans le questionnaire de recherche. Les résultats obtenus sont présentés à la Figure 24. La fréquence la plus souvent sélectionnée par les participants est d entre 3 et 6 mois suite au traitement du désordre. 54,29 Fréquences rapportées (%) 36,73 4,08 0,41 < 3 mois 3-6 mois 6 mois - 1 an Annuellement Figure 24. Fréquence de suivi des cas de péri-implantites suite au traitement Pour ce qui est de la fréquence de la prise de radiographies des cas implantaires, les résultats sont illustrés à la Figure 25. La majorité des répondants rapporte un délai d un an entre chaque prise. Certains participants ont indiqué choisir la fréquence selon l évolution de la santé buccale et péri-implantaire de chaque cas. 61,45 fréquences rapportées (%) 7,23 22,09 4,23 6 mois 1 an 2 ans Cas par cas Figure 25. Délais entre la prise de radiographies des cas implantaires 56
73 La dernière question qui était posée aux participants cherchait à connaitre leur opinion face aux traitements disponibles à ce jour de la péri-implantite. La Figure 26 présente les résultats obtenus. La majorité des répondants rapporte ces traitements comme modérément efficaces. Aussi, près de 2 % des participants rapportent qu il n existe pas de traitements de la péri-implantite. 2% 30% 2% 5% 61% Très efficaces Modérément efficaces Peu efficaces Non efficace Aucun traitement disponible Figure 26. Opinion des dentistes participants sur l efficacité des traitements disponibles à ce jour de la péri-implantite 57
74 3.5 Analyse de cas Mise en situation 1 : Péri-implantite sévère Figure 27. Radiographie du cas de périimplantite présenté à la première mise en situation. À l examen clinique de cet implant, une profondeur de poche de 8 mm (entre la gencive marginale et la base du sulcus) est observée et il y a présence d un saignement au sondage. Aucune mobilité implantaire n est présente. Le patient est en bonne santé et non fumeur. Son hygiène orale est adéquate. La dentition résiduelle est sans particularité (aucun problème parodontal ni carieux). Le premier cas proposé dans le questionnaire de recherche démontre un implant ayant perdu approximativement 50 % de son support osseux et représente donc un stade plutôt avancé du désordre (Fig. 27). Ce sont 78% (n = 196) des participants au questionnaire qui ont répondu à cette mise en situation. Les résultats sont présentés au Tableau 11. Parmi les options de traitement proposées, c est le contrôle de l occlusion qui a été sélectionné le plus souvent, suivi du débridement chirurgical de l implant. 58
75 Tableau 11. Décisions thérapeutiques des participants pour la mise en situation #1 Traitements proposés Fréquences n % Antibiotiques locaux 15 7 Antibiotiques systémiques Contrôle de l occlusion Débridement non-chirurgical Débridement chirurgical Instructions d hygiène orale Rince-bouche / gel antimicrobien Surveillance régulière Enlèvement de l implant Techniques de régénération Techniques de résection 7 3 Autres Le Tableau 12 illustre les résultats obtenus en fonction des différents types de formation professionnelle. Ce sont majoritairement les dentistes généralistes qui pratiqueraient un contrôle de l occlusion. Les parodontistes, de leur côté, auraient principalement recours à des techniques de régénération osseuse. Enfin, les chirurgiens maxillofaciaux ainsi que les prosthodontistes pratiqueraient davantage un débridement chirurgical de l implant. Les différences observées quant au contrôle de l occlusion ainsi qu à l enlèvement de l implant seraient les seules statistiquement significatives (p < 0.01). 59
76 Tableau 12. Comparaison des méthodes de traitement rapportées de la péri-implantite, dans l analyse de cas #1, entre les dentistes généralistes, parodontistes, chirurgiens maxillofaciaux et prosthodontistes répondants Formation Dentistes généralistes Parodontistes Chirurgiens maxillofaciaux Prosthodontistes Méthodes de traitement (%) AL AS CO* DNC DC IHO RGA ENL* REG RES SURV Total AL = antibiotiques locaux, AS = antibiotiques systémiques, CO = contrôle de l occlusion, DNC = débridement non-chirurgical, DC = débridement chirurgical, IHO = instructions d hygiène oral, RGA = rince-bouche/gel antimicrobien, ENL = enlèvement de l implant, REG = techniques de régénération, RES = techniques de résections, SURV = surveillance régulière * Différences statistiquement significatives (p < 0.01) Mise en situation 2 : Péri-implantite modérée Figure 28. Radiographie du cas de périimplantite présenté à la deuxième mise en situation. À l examen clinique de cet implant, une profondeur de poche de 5 mm est observée et il y a présence d un saignement et suppuration au sondage. Aucune mobilité implantaire n est présente. Le patient est en bonne santé, mais fumeur. Son hygiène orale est adéquate. La dentition résiduelle est sans particularité (aucun problème parodontal ni carieux). Le deuxième cas proposé présentait une péri-implantite modérée. De fait, une perte osseuse intéressait légèrement moins de 50 % de la surface implantaire (Fig. 28). Ce sont 78 % (n = 196) des participants qui ont rapportés la façon dont ils traiteraient ce cas. Les résultats sont présentés au Tableau 13. Les traitements les plus fréquemment sélectionnés seraient 60
77 les instructions d hygiène, un débridement non chirurgical de l implant, un contrôle de l occlusion ainsi qu un suivi régulier de la situation péri-implantaire. Quoiqu elle n était pas dans les choix énoncés de traitement, quelques dentistes (n = 8) proposeraient une cessation tabagique au patient. Tableau 13. Décisions thérapeutiques des participants dans la mise en situation #2 Traitements proposés Fréquences n % Antibiotiques locaux Antibiotiques systémiques Contrôle de l occlusion Débridement non-chirurgical Débridement chirurgical Instructions d hygiène orale Rince-bouche / gel antimicrobien Surveillance régulière Enlèvement de l implant 2 1 Techniques de régénération Techniques de résection 10 5 Autres Les fréquences recueillies pour chaque traitement et en fonction des différents types de formation sont illustrées au Tableau 14. La majorité des dentistes généralistes, des parodontistes ainsi que des chirurgiens maxillofaciaux recommanderait des instructions d hygiène orale. Une même proportion de ces derniers conseillerait en plus une surveillance régulière de l implant. Les prosthodontistes, de leur côté, auraient principalement recours au contrôle de l occlusion. Par ailleurs, les différences observées entre chaque formation par rapport à l utilisation d un débridement chirurgical ainsi qu aux techniques de résection osseuse seraient statistiquement significatives (p < 0.01). 61
78 Tableau 14. Comparaison des méthodes de traitement rapportées de la péri-implantite, dans l analyse de cas #2, entre les dentistes généralistes, parodontistes, chirurgiens maxillofaciaux et prosthodontistes répondants Formations Dentistes généralistes Parodontistes Chirurgiens maxillofaciaux Prosthodontistes Méthodes de traitement (%) AL AS CO DNC DC* IHO RGA ENL REG RES* SURV , Total AL = antibiotiques locaux, AS = antibiotiques systémiques, CO = contrôle de l occlusion, DNC = débridement non-chirurgical, DC = débridement chirurgical, IHO = instructions d hygiène oral, RGA = rince-bouche/gel antimicrobien, ENL = enlèvement de l implant, REG = techniques de régénération, RES = techniques de résections, SURV = surveillance régulière * Différences statistiquement significatives (p < 0.01) Mise en situation 3 : Péri-implantite sévère Figure 29. Radiographie du cas de périimplantite présenté à la troisième mise en situation. À l examen clinique de cet implant, une profondeur de poche de 9 mm est observée et il y a présence d un saignement au sondage. Une mobilité implantaire est présente. Le patient est en bonne santé, mais fumeur. Son hygiène orale est adéquate. La dentition résiduelle est sans particularité (aucun problème parodontal ni carieux). Dans ce dernier cas, les dentistes participants devaient rapporter la façon dont ils gèreraient un implant ayant perdu son support osseux presqu intégralement (Fig. 29). En effet, une 62
79 mobilité implantaire était présente dans cette mise en situation. Ce sont ici aussi 78 % (n = 196) des participants qui ont répondu. Les fréquences d utilisation de chaque traitement sont présentées au Tableau 15. La grande majorité des répondants procèderait à l enlèvement de cet implant. Quelques uns préfèreraient tenter des techniques de régénération osseuse ou un débridement chirurgical. La cessation tabagique, rapportée dans la section Autres, n a été mentionnée que par 3 répondants. Tableau 15. Décisions thérapeutiques des participants dans la mise en situation #3 Traitements proposés Fréquences n % Antibiotiques locaux 4 2 Antibiotiques systémiques Contrôle de l occlusion Débridement non-chirurgical 9 4 Débridement chirurgical Instructions d hygiène orale Rince-bouche / gel antimicrobien 18 9 Surveillance régulière 13 6 Enlèvement de l implant Techniques de régénération Techniques de résection 5 2 Autres Le Tableau 16 présente les données recueillies en fonction de chaque formation professionnelle. Pour chacune de celles-ci l option de traitement privilégiée serait l enlèvement de l implant. Aucun autre traitement ne serait d ailleurs proposé par les chirurgiens maxillofaciaux. Aussi, aucune des différences observées, de façon générale, entre chaque formation ne serait significative statistiquement (p < 0.01). 63
80 Tableau 16. Comparaison des méthodes de traitement rapportées de la péri-implantite, dans l analyse de cas #3, entre les dentistes généralistes, parodontistes, chirurgiens maxillofaciaux et prosthodontistes répondants Formations Dentistes généralistes Parodontistes Chirurgiens maxillofaciaux Prosthodontistes Méthodes de traitement (%) AL AS CO DNC DC IHO RGA ENL REG RES SURV Total AL = antibiotiques locaux, AS = antibiotiques systémiques, CO = contrôle de l occlusion, DNC = débridement non-chirurgical, DC = débridement chirurgical, IHO = instructions d hygiène oral, RGA = rince-bouche/gel antimicrobien, ENL = enlèvement de l implant, REG = techniques de régénération, RES = techniques de résections, SURV = surveillance régulière * Différences statistiquement significatives (p < 0.01) 64
81 Chapitre 4 Discussion Les objectifs de cette étude étaient, tout d abord, de rapporter la prévalence de la périimplantite telle qu observée par les dentistes, généralistes et spécialistes, de la province de Québec. Cette étude voulait aussi décrire les facteurs de risque de cette pathologie ainsi que les techniques de gestions des cas utilisées par ces professionnels de la santé. Avant de débuter ce projet de recherche, les hypothèses suivantes avaient été posées : 1. La prévalence subjective de la péri-implantite, telle que rapportée par les dentistes généralistes et spécialistes, s élèverait à approximativement 10 %; 2. Les facteurs de risque les plus reconnus seraient l accumulation de plaque dentaire ainsi que le tabagisme; 3. Les méthodes de traitement privilégiées par les dentistes généralistes et spécialistes de la péri-implantite seraient très variables d un professionnel à l autre, mais les plus fréquemment rapportées seraient les techniques de régénération et l antibiothérapie. Afin de valider ces 3 hypothèses, un questionnaire électronique a été envoyé à approximativement 3048 dentistes du Québec. Le questionnaire proposé comprenait 3 sections distinctes, soit le profil général de pratique, le profil de pratique implantaire ainsi que l expérience et la gestion des cas de péri-implantites. Un total de 17 questions était à compléter. Trois questions optionnelles, présentant des analyses de cas cliniques, étaient incluses à la fin du questionnaire. L application de Google Formulaire [101] a été employée afin de compléter le questionnaire. Celle-ci a été préférée à d autres logiciels tels que SurveyMonkey ou SurveyGold car elle offre plusieurs avantages. Tout d abord, aucun frais d inscription ou d utilisation n est demandé. Son utilisation est simple, autant pour les chercheurs que pour les répondants qui eux, n ont pas besoin de se créer un compte afin de participer. Aussi, les données sont recueillies et transférées dans un dossier distinct, sous format Excel, en temps réel. Les données sont donc faciles d accès et transférables à des logiciels statistiques tels que SPSS ou SAS. 65
82 Un échantillonnage final de 252 dentistes a rempli le questionnaire, soit 199 dentistes généralistes et 53 dentistes spécialistes. Parmi ces derniers, on retrouvait 24 parodontistes, 13 chirurgiens maxillofaciaux, 11 prosthodontistes ainsi que 2 orthodontistes, 1 spécialiste en médecine et pathologie buccales, 1 endodontiste et 1 pédodontiste. Un taux de participation final de 8,4 % a donc été obtenu, ce qui est plus faible que le taux initialement attendu. En effet, en se basant sur quelques études du même genre [103,104], nous anticipions entre 30 % et 65 % de réponses au sondage. Une étude, réalisée dans le but d évaluer la participation de la population médicale canadienne à des questionnaires de recherche, avait d ailleurs pu rapporter un taux de participation avoisinant les 30 %, soit de 31,64 % [88]. Le faible taux de participation obtenu dans notre cas pourrait être attribué à plusieurs facteurs. Tout d abord, ce ne sont pas tous les dentistes rejoints qui travaillent en implantologie. De ce fait, l échantillonnage initial réel de dentistes aptes à répondre au sondage était inférieur à Aussi, les désordres péri-implantaires sont un problème dont les connaissances ne sont pas encore très étendues. Ils ne sont couverts, dans les programmes de 1 er cycle, que depuis quelques années. Il est donc possible qu une bonne proportion des dentistes rejoints par l étude n ait pas répondu au questionnaire faute de connaissances sur ce sujet. Ceci renforce la pertinence de ce projet de recherche. La diffusion des résultats du projet permettra d informer les professionnels sur l importance et la prévalence des maladies périimplantaires. Au total ce sont 148 hommes (59 %) et 104 femmes (41 %) qui ont répondu au sondage, 91 % en français et 9 % en anglais. Près de la moitié des répondants ont rapporté avoir plus de 20 ans d expérience dans le domaine de la médecine dentaire (51 %) et près de 95 % des répondants pratiquaient en clinique privée. Pour ce qui est du domaine implantaire, la majorité des participants ont entre 0 et 5 ans (25 %) d expérience ou entre 6 et 10 ans (26 %). 4.1 Prévalence de la péri-implantite Parmi la cohorte de dentistes ayant répondu au questionnaire, la prévalence de la périimplantite la plus souvent rapportée se situait d entre 1 et 10 %, ce qui correspond à nos hypothèses initiales. Ces résultats sont donc en accord avec la Third EAO Consensus 66
83 Conference de 2012 [19] expliquant que ce désordre touchait environ 10 % des implants sur une période de 5 à 10 ans. Des valeurs similaires ont aussi été observées dans deux études récentes réalisées en Suisse [104] ainsi qu en Australie et au Royaume-Uni [103]. De fait, une prévalence subjective de la péri-implantite variant entre 5 et 9 % ainsi qu entre 0 et 25 % ont été rapportées. Par ailleurs, il est intéressant de noter que près du quart des parodontistes participants observent plus de 10 % de cas dans leur pratique. Plus spécifiquement, 25 % de ceux-ci ont identifié la prévalence de ce désordre à des valeurs entre 11 et 30 %. Aussi, 4 % des parodontistes la rapporteraient à plus de 50 %. Ces derniers semblent donc les plus exposés au désordre, considérant surtout que près de 38 % des dentistes généralistes n ont observé aucun cas de péri-implantite dans la dernière année. Ceci pourrait être expliqué par le fait que plusieurs cas sont référés aux spécialistes. Il est aussi possible que, par leur formation, les parodontistes soient plus alertes aux changements tissulaires péri-implantaires. 4.2 Type de restauration supra-implantaire Par rapport au type de restauration sur implant, la majorité des participants n observe pas de différence quant à la prévalence de la péri-implantite. En effet, selon ceux-ci, le nombre approximatif de cas rapportés est similaire entre les restaurations partielles et complètes. Ces observations sont donc en accord avec les résultats de l étude de Daubert et coll., réalisée en 2014 [105], indiquant l absence de différence statistiquement significative entre les cas d édentation partielle ou complète. Les restaurations vissées sur implant sont privilégiées par une majorité des dentistes répondants. Ce n est que 18 % de ceux-ci qui choisissent une restauration cimentée. Des analyses comparatives nous ont permis de remarquer qu une proportion relativement similaire de dentistes généralistes (73 %) et de prosthodontistes (82 %) favorisent l utilisation de prothèses vissées supra-implantaires. Sachant, par de nombreuses études, que la présence de ciment résiduel péri-implantaire peut engendrer une réaction inflammatoire tissulaire, les restaurations vissées devraient effectivement être considérées. Un rapport paru récemment [106], suite à la rencontre de différents spécialistes à travers le 67
84 monde, a d ailleurs indiqué qu un excès de ciment pourrait être un indicateur de risque de la mucosite péri-implantaire. 4.3 Facteurs de risque de la péri-implantite Plusieurs facteurs de risque potentiels de la péri-implantite ont été rapportés par les participants. Les plus fréquemment identifiés sont la présence de plaque bactérienne (77 %) ainsi qu un historique de parodontite (58 %). L étude de Konstantinidis et coll., publiée en 2015 [107], a justement identifié ces deux facteurs comme étant les plus indicateurs du risque de développer une mucosite péri-implantaire ainsi qu une périimplantite. Par rapport à une histoire de parodontite, ce sont majoritairement les parodontistes (75 %) qui en font l association. Ils sont suivis par les chirurgiens maxillofaciaux (69 %) et les dentistes généralistes (54 %). Ces résultats sont donc en accord avec la revue systématique de Van der Weijden et coll. [36] indiquant que le risque de développer une péri-implantite est plus élevé chez les patients à risque de désordres parodontaux. Étonnamment, aucun des prosthodontistes répondants n a soulevé ce lien. Cependant, comme l explique l AAP dans son rapport [11], il est encore aujourd hui difficile d établir une relation définitive de cause à effet entre une histoire de parodontite et les désordres péri-implantaires. De fait, il est possible d observer une hétérogénéité du design des différentes études disponibles dans la littérature à ce sujet. Enfin, il est à noter que les différences rapportées entre chaque spécialité sont statistiquement significatives pour ce facteur de risque. Pour ce qui est des facteurs génétiques, du tabagisme et de la présence de ciment résiduel, c est un peu moins de la moitié des participants qui les rapportent comme étant associés aux désordres péri-implantaires. Cependant, sachant que le tabagisme a été mis en évidence comme facteur de risque de la péri-implantite dans plusieurs études, nous nous attendions à ce qu il soit mentionné par davantage de répondants [9,25,42,44,45]. En effet, ce ne sont que les parodontistes qui identifient en majorité (71 %) le tabac comme un facteur de risque de la péri-implantite. L éducation des autres professionnels serait donc à envisager, considérant que le risque de développer un désordre péri-implantaire est d autant plus augmenté chez les patients fumeurs en présence d une mauvaise hygiène orale [45]. La présence de ciment 68
85 résiduel aussi serait importante dans le développement d une péri-implantite. De fait, comme l explique l AAP [11], le ciment pourrait avoir un rôle dans l inflammation tissulaire autant par sa rugosité que par sa topographie de surface. Il est donc intéressant de remarquer qu uniquement 47 % de l ensemble des participants l ont identifié comme facteur de risque, dont 78 % de parodontistes. L implication des facteurs génétiques, de son côté, reste encore un sujet controversé, ce qui peut donc expliquer les résultats obtenus [11]. Pour ce qui est du manque de tissu kératinisé, il n a été identifié que par 39 % des répondants et le diabète, par 33 % de ceux-ci. Ce sont d ailleurs principalement les parodontistes (58 %) qui rapportent le manque de tissu kératinisé comme facteur de risque de la péri-implantite. Le diabète, lui, est majoritairement rapporté par les chirurgiens maxillofaciaux (54 %). Ensuite, le temps de mise en charge, les forces occlusales ainsi que le type d implant ont été sélectionnés par moins de 20 % des participants. Notons qu aucun chirurgien maxillofacial n a associé les forces occlusales à la péri-implantite. Cette ambigüité soulevée face à l implication de ces facteurs de risque pourrait être expliquée par l importante controverse présente dans la littérature. Encore une fois, comme l explique l AAP, il est difficile d établir une relation définitive entre la péri-implantite et chacun de ces facteurs [11]. En bref, l analyse des données obtenues quant aux facteurs de risque de la péri-implantite a permis de confirmer partiellement notre deuxième hypothèse de recherche. Nous avions anticipé que le tabagisme ainsi qu une mauvaise hygiène orale seraient les facteurs les plus fréquemment identifiés. L accumulation de plaque dentaire a bel et bien été rapportée de façon majoritaire (76 %). Toutefois, c est une histoire de parodontite (57 %) qui a primé sur le tabagisme (46 %), malgré l importance des évidences scientifiques disponibles sur l association entre ce dernier et la péri-implantite. 4.4 Sélection des cas chirurgicaux implantaires Il est étonnant de remarquer que malgré la mise en évidence des facteurs de risque ci-haut par les participants, près de 71 % d entre eux posent des implants en présence d un historique de désordre parodontal. Ce sont d ailleurs principalement les parodontistes (96 %) et les chirurgiens maxillofaciaux (62 %) qui le font. Uniquement 19 % des dentistes 69
86 généralistes placent des implants en présence d un historique de parodontite. Aussi, plus de la moitié (66 %) des participants expliquent modifier, de façon générale, leur protocole de traitement. Dans la littérature, aucun protocole exact n est toutefois disponible à cet égard. Ce ne sont pas uniquement les patients atteints d un désordre parodontal au moment du traitement implantaire qui sont les plus à risque de développer une péri-implantite, mais aussi les patients ayant été traités précédemment pour un tel désordre [108]. La susceptibilité augmentée des patients avec une histoire de parodontite se poursuivrait donc malgré les tentatives déployées pour rendre le patient parodontalement sain. Quoiqu il en soit, comme l expliquent Alani et coll. en 2014 [108], une stabilisation du désordre parodontal devrait tout de même être obtenue avant de procéder à toute chirurgie implantaire. Une hygiène orale impeccable ainsi que le respect des recommandations pré et post-opératoires devraient aussi être présents. Un programme de maintenance individualisé devrait être mis sur place, la plus grande susceptibilité de ces patients à la perte d implants se développant environ 5 à 10 ans suite à la pose des implants [37,109]. Finalement, tel que le rapportent Roos-Jansaker et coll. [25], le suivi à long terme devrait se faire de façon plus rapprochée que pour un patient sans histoire de désordre parodontal. Pour ce qui est du tabagisme, c est une proportion encore plus élevée de participants (86 %) qui posent des implants en sa présence. Or, c est un moins grand pourcentage de ceux-ci (53 %), comparé aux patients avec un historique de parodontite, qui modifient leur protocole chirurgical. Encore une fois, ce sont majoritairement les parodontistes (92 %) et les chirurgiens maxillofaciaux (92 %) qui placent des implants chez des patients fumeurs. Un peu moins du quart (24 %) des dentistes généralistes font de même. Il semble donc que l importante littérature démontrant une prévalence supérieure de péri-implantite chez les patients fumeurs n influence pas la pratique de ces dentistes. De façon générale, il devrait être conseillé aux patients de cesser de fumer lorsqu un traitement implantaire est considéré [44,108,110]. Alani et coll. [108] recommandent d ailleurs, au minimum, l arrêt du tabac jusqu à la fin du traitement implantaire. Il faut savoir toutefois que le risque de développer une péri-implantite demeure tout de même présent à long terme. Il est donc important de s assurer qu une hygiène orale optimale est obtenue chez les fumeurs avant de procéder au traitement implantaire et que celle-ci soit maintenue dans le temps. Enfin, un protocole de suivi rigoureux devrait être élaboré [25]. 70
87 Ce sont près de 89 % des participants au sondage qui posent chirurgicalement des implants chez un patient diabétique. Considérant qu à peine 33 % de ceux-ci associent le diabète à la péri-implantite, il n est pas étonnant de remarquer une fréquence si élevée. Soulevons tout de même le fait que 92 % des chirurgiens maxillofaciaux posent des implants en présence de diabète, alors que ce sont principalement ceux-ci qui ont indiqué qu il serait un facteur de risque des désordres péri-implantaires. Une proportion similaire de parodontistes (96 %) procède à un traitement chirurgical implantaire chez un patient diabétique. Les dentistes généralistes, de leur côté, ne font de même que dans 26 % des cas. Enfin, environ la moitié de tous ces répondants (52 %) modifie leur protocole de traitement en conséquence. L association entre un désordre systémique tel que le diabète et la péri-implantite reste encore à établir [14]. Par contre, considérant que les patients présentant un contrôle adéquat de leur glycémie auraient des niveaux de marqueurs inflammatoires similaires à ceux des patients en santé [108], il semblerait logique de s assurer de la présence de taux de glucose sanguins normaux avant de débuter un traitement implantaire. Les patients devraient aussi être informés du risque augmenté de développer un désordre péri-implantaire lors de l obtention de leur consentement au traitement [108]. 4.5 Critères diagnostiques de base de la mucosite péri-implantaire Plusieurs auteurs, dont Jepsen et coll. [106], rapportent que la présence d un saignement au sondage serait une mesure clinique clé afin de faire la distinction entre un état de santé ou de désordre péri-implantaire. Les données obtenues dans notre enquête sont en accord avec ce fait. Effectivement, près de 82 % des participants ont indiqué qu un saignement au sondage est un critère diagnostique de base de la mucosite péri-implantaire. Le deuxième facteur de risque le plus fréquemment rapporté par les répondants (55 %), curieusement, a été une profondeur de sondage augmentée. Or, selon la définition même de ce désordre, aucune perte de l os de support, suivant le remodelage initial, n est présente [11]. La profondeur de sondage serait donc, dans ces cas, inférieure ou égale à 4 mm. De plus, aucun signe radiologique de perte osseuse ne devrait être présent. Cependant, il semble que près de 29 % des participants ont identifié, dans les critères diagnostiques de base de la mucosite, une perte osseuse radiographique. Ce sont d ailleurs majoritairement les dentistes généralistes (33 %) suivis, dans une moindre mesure, par les parodontistes (13 %), qui ont 71
88 fait cette association. De plus, 14 % des répondants, soit principalement les dentistes généralistes (17 %) ainsi que les chirurgiens maxillofaciaux (8 %), ont rapporté une mobilité implantaire comme critère diagnostique. Toutefois, la présence d une perte progressive de l os de support implantaire fait plutôt référence à la péri-implantite. La mucosite est un stade initial des désordres péri-implantaires. Pour ce qui est de la présence d une suppuration au sondage, approximativement la moitié des participants (48 %) l associent à la mucosite. Comme l explique l AAP [11], il est effectivement possible d observer une suppuration en présence d un tel désordre. En bref, les connaissances des dentistes ayant participé au sondage sur la mucosite périimplantaire semblent relativement limitées. De fait, près du tiers de ceux-ci semblent croire qu une perte osseuse radiographique y serait reliée et environ 15 % d entre eux y associent une mobilité implantaire. Un renforcement des connaissances, à ce niveau, serait donc à considérer. 4.6 Critères diagnostiques de base de la péri-implantite À l inverse de la mucosite péri-implantaire, la péri-implantite est caractérisée par une perte progressive de l os de support d un implant ostéointégré [11]. Une inflammation des tissus mous péri-implantaires est aussi présente. Par ailleurs, comme l explique l AAP [11], il n existe aucun outil diagnostique unique permettant de diagnostiquer avec certitude une péri-implantite. Une combinaison de données serait donc à évaluer, dont le statut inflammatoire de la muqueuse, les changements radiologiques du niveau osseux ainsi que la présence d un saignement au sondage. Dans cette étude, les principaux critères diagnostiques ayant été rapportés par les participants sont la présence d une perte osseuse radiographique (94 %) ainsi qu une augmentation de la profondeur de sondage (77 %), ce qui correspond à la définition du désordre. Aussi, pour ce qui est de l inflammation de la muqueuse péri-implantaire, près de 65 % des répondants ont identifié la présence d un saignement et/ou d une suppuration au sondage comme étant associés à la péri-implantite. Approximativement 44 % des participants relient une mobilité implantaire au désordre. Toutefois, il ne faut pas oublier qu une mobilité n est détectable que dans les cas très avancés du désordre, c est-à-dire 72
89 lorsque l ostéointégration est complètement perdue [11]. Un implant peut donc démontrer une perte de 50 % de son os de support, signe d une péri-implantite modérée à sévère, et ne pas présenter de mobilité. Quoiqu il en soit, les connaissances que possèdent les participants sur la péri-implantite semblent, en majorité, adéquates. Les analyses comparatives n ont d ailleurs pas permis de détecter de différences statistiquement significatives entre chacune des spécialités observées. 4.7 Gestion des cas de mucosites péri-implantaires Pour ce qui est de la mucosite péri-implantaire, l efficacité du contrôle de la plaque ainsi que des traitements non chirurgicaux a été démontrée dans plusieurs études [23,67,68]. La prise en charge de ces cas devrait donc débuter, tel que l expliquent Okayasu et coll. en 2011 [111], par un débridement supra et sous-muqueux. Dans notre enquête, le traitement ayant été le plus fréquemment rapporté par les participants (40 %) est le renforcement des mesures d hygiène orale, ce qui est en accord avec la littérature. Le débridement non chirurgical, quant à lui, n est recommandé que par 28 % des répondants, dont principalement les parodontistes (63 %). En effet, seulement le quart (25 %) des dentistes généralistes, 15 % des chirurgiens maxillofaciaux et 9 % des prosthodontistes le conseillent. Ces participants ont chacun tendance à privilégier l utilisation de rince-bouches et gels antimicrobiens, en plus des instructions d hygiène orale. Or, plusieurs études [111,112] n ont pas réussi à démontrer les bénéfices additionnels de l utilisation d agents antiseptiques, tels que la chlorhexidine, ou d antibiotiques locaux. La situation est d ailleurs similaire en ce qui a trait à l utilisation d antibiotiques systémiques. L administration d azithromycine par exemple, dans le traitement de la mucosite périimplantaire, ne semble pas avoir d effet significatif [112]. Cependant, ce sont tout de même 10,89 % des participants qui y auraient recours. Il est intéressant de noter que ce sont principalement les chirurgiens maxillofaciaux qui conseillent l utilisation d antibiotiques, que ce soit locaux (23 %) ou systémiques (15 %). Ce sont aussi essentiellement ces spécialistes qui pratiquent un débridement chirurgical des cas de mucosite. De son côté, le contrôle de l occlusion a été sélectionné en plus grande partie par les parodontistes (29 %). Le lien entre une surcharge occlusale et les désordres péri-implantaires ne fait toutefois pas encore consensus dans la littérature [11]. De fait, différentes définitions d une surcharge 73
90 occlusale sont utilisées, ce qui explique la grande hétérogénéité des études disponibles. Curieusement, aucun des prosthodontistes ayant participé au sondage ne pratique d ajustement occlusal dans la prise en charge des cas de mucosite. Finalement, tel qu anticipé, ce sont majoritairement les prosthodontistes (36 %) qui réfèrent les cas de mucosite péri-implantaire. Ils sont suivis par les dentistes généralistes (14 %). Il est intéressant de noter que près de 8 % des chirurgiens maxillofaciaux réfèrent ces cas alors qu aucun des parodontistes participants ne le ferait. En bref, il semble que la compréhension des participants quant aux techniques de gestion des cas de mucosites péri-implantaires soit légèrement à améliorer. Effectivement, une proportion insuffisante de ceux-ci pratiquent, tel que recommandé dans la littérature, le renforcement d hygiène ainsi qu un débridement non chirurgical des cas. Aussi, l utilisation de produits antimicrobiens devrait être réduite, sachant que leur bénéfice est minime ou inexistant dans le traitement de la mucosite, et qu elle contribue à la résistante grandissante des bactéries à ces agents. 4.8 Gestion des cas de péri-implantites Le traitement de la péri-implantite, de son côté, fait moins consensus. En effet, les évidences disponibles, dans la littérature à ce sujet sont plutôt limitées. Plusieurs études ont rapporté une efficacité réduite des techniques non chirurgicales [11,19,23]. Les modalités chirurgicales, de leur côté, pourraient permettre une amélioration de l état péri-implantaire. Aussi, le but ultime du traitement devrait passer par la décontamination de la surface implantaire infectée, ce qui représente un réel défi [111]. À cet effet, plusieurs instruments pourraient être employés, à condition qu ils soient moins rigides que le titane pour ne pas traumatiser la surface implantaire [23]. Il semble d ailleurs que les participants à notre enquête soient au courant de ce fait, puisque la majorité de ceux-ci ont recours aux instruments de plastique (60 %) ou de titane (37 %). De plus, près de 16 % des répondants utiliseraient le laser afin de décontaminer la surface implantaire. Toutefois, comme l expliquent Mishler et Shiau [23], les effets additionnels lié à l utilisation du laser sembleraient minimes comparativement aux résultats obtenus par des techniques 74
91 conventionnelles. Aussi, l utilisation seule du laser ne permettrait pas la résolution du désordre [111]. Pour ce qui est de la gestion des cas de péri-implantite, le traitement le plus fréquemment rapporté par les participants serait, encore une fois, les instructions d hygiène orale (60 %). Ceci est donc en accord avec la littérature ayant soulevé la nature infectieuse du désordre [111]. Vient, par la suite, le contrôle de l occlusion qui lui, a été sélectionné par près de la moitié des participants (53 %). C est d ailleurs principalement les parodontistes (71 %) ainsi que les dentistes généralistes (54 %) qui préfèrent cette modalité de traitement. Aussi peu que 18 % des prosthodontistes participants font de même. Cette différence observée entre les données rapportées par les spécialistes pourrait être reliée, tel qu expliqué précédemment, à l importante controverse entourant le rôle d une surcharge occlusale [11]. Pour ce qui est du débridement chirurgical, il serait pratiqué par 40 % des répondants. Plus précisément, c est la principale option de traitement sélectionnée par les parodontistes (100 %) ainsi que les chirurgiens maxillofaciaux (85 %). Ces spécialistes sont donc en accord avec la littérature citant qu un plus grand gain d attache ainsi qu une plus grande réduction de la profondeur des poches sont possibles par une approche chirurgicale [69]. Une proportion plus faible des dentistes généralistes ainsi que des prosthodontistes pratiquent aussi un débridement chirurgical. Ceci pourrait toutefois être expliqué par le fait que près de 70 % d entre eux réfèreraient les cas de péri-implantites à des spécialistes. Les techniques de régénération et de résection osseuse, de leur côté, seraient majoritairement tentées par les parodontistes (83 % et 50 % respectivement). Celles-ci pourraient permettre d améliorer la situation péri-implantaire, quoique de façon imprévisible, car il est difficile de regagner l ostéointégration perdue d un implant [111]. L utilisation d antibiotiques locaux ou systémiques, même si elle est encore controversée, serait utilisée par 11 % et 43 % des participants, respectivement. Les antibiotiques systémiques seraient d ailleurs employés par approximativement 70 % des parodontistes et des chirurgiens maxillofaciaux. Cette option de traitement pourrait, selon certaines études, permettre une réduction du nombre total de bactéries pathogènes et donc l amélioration des paramètres cliniques [111]. Comme l explique l AAP [11], davantage d études seraient tout de même requises afin de confirmer leur effet bénéfique. Il en va de même pour l utilisation des rince-bouches et gels antimicrobiens ayant été sélectionnée par environ 40 % des 75
92 participants. Finalement, l enlèvement de l implant serait considéré par près de 24 % des répondants, dont majoritairement des parodontistes et des chirurgiens maxillofaciaux. Cette modalité de traitement pourrait effectivement être considérée en présence d une perte osseuse péri-implantaire touchant plus de 50 % de la longueur de l implant [111]. Des techniques d augmentation osseuse pourraient suivre l enlèvement de l implant afin de permettre la mise en place éventuelle d un nouvel implant. Enfin, les résultats obtenus quant aux techniques de gestion des cas de péri-implantite ne nous permettent pas de confirmer nos hypothèses de recherche. Nous pensions que les techniques de régénération osseuse ainsi que l antibiothérapie seraient les modalités de traitement de la péri-implantite les plus fréquemment rapportées. Or, ce sont, mis à part le renforcement des mesures d hygiène orale, le contrôle de l occlusion ainsi que l utilisation de rince-bouches antimicrobiens qui ont primé. Les techniques de régénération ne seraient pratiquées que par le quart des participants et les antibiotiques systémiques, par 43 % d entre eux. En se basant uniquement sur les données recueillies auprès des parodontistes ainsi que les chirurgiens maxillofaciaux, nous pourrions tout de même observer des valeurs supérieures à celles-ci. Effectivement, plus de la majorité de ces spécialistes auraient recours à l antibiothérapie ainsi qu aux techniques de régénération. Quoiqu il en soit, nous anticipions aussi une grande variabilité des résultats, ce qui a pu être observé. 4.9 Critères d un pronostic implantaire sans espoir En général, lorsqu un implant présente une perte de plus de la moitié de son os de support ainsi qu une mobilité, l enlèvement devrait être considéré [111]. La mobilité d un implant représente souvent un stade très avancé du désordre. Dans notre enquête, plus de 90 % des parodontistes, chirurgiens maxillofaciaux et prosthodontistes sont d accord avec ce diagnostic et considèrent une mobilité comme indiquant un pronostic implantaire sans espoir. Les dentistes généralistes, quant à eux, sont aussi en accord avec ce diagnostic, mais dans une moindre mesure (77 %). Pour ce qui est de la présence d une perte osseuse de plus de 50 %, c est principalement les parodontistes ainsi que les chirurgiens maxillofaciaux qui l associent au besoin d extraire l implant. La présence d un défaut non régénérable, de son 76
93 côté, est rapportée par près de la moitié des dentistes généralistes et des chirurgiens maxillofaciaux Suivi des désordres péri-implantaires Un programme de maintenance devrait être offert à chaque patient suivant le traitement d un désordre péri-implantaire. Aussi, l intervalle entre les rendez-vous devrait être régulier et adapté au besoin de chacun [17]. Parmi les dentistes ayant répondu à notre enquête, la majorité (54 %) recommande un suivi aux 3 à 6 mois alors que 37 % d entre eux optent pour un délai encore plus court, soit de moins de 3 mois suite au traitement. Une proportion très faible (4 %) de ceux-ci ont choisi, à l opposé, une fréquence de suivi entre 6 mois et 1 an. Quoiqu aucune donnée spécifique n existe à ce jour sur l intervalle de suivi idéal, le but de ce programme de maintenance devrait être la détection et la prise en charge précoce de tout autre désordre péri-implantaire [11]. Pour ce qui est de l évaluation radiographique des implants, elle devrait être considérée de façon annuelle lorsqu aucun signe clinique d inflammation tissulaire n est présent. De plus, comme l expliquent Mombelli et Lang [22], des radiographiques additionnelles seraient à considérer en présence de signes cliniques de perte osseuse. Dans notre enquête, la majorité des participants était en accord avec cette pratique. Effectivement, 62 % de ceux-ci privilégient un délai de 1 an entre chaque évaluation radiographique implantaire alors que 22 % des participants privilégient, quant à eux, un intervalle de 2 ans. Enfin, 12 dentistes (5 %) ont expliqué adapter la fréquence du suivi radiologique à chaque patient Efficacité des traitements disponibles Comme le rapportent Heitz-Mayfield et Mombelli dans leur revue systématique de 2014 [84], une progression, un manque de résolution ainsi qu une récurrence du désordre sont possibles malgré le traitement adéquat d une péri-implantite. De fait, aucune recommandation spécifique n est disponible quant à la prise en charge idéale de ce désordre. Un succès thérapeutique pourrait être obtenu, mais de façon plutôt imprévisible. Dans notre enquête, les participants devaient donner leur appréciation générale sur l efficacité des traitements disponibles, à ce jour, de la péri-implantite. La majorité de ceux- 77
94 ci, soit 62 %, considère ces traitements comme modérément efficaces. Aussi, près du tiers d entre eux les rapporte comme étant peu efficaces. À l opposé des informations disponibles dans la littérature, environ 5 % des répondants les décrivent comme étant très efficaces. Finalement, il est intéressant de noter qu un peu plus de 1 % des participants rapportent qu il n existe pas de traitement de la péri-implantite Analyse de cas Trois mises en situation ont été proposées, à la fin du questionnaire, aux dentistes participants. Ces derniers devaient indiquer la façon dont ils traiteraient des cas de périimplantites modérées à sévères. Près de 78 % des participants ont rempli ces mises en situation. La première analyse de cas faisait référence à un implant ayant perdu un peu plus de 50 % de son support osseux. De façon surprenante, la majorité des dentistes généralistes y ont proposé une approche non chirurgicale. En effet, près de la moitié de ceux-ci recommanderait un contrôle de l occlusion. Un peu moins de 30 % des dentistes généralistes conseilleraient un débridement chirurgical alors que plus de la moitié des chirurgiens maxillofaciaux et des parodontistes recommanderaient cette approche ainsi que des techniques de régénération osseuse. La majorité des prosthodontistes ferait de même en proposant un débridement chirurgical. La deuxième mise en situation concernait un implant démontrant une péri-implantite modérée. Contrairement au cas précédent, une moins grande variation des réponses a été observée entre les dentistes généralistes et certains spécialistes. Effectivement, près de 50 % des généralistes et des chirurgiens maxillofaciaux proposeraient un débridement non chirurgical. Une même proportion des dentistes généralistes recommanderait aussi un contrôle de l occlusion, tout comme la majorité des prosthodontistes (55 %). Les parodontistes (50 %), de leur côté, conseilleraient davantage une approche chirurgicale pour ces cas, ce qui est conforme aux recommandations de l étude d Okayasu et Wang [111]. En effet, ces derniers expliquent qu un traitement chirurgical devrait être proposé en présence d une perte osseuse péri-implantaire de plus de 2 mm. 78
95 La dernière analyse de cas représentait un implant atteint d une péri-implantite sévère et présentant une mobilité. La grande majorité des participants (73 %) proposerait l enlèvement de l implant. Il semble donc que le traitement des cas très sévères du désordre fassent davantage consensus parmi les dentistes. Enfin, l analyse des résultats obtenus, pour les analyses de cas, a permis de mettre en évidence que davantage d informations devraient être communiquée aux dentistes généralistes sur les traitements disponibles pour la péri-implantite. Il semble d ailleurs que les cas de péri-implantites impliquant la perte de 50 % du support osseux implantaire soient ceux témoignant de la plus grande incertitude. Quoiqu aucun consensus n existe à ce jour quant au traitement le plus efficace de ce désordre, certaines lignes directrices sont disponibles dans la littérature et pourraient aider à la prise en charge des cas Limites de l étude Parmi les limites reliées à notre enquête se retrouve le faible taux de participation obtenu. En effet, nous avions anticipé, en se basant sur différentes études du même genre [103,104], un taux d approximativement 30 % à 65 %. Une étude canadienne, parue en 2008 [88], avait d ailleurs observé un taux de participation de 30 % à leur questionnaire de recherche distribué, comme dans notre cas, à travers une population de professionnels de la santé. Or, ce sont un peu plus de 8 % des dentistes rejoints qui ont rempli notre questionnaire, malgré l utilisation d un rappel électronique envoyé 2 semaines après l invitation initiale. Il se peut donc que les résultats recueillis ne soient pas totalement représentatifs de la population générale des dentistes du Québec. Dans un deuxième temps, par soucis de ne pas nuire au taux de participation, certains aspects n ont pas été analysés dans notre enquête. Nous avons pris la décision de poser des questions d ordre général, sans entrer dans trop de détails, afin de ne pas augmenter le temps requis pour remplir le questionnaire. Cependant, il aurait été intéressant de classifier, pour ce qui est des techniques de gestion des cas par exemple, le type de traitement utilisé en fonction de la gravité du désordre. De fait, celui-ci pourrait varier entre un diagnostic précoce ou tardif de péri-implantite. 79
96 Ensuite, nous pourrions soulever le fait qu aucune définition n a été fournie dans le sondage en ce qui a trait à la mucosite ou à la péri-implantite car nous voulions évaluer les connaissances des participants. Il est donc possible que certaines réponses aient été biaisées par ce manque de standardisation. Il aurait aussi pu être intéressant d évaluer les données obtenues en éliminant les résultats extrêmes ou rapportés par un très faible pourcentage de participants. En effet, ceci aurait pu nous donner des résultats plus représentatifs de la moyenne, par exemple pour ce qui est des critères diagnostiques propres à chaque pathologie et en fonction des différentes formations dentaires professionnelles. Quelques commentaires ont été recueillis à la fin du sondage. Plusieurs participants ont indiqué avoir trouvé cette étude intéressante et aimeraient avoir un résumé des résultats une fois celle-ci terminée. D autres ont soulevé leur manque de connaissances et leur intérêt pour une formation continue sur les désordres péri-implantaires. Enfin, quelques répondants ont expliqué ne plus pratiquer la médecine dentaire depuis plusieurs années et n avoir observé qu un ou deux cas de péri-implantite. Quoiqu il en soit, les données obtenues dans cette enquête ont tout de même permis de vérifier les connaissances des dentistes face aux désordres péri-implantaires. Des conclusions générales sur la prévalence subjective de la péri-implantite, les facteurs de risque ainsi que les traitements disponibles ont aussi pu être tirées malgré un échantillonnage plus faible qu anticipé. 80
97 Chapitre 5 Conclusion Le traitement des cas de péri-implantites est souvent imprévisible et difficile. Différentes options ont été proposées dans la littérature, mais aucune de celles-ci ne semble faire consensus. De surcroît, aucune information n est disponible quant à la prévalence exacte ainsi qu aux facteurs de risque de ce désordre. Notre projet de recherche visait donc, par l envoi d un questionnaire électronique, à évaluer la prévalence subjective de la périimplantite telle qu observée par les dentistes de la province du Québec. Les modalités de traitement employées et les facteurs de risque reconnus ont aussi été rapportés. Suite à l analyse des résultats obtenus, nous pourrions estimer la prévalence subjective de la péri-implantite, au Québec, entre 1 et 10 %. Pour ce qui est des facteurs de risque, une grande variabilité des résultats est observée. Les facteurs principalement rapportés seraient tout de même l accumulation de plaque et un historique de désordre parodontal. Le tabagisme, contrairement à nos attentes initiales, a été soulevé par un peu moins de la moitié des participants. Aussi, les techniques de gestion des cas les plus fréquemment mentionnées ont été, mis à part le renforcement de l hygiène orale, le contrôle de l occlusion ainsi que l utilisation de rince-bouches ou de gels antimicrobiens. Par ailleurs, en analysant de façon précise les données recueillies, il est possible de remarquer certaines différences d une formation dentaire à l autre. En effet, les parodontistes ainsi que les chirurgiens maxillofaciaux ont davantage recours aux traitements chirurgicaux, tel que recommandé dans la littérature. Les dentistes généralistes ou les prosthodontistes ont plutôt tendance à référer leurs cas aux spécialistes. En somme, malgré un taux relativement bas de péri-implantites observé au Québec dans la dernière année, il semble primordial d établir rapidement des lignes directrices claires quant aux facteurs de risque et à la prise en charge de ce désordre. Davantage d informations devraient être transmises aux dentistes de la province et surtout à ceux non spécialisés dans le domaine. En augmentant les connaissances des professionnels à ce sujet, nous pourrons 81
98 mettre l accent sur la prévention de la péri-implantite et, de ce fait, augmenter le taux de succès à long terme des implants dentaires. 82
99 Médiagraphie 1. ESPOSITO M., HIRSCH J. M., LEKHOLM U. & THOMSEN P. «Biological factors contributing to failures of osseointegrated oral implants. (I). Success criteria and epidemiology». European Journal of Oral Sciences (1998). Vol. 106, n 1, p LEONHARDT A., DAHLEN G. & RENVERT S. «Five-year clinical, microbiological, and radiological outcome following treatment of peri-implantitis in man». Journal of Periodontology (2003). Vol. 74, n 10, p Identifiant DOI /jop JUNG R. E., PJETURSSON B. E., GLAUSER R., ZEMBIC A., ZWAHLEN M. & LANG N. P. «A systematic review of the 5-year survival and complication rates of implantsupported single crowns». Clinical Oral Implants Research (2008). Vol. 19, n 2, p Identifiant DOI /j x. 4. ALBREKTSSON T., DONOS N. & WORKING GROUP 1. «Implant survival and complications. The Third EAO consensus conference 2012». Clinical Oral Implants Research (2012). Vol. 23 Suppl 6, p Identifiant DOI /j x. 5. TOMASI C., WENNSTRÖM J. L. & BERGLUNDH T. «Longevity of teeth and implants a systematic review». Journal of Oral Rehabilitation (2008). Vol. 35, n s1, p Identifiant DOI /j x. 6. MOMBELLI A., MÜLLER N. & CIONCA N. «The epidemiology of peri-implantitis». Clinical Oral Implants Research (2012). Vol. 23, p Identifiant DOI /j x. 7. BERGLUNDH T., PERSSON L. & KLINGE B. «A systematic review of the incidence of biological and technical complications in implant dentistry reported in prospective longitudinal studies of at least 5 years». Journal of Clinical Periodontology (2002). Vol. 29 Suppl 3, p ; discussion ESPOSITO M., HIRSCH J. M., LEKHOLM U. & THOMSEN P. «Biological factors contributing to failures of osseointegrated oral implants. (II). Etiopathogenesis». European Journal of Oral Sciences (1998). Vol. 106, n 3, p ESPOSITO M., HIRSCH J. M., LEKHOLM U. & THOMSEN P. «Biological factors contributing to failures of osseointegrated oral implants. (II). Etiopathogenesis». European Journal of Oral Sciences (1998). Vol. 106, n 3, p TAN K., PJETURSSON B. E., LANG N. P. & CHAN E. S. Y. «A systematic review of the survival and complication rates of fixed partial dentures (FPDs) after an observation 83
100 period of at least 5 years». Clinical Oral Implants Research (2004). Vol. 15, n 6, p Identifiant DOI /j x. 11. ANONYME. «Academy Report: Peri-Implant Mucositis and Peri-Implantitis: A Current Understanding of Their Diagnoses and Clinical Implications*». Journal of Periodontology (2013). Vol. 84, n 4, p Identifiant DOI /jop LINDHE J., MEYLE J. & GROUP D OF EUROPEAN WORKSHOP ON PERIODONTOLOGY. «Peri-implant diseases: Consensus Report of the Sixth European Workshop on Periodontology». Journal of Clinical Periodontology (2008). Vol. 35, n 8 Suppl, p Identifiant DOI /j X x. 13. MOMBELLI A., VAN OOSTEN M. A., SCHURCH E. & LAND N. P. «The microbiota associated with successful or failing osseointegrated titanium implants». Oral Microbiology and Immunology (1987). Vol. 2, n 4, p LINDHE J., MEYLE J. & GROUP D OF EUROPEAN WORKSHOP ON PERIODONTOLOGY. «Peri-implant diseases: Consensus Report of the Sixth European Workshop on Periodontology». Journal of Clinical Periodontology (2008). Vol. 35, n 8 Suppl, p Identifiant DOI /j X x. 15. ANONYME. European Workshop on periodontology 1st proceedings of the 1st European Workshop on periodontology, Charter House at Ittingen, Thurgau, Switzerland, February 1-4, London; Chicago [etc.] : Quintessence, ISBN : ROOS-JANSÅKER A. M., LINDAHL C., RENVERT H. & RENVERT S. «Nine- to fourteenyear follow-up of implant treatment. Part I: implant loss and associations to various factors». Journal of Clinical Periodontology (2006). Vol. 33, n 4, p Identifiant DOI /j X x. 17. LANG N. P., WILSON T. G. & CORBET E. F. «Biological complications with dental implants: their prevention, diagnosis and treatment». Clinical Oral Implants Research (2000). Vol. 11 Suppl 1, p CHRISTENSEN M. M., JOSS A. & LANG N. P. «Reproducibility of automated periodontal probing around teeth and osseointegrated oral implants». Clinical Oral Implants Research (1997). Vol. 8, n 6, p KLINGE B., MEYLE J. & WORKING GROUP 2. «Peri-implant tissue destruction. The Third EAO Consensus Conference 2012». Clinical Oral Implants Research (2012). Vol. 23, p Identifiant DOI /j x. 20. ALBREKTSSON T., JANSSON T. & LEKHOLM U. «Osseointegrated dental implants». Dental Clinics of North America (1986). Vol. 30, n 1, p
101 21. MOMBELLI A. & LANG N. P. «The diagnosis and treatment of peri-implantitis». Periodontology 2000 (1998). Vol. 17, p MOMBELLI A. & LANG N. P. «The diagnosis and treatment of peri-implantitis». Periodontology 2000 (1998). Vol. 17, p MISHLER O. P. & SHIAU H. J. «Management of Peri-implant Disease: A Current Appraisal». The Journal of Evidence-Based Dental Practice (2014). Vol. 14 Suppl, p Identifiant DOI /j.jebdp MISHLER O. P. & SHIAU H. J. «Management of Peri-implant Disease: A Current Appraisal». The Journal of Evidence-Based Dental Practice (2014). Vol. 14 Suppl, p Identifiant DOI /j.jebdp ROOS-JANSÅKER A.-M., RENVERT H., LINDAHL C. & RENVERT S. «Nine- to fourteenyear follow-up of implant treatment. Part III: factors associated with peri-implant lesions». Journal of Clinical Periodontology (2006). Vol. 33, n 4, p Identifiant DOI /j X x. 26. PONTORIERO R., TONELLI M. P., CARNEVALE G., MOMBELLI A., NYMAN S. R. & LANG N. P. «Experimentally induced peri-implant mucositis. A clinical study in humans.». Clinical Oral Implants Research (1994). Vol. 5, n 4, p Identifiant DOI /j x. 27. MOMBELLI A. «Microbiology and antimicrobial therapy of peri-implantitis». Periodontology 2000 (2002). Vol. 28, p LINDHE J., BERGLUNDH T., ERICSSON I., LILJENBERG B. & MARINELLO C. «Experimental breakdown of peri-implant and periodontal tissues. A study in the beagle dog». Clinical Oral Implants Research (1992). Vol. 3, n 1, p LANG N. P., BERGLUNDH T. & ON BEHALF OF WORKING GROUP 4 OF THE SEVENTH EUROPEAN WORKSHOP ON PERIODONTOLOGY. «Periimplant diseases: where are we now? - Consensus of the Seventh European Workshop on Periodontology: Periimplant diseases: where are we now?». Journal of Clinical Periodontology (2011). Vol. 38, p Identifiant DOI /j X x. 30. ROOS-JANSÅKER A.-M., LINDAHL C., RENVERT H. & RENVERT S. «Nine- to fourteenyear follow-up of implant treatment. Part II: presence of peri-implant lesions». Journal of Clinical Periodontology (2006). Vol. 33, n 4, p Identifiant DOI /j X x. 31. ATIEH M. A., ALSABEEHA N. H. M., FAGGION C. M. & DUNCAN W. J. «The frequency of peri-implant diseases: a systematic review and meta-analysis». Journal of Periodontology (2013). Vol. 84, n 11, p Identifiant DOI /jop
102 32. ZITZMANN N. U. & BERGLUNDH T. «Definition and prevalence of peri-implant diseases». Journal of Clinical Periodontology (2008). Vol. 35, n 8 Suppl, p Identifiant DOI /j X x. 33. ALBREKTSSON T., BUSER D. & SENNERBY L. «Crestal bone loss and oral implants». Clinical Implant Dentistry and Related Research (2012). Vol. 14, n 6, p Identifiant DOI /cid LINDQUIST L. W., CARLSSON G. E. & JEMT T. «A prospective 15-year follow-up study of mandibular fixed prostheses supported by osseointegrated implants. Clinical results and marginal bone loss». Clinical Oral Implants Research (1996). Vol. 7, n 4, p KAROUSSIS I. K., BRÄGGER U., SALVI G. E., BÜRGIN W. & LANG N. P. «Effect of implant design on survival and success rates of titanium oral implants: a 10-year prospective cohort study of the ITI Dental Implant System». Clinical Oral Implants Research (2004). Vol. 15, n 1, p VAN DER WEIJDEN G. A., VAN BEMMEL K. M. & RENVERT S. «Implant therapy in partially edentulous, periodontally compromised patients: a review». Journal of Clinical Periodontology (2005). Vol. 32, n 5, p Identifiant DOI /j X x. 37. KAROUSSIS I. K., SALVI G. E., HEITZ-MAYFIELD L. J. A., BRÄGGER U., HÄMMERLE C. H. F. & LANG N. P. «Long-term implant prognosis in patients with and without a history of chronic periodontitis: a 10-year prospective cohort study of the ITI Dental Implant System». Clinical Oral Implants Research (2003). Vol. 14, n 3, p SIMONIS P., DUFOUR T. & TENENBAUM H. «Long-term implant survival and success: a year follow-up of non-submerged dental implants». Clinical Oral Implants Research (2010). Vol. 21, n 7, p Identifiant DOI /j x. 39. ROCCUZZO M., DE ANGELIS N., BONINO L. & AGLIETTA M. «Ten-year results of a three-arm prospective cohort study on implants in periodontally compromised patients. Part 1: implant loss and radiographic bone loss». Clinical Oral Implants Research (2010). Vol. 21, n 5, p Identifiant DOI /j x. 40. ROSENBERG E. S., CHO S.-C., ELIAN N., JALBOUT Z. N., FROUM S. & EVIAN C. I. «A comparison of characteristics of implant failure and survival in periodontally compromised and periodontally healthy patients: a clinical report». The International Journal of Oral & Maxillofacial Implants (2004). Vol. 19, n 6, p
103 41. SAFII S. H., PALMER R. M. & WILSON R. F. «Risk of implant failure and marginal bone loss in subjects with a history of periodontitis: a systematic review and metaanalysis». Clinical Implant Dentistry and Related Research (2010). Vol. 12, n 3, p Identifiant DOI /j x. 42. BAELUM V. & ELLEGAARD B. «Implant survival in periodontally compromised patients». Journal of Periodontology (2004). Vol. 75, n 10, p Identifiant DOI /jop SCHOU S. «Implant treatment in periodontitis-susceptible patients: a systematic review». Journal of Oral Rehabilitation (2008). Vol. 35, n s1, p Identifiant DOI /j x. 44. HAAS R., HAIMBÖCK W., MAILATH G. & WATZEK G. «The relationship of smoking on peri-implant tissue: a retrospective study». The Journal of Prosthetic Dentistry (1996). Vol. 76, n 6, p LINDQUIST L. W., CARLSSON G. E. & JEMT T. «Association between marginal bone loss around osseointegrated mandibular implants and smoking habits: a 10-year follow-up study». Journal of Dental Research (1997). Vol. 76, n 10, p KLOKKEVOLD P. R. & HAN T. J. «How do smoking, diabetes, and periodontitis affect outcomes of implant treatment?». The International Journal of Oral & Maxillofacial Implants (2007). Vol. 22 Suppl, p HINODE D., TANABE S., YOKOYAMA M., FUJISAWA K., YAMAUCHI E. & MIYAMOTO Y. «Influence of smoking on osseointegrated implant failure: a meta-analysis». Clinical Oral Implants Research (2006). Vol. 17, n 4, p Identifiant DOI /j x. 48. GOMEZ-MORENO G., AGUILAR-SALVATIERRA A., RUBIO ROLDAN J., GUARDIA J., GARGALLO J. & CALVO-GUIRADO J. L. «Peri-implant evaluation in type 2 diabetes mellitus patients: a 3-year study». Clinical Oral Implants Research (2014). Identifiant DOI /clr WOO P. «Cytokine polymorphisms and inflammation». Clinical and Experimental Rheumatology (2000). Vol. 18, n 6, p BORMANN K.-H., STÜHMER C., Z GRAGGEN M., KOKEMÖLLER H., RÜCKER M. & GELLRICH N.-C. «IL-1 polymorphism and periimplantitis. A literature review». Schweizer Monatsschrift für Zahnmedizin = Revue mensuelle suisse d odontostomatologie = Rivista mensile svizzera di odontologia e stomatologia / SSO (2010). Vol. 120, n 6, p LAINE M. L., LEONHARDT A., ROOS-JANSÅKER A.-M., PEÑA A. S., VAN WINKELHOFF A. J., WINKEL E. G. & RENVERT S. «IL-1RN gene polymorphism is associated with 87
104 peri-implantitis». Clinical Oral Implants Research (2006). Vol. 17, n 4, p Identifiant DOI /j x. 52. LINDQUIST L. W., CARLSSON G. E. & JEMT T. «A prospective 15-year follow-up study of mandibular fixed prostheses supported by osseointegrated implants. Clinical results and marginal bone loss». Clinical Oral Implants Research (1996). Vol. 7, n 4, p LINDQUIST L. W., CARLSSON G. E. & JEMT T. «Association between marginal bone loss around osseointegrated mandibular implants and smoking habits: a 10-year follow-up study». Journal of Dental Research (1997). Vol. 76, n 10, p FU J.-H., HSU Y.-T. & WANG H.-L. «Identifying occlusal overload and how to deal with it to avoid marginal bone loss around implants». European Journal of Oral Implantology (2012). Vol. 5 Suppl, p. S HUDIEB M. I., WAKABAYASHI N. & KASUGAI S. «Magnitude and direction of mechanical stress at the osseointegrated interface of the microthread implant». Journal of Periodontology (2011). Vol. 82, n 7, p Identifiant DOI /jop RUNGSIYAKULL C., RUNGSIYAKULL P., LI Q., LI W. & SWAIN M. «Effects of occlusal inclination and loading on mandibular bone remodeling: a finite element study». The International Journal of Oral & Maxillofacial Implants (2011). Vol. 26, n 3, p BRITO C., TENENBAUM H. C., WONG B. K. C., SCHMITT C. & NOGUEIRA-FILHO G. «Is keratinized mucosa indispensable to maintain peri-implant health? A systematic review of the literature». Journal of Biomedical Materials Research. Part B, Applied Biomaterials (2014). Vol. 102, n 3, p Identifiant DOI /jbm.b LIN G.-H., CHAN H.-L. & WANG H.-L. «The significance of keratinized mucosa on implant health: a systematic review». Journal of Periodontology (2013). Vol. 84, n 12, p Identifiant DOI /jop WENNSTRÖM J. L., BENGAZI F. & LEKHOLM U. «The influence of the masticatory mucosa on the peri-implant soft tissue condition». Clinical Oral Implants Research (1994). Vol. 5, n 1, p BENGAZI F., WENNSTRÖM J. L. & LEKHOLM U. «Recession of the soft tissue margin at oral implants. A 2-year longitudinal prospective study». Clinical Oral Implants Research (1996). Vol. 7, n 4, p FRISCH E., ZIEBOLZ D., VACH K. & RATKA-KRÜGER P. «The Effect of Keratinized Mucosa Width on Peri-Implant Outcome under Supportive Postimplant Therapy». 88
105 Clinical Implant Dentistry and Related Research (2013). Identifiant DOI /cid WILSON T. G. «The positive relationship between excess cement and peri-implant disease: a prospective clinical endoscopic study». Journal of Periodontology (2009). Vol. 80, n 9, p Identifiant DOI /jop LINKEVICIUS T., PUISYS A., VINDASIUTE E., LINKEVICIENE L. & APSE P. «Does residual cement around implant-supported restorations cause peri-implant disease? A retrospective case analysis». Clinical Oral Implants Research (2012). Identifiant DOI /j x. 64. GALINDO-MORENO P., FAURI M., AVILA-ORTIZ G., FERNANDEZ-BARBERO J. E., CABRERA-LEON A. & SANCHEZ-FERNANDEZ E. «Influence of alcohol and tobacco habits on peri-implant marginal bone loss: a prospective study». Clinical Oral Implants Research (2005). Vol. 16, n 5, p Identifiant DOI /j x. 65. KRENNMAIR G., SEEMANN R. & PIEHSLINGER E. «Dental implants in patients with rheumatoid arthritis: clinical outcome and peri-implant findings». Journal of Clinical Periodontology (2010). Vol. 37, n 10, p Identifiant DOI /j X x. 66. RENVERT S., AGHAZADEH A., HALLSTRÖM H. & PERSSON G. R. «Factors related to peri-implantitis - a retrospective study». Clinical Oral Implants Research (2014). Vol. 25, n 4, p Identifiant DOI /clr HSU Y.-T., MASON S. A. & WANG H.-L. «Biological implant complications and their management». Journal of the International Academy of Periodontology (2014). Vol. 16, n 1, p RENVERT S., POLYZOIS I. & PERSSON G. R. «Treatment modalities for peri-implant mucositis and peri-implantitis». American Journal of Dentistry (2013). Vol. 26, n 6, p FAGGION C. M., CHAMBRONE L., LISTL S. & TU Y.-K. «Network meta-analysis for evaluating interventions in implant dentistry: the case of peri-implantitis treatment». Clinical Implant Dentistry and Related Research (2013). Vol. 15, n 4, p Identifiant DOI /j x. 70. SERINO G. & TURRI A. «Outcome of surgical treatment of peri-implantitis: results from a 2-year prospective clinical study in humans». Clinical Oral Implants Research (2011). Vol. 22, n 11, p Identifiant DOI /j x. 89
106 71. ROMEO E., GHISOLFI M., MURGOLO N., CHIAPASCO M., LOPS D. & VOGEL G. «Therapy of peri-implantitis with resective surgery. A 3-year clinical trial on rough screw-shaped oral implants. Part I: clinical outcome». Clinical Oral Implants Research (2005). Vol. 16, n 1, p Identifiant DOI /j x. 72. KHOSHKAM V., CHAN H. L., LIN G. H., MACEACHERN M. P., MONJE A., SUAREZ F., GIANNOBILE W. V. & WANG H. L. «Reconstructive procedures for treating periimplantitis: a systematic review». Journal of Dental Research (2013). Vol. 92, n 12 Suppl, p. 131S 8S. Identifiant DOI / ROOS-JANSÅKER A.-M., LINDAHL C., PERSSON G. R. & RENVERT S. «Long-term stability of surgical bone regenerative procedures of peri-implantitis lesions in a prospective case-control study over 3 years». Journal of Clinical Periodontology (2011). Vol. 38, n 6, p Identifiant DOI /j X x. 74. LORENZONI M., PERTL C., KEIL C. & WEGSCHEIDER W. A. «Treatment of periimplant defects with guided bone regeneration: a comparative clinical study with various membranes and bone grafts». The International Journal of Oral & Maxillofacial Implants (1998). Vol. 13, n 5, p SAHRMANN P., ATTIN T. & SCHMIDLIN P. R. «Regenerative treatment of periimplantitis using bone substitutes and membrane: a systematic review». Clinical Implant Dentistry and Related Research (2011). Vol. 13, n 1, p Identifiant DOI /j x. 76. JAVED F., ALGHAMDI A. S. T., AHMED A., MIKAMI T., AHMED H. B. & TENENBAUM H. C. «Clinical efficacy of antibiotics in the treatment of peri-implantitis». International Dental Journal (2013). Vol. 63, n 4, p Identifiant DOI /idj ESPOSITO M., GRUSOVIN M. G. & WORTHINGTON H. V. «Treatment of periimplantitis: what interventions are effective? A Cochrane systematic review». European Journal of Oral Implantology (2012). Vol. 5 Suppl, p. S VAN WINKELHOFF A. J. «Antibiotics in the treatment of peri-implantitis». European Journal of Oral Implantology (2012). Vol. 5 Suppl, p. S RAMS T. E., DEGENER J. E. & VAN WINKELHOFF A. J. «Antibiotic resistance in human peri-implantitis microbiota». Clinical Oral Implants Research (2014). Vol. 25, n 1, p Identifiant DOI /clr CHAMBRONE L., CHAMBRONE L. A. & LIMA L. A. «Effects of occlusal overload on peri-implant tissue health: a systematic review of animal-model studies». Journal of 90
107 Periodontology (2010). Vol. 81, n 10, p Identifiant DOI /jop ANONYME. «Parameter on placement and management of the dental implant. American Academy of Periodontology». Journal of Periodontology (2000). Vol. 71, n 5 Suppl, p Identifiant DOI /jop S EVIAN C. I. & CUTLER S. A. «Direct replacement of failed CP titanium implants with larger-diameter, HA-coated Ti-6Al-4V implants: report of five cases». The International Journal of Oral & Maxillofacial Implants (1995). Vol. 10, n 6, p QUARANTA A., PERROTTI V., PIATTELLI A., PIEMONTESE M. & PROCACCINI M. «Implants placed in sites of previously failed implants: a systematic review». Implant Dentistry (2014). Vol. 23, n 3, p Identifiant DOI /ID HEITZ-MAYFIELD L. J. A. & MOMBELLI A. «The therapy of peri-implantitis: a systematic review». The International Journal of Oral & Maxillofacial Implants (2014). Vol. 29 Suppl, p FAN W. & YAN Z. «Factors affecting response rates of the web survey: A systematic review». Computers in Human Behavior (2010). Vol. 26, n 2, p Identifiant DOI /j.chb MANFREDA K. L., BOSNJAK M., BERZELAK J., HAAS I. & VEHOVAR V. «Web surveys versus other survey modes». International Journal of Market Research (2008). Vol. 50, n 1, p MATTESON K. A., ANDERSON B. L., PINTO S. B., LOPES V., SCHULKIN J. & CLARK M. A. «Surveying Ourselves Examining the Use of a Web-Based Approach for a Physician Survey». Evaluation & the Health Professions (2011). Vol. 34, n 4, p Identifiant DOI / GRAVA-GUBINS I. & SCOTT S. «Effects of various methodologic strategies». Canadian Family Physician (2008). Vol. 54, n 10, p ASIU B. W., ANTONS C. M. & FULTZ M. L. «Undergraduate Perceptions of Survey Participation: Improving Response Rates and Validity. AIR 1998 Annual Forum Paper.». (1998). Adresse URL : (consulté le 17 june 2015) 90. HANDWERK P. G., CARSON C. & BLACKWELL K. M. «On-Line vs. Paper-and-Pencil Surveying of Students: A Case Study. AIR 2000 Annual Forum Paper.». (2000). Adresse URL : (consulté le 17 june 2015) 91
108 91. CRAWFORD S. D. «Web survey implementation». Paper presented at the Ethnicity, Culture, Race and Aging (ECRA) seminar series, Chapel Hill, NC. (2006b). 92. CRAWFORD S. D., COUPER M. P. & LAMIAS M. J. «Web Surveys Perceptions of Burden». Social Science Computer Review (2001). Vol. 19, n 2, p Identifiant DOI / WHITCOMB M. E. & PORTER S. R. « Contacts A Test of Complex Graphical Designs in Survey Research». Social Science Computer Review (2004). Vol. 22, n 3, p Identifiant DOI / MAHON-HAFT T. A. & DILLMAN D. A. «Does Visual Appeal Matter? Effects of Web Survey Aesthetics on Survey Quality». Survey Research Methods (2010). Vol. 4, n 1, p BARUCH Y. «Teleworking: benefits and pitfalls as perceived by professionals and managers». New Technology, Work and Employment (2000). Vol. 15, n 1, p Identifiant DOI / X R C. «Research: is an ideal questionnaire possible?». International journal of clinical practice (1999). Vol. 54, n 6, p MATTHEOS N., COLLIER S. & WALMSLEY A. D. «Specialists management decisions and attitudes towards mucositis and peri-implantitis». BDJ (2012). Vol. 212, n 1, p. E1 E1. Identifiant DOI /sj.bdj SCHMIDLIN P. R., SAHRMANN P., RAMEL C., IMFELD T., MÜLLER J., ROOS M. & JUNG R. E. «Peri-implantitis prevalence and treatment in implant-oriented private practices: a cross-sectional postal and Internet survey». Schweizer Monatsschrift für Zahnmedizin = Revue mensuelle suisse d odonto-stomatologie = Rivista mensile svizzera di odontologia e stomatologia / SSO (2012). Vol. 122, n 12, p FERES M., FIGUEIREDO L. C., SOARES G. M. S. & FAVERI M. «Systemic antibiotics in the treatment of periodontitis». Periodontology 2000 (2015). Vol. 67, n 1, p Identifiant DOI /prd KEESTRA J. A. J., GROSJEAN I., COUCKE W., QUIRYNEN M. & TEUGHELS W. «Nonsurgical periodontal therapy with systemic antibiotics in patients with untreated aggressive periodontitis: a systematic review and meta-analysis». Journal of Periodontal Research (2014). p. n/a n/a. Identifiant DOI /jre ANONYME. «Google Drive - Cloud Storage & File Backup for Photos, Docs & More». [En ligne]. Adresse URL : (consulté le 23 july 2015) 92
109 102. ODRE DES DENTISTES DU QUEBEC. [En ligne]. Adresse URL : CA/Default.aspx MATTHEOS N., COLLIER S. & WALMSLEY A. D. «Specialists management decisions and attitudes towards mucositis and peri-implantitis». BDJ (2012). Vol. 212, n 1, p. E1 E1. Identifiant DOI /sj.bdj SCHMIDLIN P. R., SAHRMANN P., RAMEL C., IMFELD T., MÜLLER J., ROOS M. & JUNG R. E. «Peri-implantitis prevalence and treatment in implant-oriented private practices: a cross-sectional postal and Internet survey». Schweizer Monatsschrift für Zahnmedizin = Revue mensuelle suisse d odonto-stomatologie = Rivista mensile svizzera di odontologia e stomatologia / SSO (2012). Vol. 122, n 12, p DAUBERT D. M., WEINSTEIN B. F., BORDIN S., LEROUX B. G. & FLEMMIG T. F. «Prevalence and Predictive Factors for Peri-Implant Disease and Implant Failure: A Cross-Sectional Analysis». Journal of Periodontology (2014). Vol. 86, n 3, p Identifiant DOI /jop JEPSEN S., BERGLUNDH T., ZITZMANN N. U. & GROUP 3 OF THE 11TH EUROPEAN WORKSHOP ON PERIODONTOLOGY. «Primary prevention of peri-implantitis: Managing peri-implant mucositis». Journal of Clinical Periodontology (2015). p. n/a n/a. Identifiant DOI /jcpe KONSTANTINIDIS I. K., KOTSAKIS G. A., GERDES S. & WALTER M. H. «Crosssectional study on the prevalence and risk indicators of peri-implant diseases». European Journal of Oral Implantology (2015). Vol. 8, n 1, p ALANI A. & BISHOP K. «Peri-implantitis. Part 2: Prevention and maintenance of peri-implant health». British Dental Journal (2014). Vol. 217, n 6, p Identifiant DOI /sj.bdj WENNSTRÖM J. L., EKESTUBBE A., GRÖNDAHL K., KARLSSON S. & LINDHE J. «Oral rehabilitation with implant-supported fixed partial dentures in periodontitissusceptible subjects. A 5-year prospective study». Journal of Clinical Periodontology (2004). Vol. 31, n 9, p Identifiant DOI /j X x MATTHEWS D. C. «Prevention and treatment of periodontal diseases in primary care». Evidence-Based Dentistry (2014). Vol. 15, n 3, p Identifiant DOI /sj.ebd OKAYASU K. & WANG H.-L. «Decision tree for the management of periimplant diseases». Implant Dentistry (2011). Vol. 20, n 4, p Identifiant DOI /ID.0b013e
110 112. ATA-ALI J., ATA-ALI F. & GALINDO-MORENO P. «Treatment of periimplant mucositis: a systematic review of randomized controlled trials». Implant Dentistry (2015). Vol. 24, n 1, p Identifiant DOI /ID
111 Annexe I Questionnaire de recherche (Version française) 95
112 PRÉVALENCE ET GESTION DE LA PÉRI-IMPLANTITE EN PRATIQUE PRIVÉE : UNE ÉTUDE TRANSSECTIONNELLE PROFIL IMPLANTAIRE 1.a) Posez-vous des implants dentaires (phase chirurgicale)? - Oui - Non b) Quel nombre approximatif d implants placez-vous par année? - 1 à à à à Plus de 200 c) Système(s) utilisé(s) - 3i - Nobel - Straumann - Astra - Autre : d) Quel est le rapport approximatif de restaurations unitaires vs restaurations complètes? - Non applicable - 1 : 1-1 : 2-2 : 1 - Autre : e) Posez-vous des implants dentaires en présence d une histoire de parodontite? - Oui - Non Si oui, modifiez-vous votre protocole de traitement? - Oui - Non Parmi vos cas implantaires, quel est le pourcentage de patients ayant une histoire antérieure de parodontite (%)? - Aucun % % % % 96
113 f) Posez-vous des implants dentaires en présence de tabagisme? - Oui - Non Si oui, modifiez-vous votre protocole de traitement? - Oui - Non Parmi vos cas implantaires, quel est le pourcentage de patients fumeurs (%)? - Aucun % % % % g) Posez-vous des implants dentaires chez des patients diabétiques? - Oui - Non Si oui, modifiez-vous votre protocole de traitement? - Oui - Non Parmi vos cas implantaires, quel est le pourcentage de patients diabétiques (%)? - Aucun % % % % 2. a) Restaurez-vous des implants dentaires? - Oui - Non b) Quel est le nombre approximatif d implants restaurés par année? - 1 à à à à Plus de 200 c) Privilégiez-vous une restauration vissée ou cimentée? - Vissée - Cimentée 97
114 d) Quel est le pourcentage approximatif de restaurations cimentées? % % % % % 3. Temporisez-vous vos implants? - Oui - Non EXPÉRIENCE ET GESTION DE LA PÉRI-IMPLANTITE 4. a) Parmi vos cas implantaires, quel est le pourcentage approximatif de péri-implantites observées dans la dernière année? (Inclure le nombre de cas qui vous ont été référés) - Aucun b) Observez-vous un plus haut taux de péri-implantites dans les cas de : - Restaurations unitaires / partielles - Restaurations complètes - Implants immédiats - Je n observe pas de différence entre les types de restaurations - Non applicable 5. Quels facteurs de risque reliez-vous à la péri-implantite? - Plaque bactérienne / mauvaise hygiène - Tabagisme - Forces occlusales excessives - Histoire de parodontite - Manque de tissu kératinisé - Autre : 6. a) Quels critères diagnostiques de base utilisez-vous pour la mucosite péri-implantaire? - Saignement au sondage - Suppuration - Mobilité implantaire - Perte osseuse radiographique - Profondeur de sondage augmentée - Sensibilité / douleur - Présence de fistule 98
115 - Autre : b) Quels critères diagnostiques de base utilisez-vous pour la péri-implantite? - Saignement au sondage - Suppuration - Mobilité implantaire - Perte osseuse radiographique - Profondeur de sondage augmentée - Sensibilité / douleur - Présence de fistule - Autre : 7. Quelles méthodes de traitement utilisez-vous, en général, pour traiter les cas de mucosite? - Instruction d hygiène orale - Rince-bouche / gel antimicrobien - Débridement non-chirurgical - Débridement chirurgical - Antibiotiques locaux - Antibiotiques systémiques - Contrôle de l occlusion - Référer à un spécialiste - Autre : 8. Quelles méthodes de traitement utilisez / utiliseriez-vous, en général, pour traiter les cas de péri-implantite? - Instruction d hygiène orale - Rince-bouche / gel antimicrobien - Débridement non-chirurgical - Débridement chirurgical - Techniques de régénération - Techniques de résection - Antibiotiques locaux - Antibiotiques systémiques - Contrôle de l occlusion - Extraction de l implant - Référer à un spécialiste - Autre : 9. Quels critères utilisez-vous pour déterminer si l implant doit être extrait (pronostic sans espoir)? - Mobilité - Saignement / suppuration - Perte osseuse de plus de 50% - Défaut non régénérable 99
116 - Autre : 10. a) Quelle est la fréquence des visites de suivi que vous considérez appropriée pour la 1ere année suivant le traitement d une péri-implantite? - Chaque 1-2 mois - Chaque 3 mois - Chaque 6 mois - Après 1 an - Autre : b) Quel est votre protocole de suivi? (Vous pouvez inscrire votre réponse sous forme de points) 11. Quel type d instruments utilisez-vous lors du débridement mécanique des implants? - Instruments en acier inoxydable - Instruments de titane - Instruments de plastique - Instruments ultrasoniques avec embouts de plastique - Autre : 12. Dans votre pratique, combien de temps attendez-vous pour prendre une radiographie suite au traitement d une péri-implantite? - Après 3 mois - Après 6 mois - Après 9 mois - Après 1 an - Autre : 13. Selon votre expérience, à quel point les traitements disponibles aujourd hui sont efficaces pour traiter la péri-implantite? - Très efficaces - Modérément efficaces - Peu efficaces - Non efficaces - Il n existe pas de traitements de la péri-implantite PROFIL DE LA PRATIQUE 14. Genre - Femme - Homme 15. Quel est votre type de pratique? 100
117 - Dentiste généraliste - Parodontiste - Prosthodontiste - Chirurgien maxillo-facial - Autre : 16. a) Combien d années de pratique avez-vous? ans ans - Plus de 10 ans b) Quelle est votre expérience dans le domaine implantaire? - Aucune ans ans - Plus de 10 ans 17. Où pratiquez-vous? - Pratique privée - Pratique hospitalière - Pratique universitaire - Milieu rural - Milieu urbain - Autre : ANALYSE DE CAS - Section optionnelle Cas #1. Indiquer la façon dont vous traiteriez le cas de péri-implantite suivant : À l examen clinique de cet implant, une profondeur de poche 8mm (entre la gencive marginale et la base du sulcus) est observée et il y a présence d un saignement au sondage. Aucune mobilité implantaire n est présente. Le patient est en bonne santé et non-fumeur. Son hygiène orale est adéquate. La dentition résiduelle est sans particularité (aucun problème parodontal ni carieux). 101
118 - Instruction d hygiène orale - Rince-bouche / gel antimicrobien - Débridement non-chirurgical - Débridement chirurgical - Techniques de régénération - Techniques de résection - Antibiotiques locaux - Antibiotiques systémiques - Contrôle de l occlusion - Extraction de l implant - Autre : Cas #2. Indiquer la façon dont vous traiteriez le cas de péri-implantite suivant : À l examen clinique de cet implant, une profondeur de poche de 5mm est observée et il y a présence d un saignement et suppuration au sondage. Aucune mobilité implantaire n est présente. Le patient est en bonne santé, mais fumeur. Son hygiène orale est adéquate. La dentition résiduelle est sans particularité (aucun problème parodontal ni carieux). - Instruction d hygiène orale - Rince-bouche / gel antimicrobien - Débridement non-chirurgical - Débridement chirurgical - Techniques de régénération - Techniques de résection - Antibiotiques locaux - Antibiotiques systémiques - Contrôle de l occlusion - Extraction de l implant - Autre : 102
119 Cas #3. Indiquer la façon dont vous traiteriez le cas de péri-implantite suivant : À l examen clinique de cet implant, une profondeur de poche de 9mm est observée et il y a présence d un saignement au sondage. Une mobilité implantaire est présente. Le patient est en bonne santé, mais fumeur. Son hygiène orale est adéquate. La dentition résiduelle est sans particularité (aucun problème parodontal ni carieux). - Instruction d hygiène orale - Rince-bouche / gel antimicrobien - Débridement non-chirurgical - Débridement chirurgical - Techniques de régénération - Techniques de résection - Antibiotiques locaux - Antibiotiques systémiques - Contrôle de l occlusion - Extraction de l implant - Autre : Commentaires additionnels S il-vous-plait, n hésitez pas à ajouter tout commentaire additionnel que vous aimeriez préciser au traitement de la mucosite péri-implantaire et/ou de la péri-implantite : Page de confirmation Merci de votre participation à ce questionnaire. Celui-ci nous permettra de faire avancer et grandir notre profession. En effet, n ayant à ce jour aucune information sur la prévalence exacte de la péri-implantite au Canada/Québec et sur son traitement optimal, vos réponses 103
120 nous aiderons grandement à mieux orienter et structurer les programmes d éducation de 1er et 2e cycle. Pour toute question, n hésitez pas à contacter Emmanuelle Vachon, étudiante en parodontie à l Université Laval, à l adresse suivante : [email protected] ou Dr Reginaldo Gonçalves, professeur à la Faculté, à l adresse : [email protected] 104
121 ANNEXE II Questionnaire de recherche (Version anglaise) 105
122 PERI-IMPLANTITIS MANAGEMENT AND PREVALENCE IN PRIVATE PRACTICE : A CROSS-SECTIONNAL STUDY IMPLANTATION PROFILE 1. a) Do you surgically place implants? - Yes - No b) What is the number of implants placed per year? - 1 à à à à More than 200 c) Systems used : - 3i - Nobel - Straumann - Astra - Other : d) What is the approximate ratio of partial vs complete restorations? - Non applicable - 1 : 1-1 : 2-2 : 1 - Other : g) Do you place implants in patients with an history of periodontitis? - Yes - No If you do, do you change your treatment protocol? - Yes - No Amongst your implant cases, what is the percentage of patients having a history of periodontitis (%)? - None % % % 106
123 % h) Do you place implants in smoking patients? - Yes - No If you do, do you change your treatment protocol? - Yes - No Amongst your implant cases, what is the percentage of smoking patients (%)? - None % % % % i) Do you place implants in diabetes patients? - Yes - No If you do, do you change your treatment protocol? - Yes - No Amongst your implant cases, what is the percentage of diabetes patients (%)? - None % % % % 2. a) Do you restore implants? - Yes - No b) What is the number of implants restored per year? - 1 à à à à More than 200 c) Do you favor screw-retained or cemented restorations? - Screw-retained - Cemented 107
124 d) What is the approximate percentage of cemented restorations? Do you temporise your implants cases? - Yes - No PERI-IMPLANTITIS EXPERIENCE AND MANAGEMENT 4.a) Amongst your implant cases, what is the approximate percentage of peri-implantitis observed within the last year? (Including referred cases) - None b) Do you observe a highest rate of peri-implantitis in : - Partial restorations - Complete restorations - Immediate implants - No difference observed between the types of restorations - Non applicable 5. Which risk factors do you relate to peri-implantitis? - Poor hygiene - Smoking habits - Excessive occlusal forces - History of periodontitis - Lack of keratinized mucosa - Other : 6. a) Which basic criteria do you use to diagnose peri-implant mucositis? - Bleeding on probing - Suppuration - Implant mobility - Radiographic bone loss 108
125 - Increased probing depth - Sensitivity / pain - Other : b) Which basic criteria do you use to diagnose peri-implantitis? - Bleeding on probing - Suppuration - Implant mobility - Radiographic bone loss - Increased probing depth - Sensitivity / pain - Other : 7. Which treatment options do you generally use to treat mucositis? - Oral hygiene instructions - Mouthwash / antimicrobial gel - Non-surgical debridement - Surgical debridement - Local antibiotics - Systemic antibiotics - Occlusal adjustment - Referral to a specialist - Other : 8. Which treatment options do you generally use to treat peri-implantitis? - Oral hygiene instructions - Mouthwash / antimicrobial gel - Non-surgical debridement - Surgical debridement - Regeneration technique - Resection technique - Local antibiotics - Systemic antibiotics - Occlusal adjustment - Implant extraction - Referral to a specialist - Other : 9. Which criteria do you use to determine if an implant needs to be removed? - Mobility - Bleeding /suppuration on probing - Bone loss of 50% or more - Non regenerable bone defects - Other : 109
126 10. a) Which frequency of follow up visits do you consider appropriate for the 1th year following a peri-implantitis treatment? - Every 1-2 months - Every 3 months - Every 6 months - After 1 year - Other : b) What is your follow up protocol? (point form) 11. What type of instrumentation do you use for the mechanical debridement of implants? - Stainless steal - Titanium - Plastic - Ultrasonic instruments with plastic tips - Other : 12. What is the appropriate moment for the radiographic evaluation after a peri-implantitis treatment? - After 3 months - After 6 months - After 9 months - After 1 year - Other : 13. According to your experience, are the treatment options available to date efficient to treat peri-implantitis? - Highly efficient - Moderately efficient - Poorly efficient - Not efficient - There is no treatment available for peri-implantitis PRACTICE PROFILE 14.Gender - Female - Male 15. What is your type of practice? - General practice - Periodontist - Prosthodontist - Oral and maxilla facial surgeon 110
127 - Other : 16. a) Years of practice years years - More than 10 years b) What is your experience in implantology (in years)? - None years years - More than 10 years 17. Where do you practice? - Private practice - Hospital - University - Rural environment - Urban environment - Other : CASES ANALYSIS - Optional section Case #1. Please indicate the modality of treatment you would choose to treat the following case of peri-implantitis The clinical examination of this patient reveals a localized probing depth of 8mm around the implant (between the marginal gingiva and the sulcus) and blood on probing. No implant mobility is present. The patient is non-smoker and systematically healthy. His oral hygiene is adequate. The residual dentition is without any pathological findings (no periodontal involvement and no caries) 111
128 - Oral hygiene instruction - Mouthwash / antimicrobial gel - Non-surgical debridement - Surgical debridement - Regeneration technique - Resection technique - Local antibiotics - Systemic antibiotics - Occlusal adjustment - Implant extraction - Other Case #2. Please indicate the modality of treatment you would choose to treat the next case of peri-implantitis The clinical examination of this patient reveals a localized probing depth of 5mm around the implant (between the marginal gingiva and the sulcus) with bleeding and suppuration. No implant mobility is present. The patient is systematically healthy but smokes. His oral hygiene is adequate. The residual dentition is without any pathological findings (no periodontal involvement and no caries) - Oral hygiene instruction - Mouthwash / antimicrobial gel - Non-surgical debridement - Surgical debridement - Regeneration technique - Resection technique - Local antibiotics - Systemic antibiotics - Occlusal adjustment - Implant extraction - Other 112
129 Case #3. Please indicate the modality of treatment you would choose to treat this final case of peri-implantitis The clinical examination of this patient reveals a localized probing depth of 9mm around the implant (between the marginal gingiva and the sulcus) and bleeding on probing. An implant mobility is present. The patient is systematically healthy but smokes. His oral hygiene is adequate. The residual dentition is without any pathological findings (no periodontal involvement and no caries) - Oral hygiene instruction - Mouthwash / antimicrobial gel - Non-surgical debridement - Surgical debridement - Regeneration technique - Resection technique - Local antibiotics - Systemic antibiotics - Occlusal adjustment - Implant extraction - Other Additional comments Please, don t hesitate to add any comments on peri-implant mucositis and/or periimplantitis Confirmation page Thank you for your participation to this questionnaire. It will help our profession grow and evolve. Indeed, to date, we don t have information on the exact prevalence of periimplantitis in Canada/Quebec or on its optimal treatment. Your answers will largely help us orient and structure 1th and 2 nd cycle educational programs. Should you have any questions, please don t hesitate to contact Emmanuelle Vachon, 113
130 student in 2 nd year of periodontology at Université Laval, at : [email protected] or Dr Reginaldo Gonçalves, professor at the Faculty, at : [email protected]. 114
131 ANNEXE III Invitation à participer au questionnaire de recherche ( d envoi) 115
132 Objet : Péri-implantite / Université Laval Chers collègues, Nous sollicitons votre participation pour une étude clinique sur la prévalence de la périimplantite au Québec, ainsi que sur les approches utilisées pour gérer cette pathologie. Votre participation consiste à remplir, de façon anonyme, un questionnaire électronique de 20 questions (accessible en cliquant ici : Une tablette Android sera tirée au hasard parmi l ensemble des participants. Aucunes données n étant disponibles sur la prévalence exacte de la péri-implantite au Québec ainsi que sur le traitement optimal, votre contribution à cette étude est donc très précieuse. Les connaissances générées seront utiles à l ensemble des dentistes et serviront dans les programmes de formation universitaire. Cette étude, menée dans le cadre du programme de maîtrise en sciences dentaires, a été approuvée par le Comité d éthique de la recherche de l Université Laval (# / ). Un résumé des résultats obtenus sera envoyé à l ensemble des personnes sollicitées pour participer à cette étude. Nous vous remercions à l avance de votre précieuse collaboration! Dre Emmanuelle Vachon Résidente en Parodontie à l Université Laval Étudiante au programme de maîtrise en sciences dentaires [email protected] Dr Reginaldo Gonçalves Professeur en Parodontie et Implantologie, Faculté de médecine dentaire de l Université Laval [email protected] Pour plus d information sur le consentement implicite et anonyme ainsi que sur ce projet de recherche, consulter le fichier joint ci-haut. 116
133 Dear colleagues, We solicit your participation in this clinical study on the prevalence of peri-implantitis as well as the approaches used to treat this pathology. Your participation consists in filling electronically and anonymously, a short questionnaire (20 questions) accessible by clicking here : An Android tablet will be drawn at random among all participants. No data currently exists on the exact prevalence peri-implantitis in Québec nor on the optimal treatment of this pathology. Your contribution to this study is therefore essential. The knowledge generated by this study will be useful to all dentists and be used in academic training programs. This study, conducted under the master s program in dental sciences, has been approved by the Research Ethics Committee at Laval University (# / ). A summary of the results will be sent to everyone contacted to participate in this study. We thank you in advance for your precious collaboration! Dre Emmanuelle Vachon Résidente en Parodontie à l Université Laval Étudiante au programme de maîtrise en sciences dentaires [email protected] Dr Reginaldo Gonçalves Professeur en Parodontie et Implantologie, Faculté de médecine dentaire de l Université Laval [email protected] For more informations on an implicit and anonymous consent as well as our research project, please consult the attached document. 117
134
135 ANNEXE IV Documentation additionnelle à propos du Consentement implicite et anonyme 119
136 INVITATION A PARTICIPER A UN PROJET DE RECHERCHE INTRODUCTION ET INFORMATION POUR UN CONSENTEMENT IMPLICITE ET ANONYME TITRE DE LA RECHERCHE : CHERCHEUR PRINCIPAL : CONTEXTE DU PROJET : Prévalence et gestion de la péri-implantite en pratique privée : une étude transsectionnelle Dr Reginaldo Goncalves, professeur dans le programme de Parodontie à l Université Laval Dre Emmanuelle Vachon, étudiante dans le programme de Parodontie à l Université Laval Projet de maîtrise (avec mémoire) RENSEIGNEMENTS SUR LE PROJET : Notre projet de recherche vise à évaluer la prévalence subjective de la péri-implantite ainsi que les différentes méthodes de gestion utilisées par les dentistes, spécialistes ou non, en cabinet privés du Québec. Les facteurs de risques potentiels de la péri-implantite seront aussi observés. Finalement, les résultats de cette recherche nous aideront à mieux orienter et structurer les programmes d éducation universitaire de 1er et de 2e cycle. VOTRE PARTICIPATION : Votre participation à cette recherche consiste à remplir le présent questionnaire, d une durée d environ 10 minutes, comprenant 16 questions portant sur votre profil de pratique, profil implantaire ainsi que sur votre expérience et gestion des cas de péri-implantite. Une fois le questionnaire complété, nous vous demandons de le retourner de façon anonyme en appuyant sur le lien fourni, à la Faculté de médecine dentaire de l Université Laval. Les résultats seront analysés par l étudiante en charge du projet (Emmanuelle Vachon) sous la supervision du professeur Dr Reginaldo Goncalves. Tout questionnaire retourné après la date limite (15 mars 2015) ne sera pas pris en compte. Bien que les réponses à chacune des questions soient importantes pour la recherche, vous demeurez libre de choisir de ne pas répondre à l une ou l autre d entre elles ou encore de mettre fin à votre participation à tout moment. Toutefois, puisqu aucune donnée permettant de vous identifier (ex : nom, coordonnées) ne sera recueillie par le questionnaire, les données obtenues d un participant qui choisirait de se retirer du projet, après avoir fait parvenir son questionnaire rempli au chercheur, ne pourront être détruites, malgré son retrait. Be ne fices pour les participants : Un re sume de l analyse des re sultats vous sera envoye a la fin de l e tude, que vous aillez pris le temps d y re pondre ou non. Vous pourrez ainsi e tre 120
137 renseigne s sur les taux de pre valence des cas de pe ri-implantite observe s au Que bec et sur la meilleure façon de les traiter. Inconve nients : Mis a part le temps a consacrer afin de comple ter et de retourner le questionnaire, aucun inconve nient n est rattache a votre participation. ANONYMAT ET CONSERVATION DES DONNÉES : Votre participation à ce projet étant anonyme, il ne sera jamais possible de vous identifier. Ainsi, les données issues de vos réponses pourront être conservées pour d autres analyses ou d autres recherches, sous forme anonyme. REMERCIEMENTS : Votre collaboration est précieuse pour nous permettre de réaliser cette étude. C est pourquoi nous tenons à vous remercier pour le temps et l attention que vous acceptez de consacrer à votre participation. ATTESTATION DU CONSENTEMENT : Le simple retour du questionnaire rempli sera considéré comme l expression implicite de votre consentement à participer au projet PLAINTES OU CRITIQUES : Si vous avez des plaintes ou des critiques relatives à votre participation à cette recherche, vous pouvez vous adresser, en toute confidentialité, au bureau de l Ombudsman de l Université Laval aux coordonnées suivantes : Pavillon Alphonse-Desjardins, bureau , rue de l Université Université Laval Québec (Québec) G1V 0A6 Renseignements - Secrétariat : (418) Ligne sans frais : Courriel : [email protected] 121
138
139 ANNEXE V Message de rappel pour la participation au questionnaire de recherche 123
140 Objet: Rappel : Péri-implantite / Université Laval (English version to follow) Chers collègues, Vous avez reçu, le 31 mars dernier, une invitation à participer à une étude clinique portant sur la péri-implantite. Merci à tous ceux qui y ont déjà répondu! Si vous ne l avez pas encore fait, je vous rappelle que votre participation consiste simplement à remplir, de façon anonyme, un questionnaire électronique de 20 questions (accessible en cliquant ici : Aucunes données n étant disponibles sur la prévalence exacte de la péri-implantite au Québec ainsi que sur le traitement optimal, votre contribution à cette étude est donc très précieuse. Une tablette Android sera tirée au hasard parmi l ensemble des participants. Un résumé des résultats obtenus sera aussi envoyé à l ensemble des dentistes sollicitées pour participer à cette étude. Nous vous remercions à l avance de votre très précieuse collaboration! Dre Emmanuelle Vachon Résidente en Parodontie à l Université Laval Étudiante au programme de maîtrise en sciences dentaires [email protected] Dr Reginaldo Gonçalves Professeur en Parodontie et Implantologie, Faculté de médecine dentaire de l Université Laval [email protected] Pour plus d information sur le consentement implicite et anonyme ainsi que sur ce projet de recherche, consulter le fichier joint ci-haut. 124
141 Dear colleagues, You have received, on March 31, an invitation to participate in a clinical study on periimplantitis. Thank you to all of you who have already participated! For those who have not yet done so, lets mention that your participation consists simply in filling electronically and anonymously, a short questionnaire (20 questions) accessible by clicking here : No data currently exists on the exact prevalence of peri-implantitis in Québec or on the optimal treatment for this pathology. Your contribution to this study is therefore essential. An Android tablet will be drawn among all participants. A summary of the results will also be sent to everyone contacted to participate in this study. We thank you in advance for your very precious collaboration! Dre Emmanuelle Vachon Résidente en Parodontie à l Université Laval Étudiante au programme de maîtrise en sciences dentaires [email protected] Dr Reginaldo Gonçalves Professeur en Parodontie et Implantologie, Faculté de médecine dentaire de l Université Laval [email protected] For more informations on an implicit and anonymous consent as well as our research project, please consult the attached document. 125
142
Implants dentaires. Informations sur la maintenance implantaire à destination des professionnels dentaires GUIDE DESTINÉ AUX PROFESSIONNELS DENTAIRES
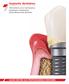 Implants dentaires Informations sur la maintenance implantaire à destination des professionnels dentaires GUIDE DESTINÉ AUX PROFESSIONNELS DENTAIRES Introduction La réussite d une thérapeutique implantaire
Implants dentaires Informations sur la maintenance implantaire à destination des professionnels dentaires GUIDE DESTINÉ AUX PROFESSIONNELS DENTAIRES Introduction La réussite d une thérapeutique implantaire
Tuméfaction douloureuse
 Santé bucco-dentaire Médecin de 1 er recours et problèmes dentaires fréquents Dre May SALMAN, médecin dentiste HUG Dr Jean-Pierre RIEDER, médecin interniste HUG Plan de présentation Santé bucco-dentaire
Santé bucco-dentaire Médecin de 1 er recours et problèmes dentaires fréquents Dre May SALMAN, médecin dentiste HUG Dr Jean-Pierre RIEDER, médecin interniste HUG Plan de présentation Santé bucco-dentaire
LE CONTRÔLE DU FACTEUR BACTERIEN 3-POUR LE TRAITEMENT DES PARODONTITES
 LE CONTRÔLE DU FACTEUR BACTERIEN 3-POUR LE TRAITEMENT DES PARODONTITES Le Diagnostic : Il repose sur l écoute du patient, l examen clinique, le sondage, la radiographie. L inflammation gingivale peut être
LE CONTRÔLE DU FACTEUR BACTERIEN 3-POUR LE TRAITEMENT DES PARODONTITES Le Diagnostic : Il repose sur l écoute du patient, l examen clinique, le sondage, la radiographie. L inflammation gingivale peut être
Concours d Internat et de Résidanat
 Concours d Internat et de Résidanat Ce programme a pour but d aider à la préparation des concours d internat et de résidanat. Il ne constitue en aucun cas un répertoire de «questions d examen» mais une
Concours d Internat et de Résidanat Ce programme a pour but d aider à la préparation des concours d internat et de résidanat. Il ne constitue en aucun cas un répertoire de «questions d examen» mais une
KIT (de soins) POUR IMPLANT APORIS
 KIT (de soins) POUR IMPLANT APORIS KIT (de soins) POUR IMPLANT APORIS Soins et nettoyage d implant Les implants peuvent résister toute une vie De nouvelles dents peuvent représenter une amélioration de
KIT (de soins) POUR IMPLANT APORIS KIT (de soins) POUR IMPLANT APORIS Soins et nettoyage d implant Les implants peuvent résister toute une vie De nouvelles dents peuvent représenter une amélioration de
L EXPÉRIENCE POUR L AUTONOMIE
 L EXPÉRIENCE POUR L AUTONOMIE Depuis plus de 10 ans, l association Actis dentaire formation a pour objectif de former des praticiens à la chirurgie orale, parodontale et implantaire. L expérience pour
L EXPÉRIENCE POUR L AUTONOMIE Depuis plus de 10 ans, l association Actis dentaire formation a pour objectif de former des praticiens à la chirurgie orale, parodontale et implantaire. L expérience pour
La santé bucco-dentaire au cabinet OMS. Problèmes majeurs. Santé bucco-dentaire et santé générale. Santé. Déterminants sociaux et santé bucco-dentaire
 La santé bucco-dentaire au cabinet Santé OMS Déterminants sociaux et santé bucco-dentaire Colloque MPr 14 septembre 2011 Dr J-P Carrel Division de stomatologie, chirurgie orale et radiologie dento-maxillo-faciale
La santé bucco-dentaire au cabinet Santé OMS Déterminants sociaux et santé bucco-dentaire Colloque MPr 14 septembre 2011 Dr J-P Carrel Division de stomatologie, chirurgie orale et radiologie dento-maxillo-faciale
IMPLANTS DENTAIRES. Informations destinées aux patientes et aux patients
 FONDATION IMPLANTS SUISSE POSTE DE DOCUMENTATION c/o Secrétariat SSIO/SSOS Marktgasse 7 3011 Berne Téléphone +41 (0)31 311 94 84 Téléfax +41 (0)31 312 43 14 [email protected] www.fondationimplants.ch
FONDATION IMPLANTS SUISSE POSTE DE DOCUMENTATION c/o Secrétariat SSIO/SSOS Marktgasse 7 3011 Berne Téléphone +41 (0)31 311 94 84 Téléfax +41 (0)31 312 43 14 [email protected] www.fondationimplants.ch
LA BONNE PROPHYLAXIE DES DENTS SAINES, UNE VIE DURANT
 CHEF DE FILE EN BROSSESÀ DENTS CHEF DE FILE EN BROSSETTES INTERDENTAIRES CHEF DE FILE EN ÉDUCATION LA BONNE PROPHYLAXIE DES DENTS SAINES, UNE VIE DURANT Un savoir qui motive Un savoir-faire qui assure
CHEF DE FILE EN BROSSESÀ DENTS CHEF DE FILE EN BROSSETTES INTERDENTAIRES CHEF DE FILE EN ÉDUCATION LA BONNE PROPHYLAXIE DES DENTS SAINES, UNE VIE DURANT Un savoir qui motive Un savoir-faire qui assure
Modules optionnels. Passer à l acte en implantologie
 Passer à l acte en implantologie Modules optionnels est un cycle de formation basé sur des travaux pratiques de chirurgie implantaire, permettant de confirmer les acquis théoriques. À l issue du cursus,
Passer à l acte en implantologie Modules optionnels est un cycle de formation basé sur des travaux pratiques de chirurgie implantaire, permettant de confirmer les acquis théoriques. À l issue du cursus,
Retrouvez votre Sourire! Les implants dentaires peuvent vous aider à retrouver un sourire naturel.
 Retrouvez votre Sourire! Les implants dentaires peuvent vous aider à retrouver un sourire naturel. La Valeur d un Sourire 2 Qu est ce qu un implant dentaire? 3 Comparaison entre implant et dent naturelle
Retrouvez votre Sourire! Les implants dentaires peuvent vous aider à retrouver un sourire naturel. La Valeur d un Sourire 2 Qu est ce qu un implant dentaire? 3 Comparaison entre implant et dent naturelle
l implantologie basale
 Plaquette n 17 6/11/08 11:04 Page 1 Apport de l implantologie basale dans les reconstructions implantaires fixes : une alternative aux greffes osseuses? Denis DOUGNAC-GALANT L omnipraticien est, dans son
Plaquette n 17 6/11/08 11:04 Page 1 Apport de l implantologie basale dans les reconstructions implantaires fixes : une alternative aux greffes osseuses? Denis DOUGNAC-GALANT L omnipraticien est, dans son
Positionnement de l implant
 HORS SÉRIE Hors série - 2009 Positionnement de l implant Déterminants biologiques et précision NobelActive NobelGuide Chirurgie à minima et esthétique ESTHÉTIQUE ET CHIRURGIE GUIDÉE AVEC NOBELACTIVE PAR
HORS SÉRIE Hors série - 2009 Positionnement de l implant Déterminants biologiques et précision NobelActive NobelGuide Chirurgie à minima et esthétique ESTHÉTIQUE ET CHIRURGIE GUIDÉE AVEC NOBELACTIVE PAR
Situation Agent Schéma posologique*
 Le besoin d une antibioprophylaxie pour la prévention d une endocardite infectieuse et d une infection hématogène à la suite d une arthroplastie doit être envisagé sur une base individuelle et en collaboration
Le besoin d une antibioprophylaxie pour la prévention d une endocardite infectieuse et d une infection hématogène à la suite d une arthroplastie doit être envisagé sur une base individuelle et en collaboration
Programme «Implantologie en pratique privée» Ardentis Clinique Dentaire Lausanne Flon Hiver 2012 Lausanne, Suisse
 Programme «Implantologie en pratique privée» Ardentis Clinique Dentaire Lausanne Flon Hiver 2012 Lausanne, Suisse Mardi 24 janvier2012 au vendredi 27 janvier 2012 Informations générales Intervenants Dr
Programme «Implantologie en pratique privée» Ardentis Clinique Dentaire Lausanne Flon Hiver 2012 Lausanne, Suisse Mardi 24 janvier2012 au vendredi 27 janvier 2012 Informations générales Intervenants Dr
Les gencives et la santé générale. Qu est-ce qu une maladie des gencives? d autres types de problèmes de santé ou en causer de nouveaux.
 Les gencives et la santé générale Nous savons tous que la prévention est l une des clés du maintien de la santé générale. Nous faisons de l exercice et nous surveillons notre alimentation pour nous aider
Les gencives et la santé générale Nous savons tous que la prévention est l une des clés du maintien de la santé générale. Nous faisons de l exercice et nous surveillons notre alimentation pour nous aider
Une avancée majeure dans le domaine de l implantologie. Roxolid SLActive Moins invasif pour de nouveaux standards
 Une avancée majeure dans le domaine de l implantologie. Roxolid SLActive Moins invasif pour de nouveaux standards 1 Excellentes performances scientifiquement démontrées. Roxolid est un matériau unique
Une avancée majeure dans le domaine de l implantologie. Roxolid SLActive Moins invasif pour de nouveaux standards 1 Excellentes performances scientifiquement démontrées. Roxolid est un matériau unique
Certificat SSO de formation postgrade en médecine dentaire générale
 Certificat SSO de formation postgrade en médecine dentaire générale Guide Reconnaissance par la SSO du statut de praticien généraliste Le certificat SSO de formation postgrade en médecine dentaire générale
Certificat SSO de formation postgrade en médecine dentaire générale Guide Reconnaissance par la SSO du statut de praticien généraliste Le certificat SSO de formation postgrade en médecine dentaire générale
Département de chirurgie dentaire Service de parodontologie Dr ZAGHEZ M. Polycopies de parodontologie
 Université BADJI Mokhtar Département de chirurgie dentaire Service de parodontologie Faculté de Médecine Dr ZAGHEZ M. Polycopies de parodontologie Introduction : 1. Définitions 2. Objectifs 3. Classification
Université BADJI Mokhtar Département de chirurgie dentaire Service de parodontologie Faculté de Médecine Dr ZAGHEZ M. Polycopies de parodontologie Introduction : 1. Définitions 2. Objectifs 3. Classification
Règlement concernant l obtention du «CERTIFICAT SSO DE FORMATION POSTGRADE (CFP SSO) EN IMPLANTOLOGIE ORALE»
 Règlement concernant l obtention du «CERTIFICAT SSO DE FORMATION POSTGRADE (CFP SSO) EN IMPLANTOLOGIE ORALE» INDEX: 1. Bases 2. Objectifs de formation postgrade 3. Candidature en vue de l obtention du
Règlement concernant l obtention du «CERTIFICAT SSO DE FORMATION POSTGRADE (CFP SSO) EN IMPLANTOLOGIE ORALE» INDEX: 1. Bases 2. Objectifs de formation postgrade 3. Candidature en vue de l obtention du
Université Saint Joseph Faculté de Médecine Dentaire Epreuves de sélection CES/Master Spécialisation Année universitaire 2015-2016
 Université Saint Joseph Faculté de Médecine Dentaire Epreuves de sélection CES/Master Spécialisation Année universitaire 2015-2016 Orthodontie Ma. 07/07/2015 Je. 09/07/2015 Ve. 10/07/2015 Sa. 11/07/2015
Université Saint Joseph Faculté de Médecine Dentaire Epreuves de sélection CES/Master Spécialisation Année universitaire 2015-2016 Orthodontie Ma. 07/07/2015 Je. 09/07/2015 Ve. 10/07/2015 Sa. 11/07/2015
PROGRAMME DU CONCOURS D ACCES AU RESIDANAT DE CHIRURGIE DENTAIRE
 MINISTERE DE L ENSEIGNEMENT SUPERIEUR ET DE LA RECHERCHE SCIENTIFIQUE UNIVERSITE D ALGER DEPARTEMENT DE 1- SPECIALITE : PROTHESE 1 Anatomie dentaire 2 Les matériaux à empreinte 3 Les traitements pré-prothetiques
MINISTERE DE L ENSEIGNEMENT SUPERIEUR ET DE LA RECHERCHE SCIENTIFIQUE UNIVERSITE D ALGER DEPARTEMENT DE 1- SPECIALITE : PROTHESE 1 Anatomie dentaire 2 Les matériaux à empreinte 3 Les traitements pré-prothetiques
La science derrière Sonicare AirFloss
 La science derrière Sonicare AirFloss Table des matières Enlèvement de la plaque 1 Réduction de la gingivite et élimination de la plaque 2-4 Maintien de saines habitudes de brossage 5 Sécurité 6 Préférence
La science derrière Sonicare AirFloss Table des matières Enlèvement de la plaque 1 Réduction de la gingivite et élimination de la plaque 2-4 Maintien de saines habitudes de brossage 5 Sécurité 6 Préférence
D.E.SU. «Parodontologie en Pratique Clinique» (2015-2016)
 D.E.SU. «Parodontologie en Pratique Clinique» (2015-2016) 1 er Séminaire : UE 1 : Les maladies parodontales : étiopathogénie, diagnostic et plan de traitement. UE 2 : La phase étiologique de la thérapeutique
D.E.SU. «Parodontologie en Pratique Clinique» (2015-2016) 1 er Séminaire : UE 1 : Les maladies parodontales : étiopathogénie, diagnostic et plan de traitement. UE 2 : La phase étiologique de la thérapeutique
Brochure Patients. Les implants dentaires : Une solution naturelle et élégante pour retrouver confiance en soi.
 Brochure Patients Les implants dentaires : Une solution naturelle et élégante pour retrouver confiance en soi. Les implants dentaires : la meilleure option de traitement. Qu est-ce qu un implant dentaire?
Brochure Patients Les implants dentaires : Une solution naturelle et élégante pour retrouver confiance en soi. Les implants dentaires : la meilleure option de traitement. Qu est-ce qu un implant dentaire?
Il faut avant de détailler ces différentes. Lésions. infra osseuses. Stratégie de traitement. Parodontologie. Gepi. Gepi
 Gepi Gepi 3w 2w 2 * 1 2 * 1 3 Lésions infra osseuses 1. Lésion infra osseuses à 3 et 2 parois. Stratégie de traitement Catherine Mattout Rubrique Gepi Une meilleure compréhension des mécanismes de la cicatrisation
Gepi Gepi 3w 2w 2 * 1 2 * 1 3 Lésions infra osseuses 1. Lésion infra osseuses à 3 et 2 parois. Stratégie de traitement Catherine Mattout Rubrique Gepi Une meilleure compréhension des mécanismes de la cicatrisation
Retrouver une qualité de vie. Les implants dentaires : la meilleure solution naturelle. Education des patients
 Retrouver une qualité de vie. Les implants dentaires : la meilleure solution naturelle. Education des patients Les implants dentaires : la meilleure option de traitement. Qu est-ce qu un implant dentaire?
Retrouver une qualité de vie. Les implants dentaires : la meilleure solution naturelle. Education des patients Les implants dentaires : la meilleure option de traitement. Qu est-ce qu un implant dentaire?
RÉSUMÉ DES PROTECTIONS ASSURANCE SOINS DENTAIRES RÉGIME DE BASE À L INTENTION DES MEMBRES ORDRE DES COMPTABLES PROFESSIONNELS AGRÉÉS DU QUÉBEC
 RÉSUMÉ DES PROTECTIONS ASSURANCE SOINS DENTAIRES RÉGIME DE BASE À L INTENTION DES MEMBRES ORDRE DES COMPTABLES PROFESSIONNELS AGRÉÉS DU QUÉBEC TABLE DES MATIÈRES ASSURANCE SOINS DENTAIRES RÉGIME DE BASE
RÉSUMÉ DES PROTECTIONS ASSURANCE SOINS DENTAIRES RÉGIME DE BASE À L INTENTION DES MEMBRES ORDRE DES COMPTABLES PROFESSIONNELS AGRÉÉS DU QUÉBEC TABLE DES MATIÈRES ASSURANCE SOINS DENTAIRES RÉGIME DE BASE
PROGRESSONS MAIN DANS LA MAIN EN IMPLANTOLOGIE
 PROGRESSONS MAIN DANS LA MAIN EN IMPLANTOLOGIE Institut de Formation en Parodontologie et Implantologie Orale Véritable formation à la fois clinique & théorique basée sur la transmission des connaissances
PROGRESSONS MAIN DANS LA MAIN EN IMPLANTOLOGIE Institut de Formation en Parodontologie et Implantologie Orale Véritable formation à la fois clinique & théorique basée sur la transmission des connaissances
RÉGIME D ASSURANCE SANTÉ FSSS-FP (CSN)
 Cette version électronique de l assurance soins dentaires est tirée du Régime d assurance collective à l intention des personnes salariées du secteur de la Santé et des Services sociaux FSSS-FP (CSN).
Cette version électronique de l assurance soins dentaires est tirée du Régime d assurance collective à l intention des personnes salariées du secteur de la Santé et des Services sociaux FSSS-FP (CSN).
Règlement SSO relatif à la formation complémentaire de l assistante dentaire
 Règlement SSO relatif à la formation complémentaire de l assistante dentaire L emploi ci-après du féminin n est pas discriminatoire et s applique aux personnes des deux sexes. 1. Cours de formation complémentaire
Règlement SSO relatif à la formation complémentaire de l assistante dentaire L emploi ci-après du féminin n est pas discriminatoire et s applique aux personnes des deux sexes. 1. Cours de formation complémentaire
L hygiène buccale et dentaire chez la personne âgée
 L hygiène buccale et dentaire chez la personne âgée Un constat En France Si les Français déclarent user 1,5 6 brosses à 4,4 dents et 22 tubes de dentifrice par an, Journée CCLIN Paris Nord ARELIN NPC 10
L hygiène buccale et dentaire chez la personne âgée Un constat En France Si les Français déclarent user 1,5 6 brosses à 4,4 dents et 22 tubes de dentifrice par an, Journée CCLIN Paris Nord ARELIN NPC 10
Réflexions sur les possibilités de réponse aux demandes des chirurgiens orthopédistes avant arthroplastie
 Bull. Acad. Natle Chir. Dent., 2007, 50 113 Commission de l exercice professionnel et Groupe de réflexion Réflexions sur les possibilités de réponse aux demandes des chirurgiens orthopédistes avant arthroplastie
Bull. Acad. Natle Chir. Dent., 2007, 50 113 Commission de l exercice professionnel et Groupe de réflexion Réflexions sur les possibilités de réponse aux demandes des chirurgiens orthopédistes avant arthroplastie
INFORMATION DE BASE SUR LES PROCÉDURES CHIRURGICALES. Straumann Dental Implant System
 INFORMATION DE BASE SUR LES PROCÉDURES CHIRURGICALES Straumann Dental Implant System Straumann Dental Implant System L ITI (International Team for Implantology) est partenaire universitaire de l Institut
INFORMATION DE BASE SUR LES PROCÉDURES CHIRURGICALES Straumann Dental Implant System Straumann Dental Implant System L ITI (International Team for Implantology) est partenaire universitaire de l Institut
Straumann Emdogain AVANT QU IL NE SOIT TROP TARD
 Straumann Emdogain AVANT QU IL NE SOIT TROP TARD PRÉSERVATION DES DENTS AVEC STRAUMANN EMDOGAIN Entre 5 et 15 % de la population souffre de parodontite sévère pouvant induire la perte de dents 1,2 Les
Straumann Emdogain AVANT QU IL NE SOIT TROP TARD PRÉSERVATION DES DENTS AVEC STRAUMANN EMDOGAIN Entre 5 et 15 % de la population souffre de parodontite sévère pouvant induire la perte de dents 1,2 Les
DESCRIPTION DE LA GARANTIE D ASSURANCE SOINS DENTAIRES
 Frais admissibles DESCRIPTION DE LA GARANTIE D ASSURANCE SOINS DENTAIRES Les frais admissibles sont les frais raisonnablement engagés, recommandés par une ou un dentiste et justifiés par la pratique courante
Frais admissibles DESCRIPTION DE LA GARANTIE D ASSURANCE SOINS DENTAIRES Les frais admissibles sont les frais raisonnablement engagés, recommandés par une ou un dentiste et justifiés par la pratique courante
RÉSUMÉ DES PROTECTIONS ASSURANCE SOINS DENTAIRES RÉGIME COMPLET À L INTENTION DES MEMBRES ORDRE DES COMPTABLES PROFESSIONNELS AGRÉÉS DU QUÉBEC
 RÉSUMÉ DES PROTECTIONS ASSURANCE SOINS DENTAIRES RÉGIME COMPLET À L INTENTION DES MEMBRES ORDRE DES COMPTABLES PROFESSIONNELS AGRÉÉS DU QUÉBEC TABLE DES MATIÈRES ASSURANCE SOINS DENTAIRES RÉGIME COMPLET
RÉSUMÉ DES PROTECTIONS ASSURANCE SOINS DENTAIRES RÉGIME COMPLET À L INTENTION DES MEMBRES ORDRE DES COMPTABLES PROFESSIONNELS AGRÉÉS DU QUÉBEC TABLE DES MATIÈRES ASSURANCE SOINS DENTAIRES RÉGIME COMPLET
teknika FORMATIONS 2015 // 2016
 teknika FORMATIONS 2015 // 2016 CYCLES COMPLETS CYCLE COMPLET D'IMPLANTOLOGIE OBJECTIFS Délivrer l ensemble des bases et clés de réussite du traitement implantaire au travers d une formation très complète,
teknika FORMATIONS 2015 // 2016 CYCLES COMPLETS CYCLE COMPLET D'IMPLANTOLOGIE OBJECTIFS Délivrer l ensemble des bases et clés de réussite du traitement implantaire au travers d une formation très complète,
Cavité buccale et système dentaire
 Cavité buccale et système dentaire I. Introduction La cavité buccale forme la 1 ère cavité du tube digestif. Les dents ont un rôle : Fonctionnel : mastication, déglutition, phonation Esthétique : expression
Cavité buccale et système dentaire I. Introduction La cavité buccale forme la 1 ère cavité du tube digestif. Les dents ont un rôle : Fonctionnel : mastication, déglutition, phonation Esthétique : expression
Diplôme Universitaire d Implantologie Franco-Canadien (DUIFC) Niveau avancé REGLEMENT DU CONTRÔLE DES CONNAISSANCES
 Diplôme Universitaire d Implantologie Franco-Canadien (DUIFC) Niveau avancé REGLEMENT DU CONTRÔLE DES CONNAISSANCES Vu la loi 84-52 du 26 janvier 1984 sur l enseignement supérieur ; Vu le décret n 84-573
Diplôme Universitaire d Implantologie Franco-Canadien (DUIFC) Niveau avancé REGLEMENT DU CONTRÔLE DES CONNAISSANCES Vu la loi 84-52 du 26 janvier 1984 sur l enseignement supérieur ; Vu le décret n 84-573
Réhabilitation prothétique en cas d édentation partielle: fixe amovible combinée? Céramo-métallique tout céramique? Implants? Tout est possible!
 162 RATIQUE QUOTIDIENNE ET FORMATION COMLÉMENTAIRE BIBLIOGRAHIE VOIR TEXTE ALLEMAND, AGE 154 Dagmar Schnabl Clinique universitaire de prothèse dentaire et de médecine dentaire conservatrice, Innsbruck
162 RATIQUE QUOTIDIENNE ET FORMATION COMLÉMENTAIRE BIBLIOGRAHIE VOIR TEXTE ALLEMAND, AGE 154 Dagmar Schnabl Clinique universitaire de prothèse dentaire et de médecine dentaire conservatrice, Innsbruck
La technologie oscillo-rotative et pulsative les preuves scientifiques
 La technologie oscillo-rotative et pulsative les preuves scientifiques BROSSES ÉLECTRIQUES À la fin des années 1980, lorsqu un ingénieur allemand inventa la première brosse à dents électrique à tête ronde
La technologie oscillo-rotative et pulsative les preuves scientifiques BROSSES ÉLECTRIQUES À la fin des années 1980, lorsqu un ingénieur allemand inventa la première brosse à dents électrique à tête ronde
Service évaluation des actes professionnels
 TRAITEMENT DES AGÉNÉSIES DENTAIRES MULTIPLES LIÉES AUX DYSPLASIES ECTODERMIQUES OU À D'AUTRES MALADIES RARES, CHEZ L ENFANT ATTEINT D OLIGODONTIE, AVEC POSE DE 2 IMPLANTS (VOIRE 4 MAXIMUM) UNIQUEMENT DANS
TRAITEMENT DES AGÉNÉSIES DENTAIRES MULTIPLES LIÉES AUX DYSPLASIES ECTODERMIQUES OU À D'AUTRES MALADIES RARES, CHEZ L ENFANT ATTEINT D OLIGODONTIE, AVEC POSE DE 2 IMPLANTS (VOIRE 4 MAXIMUM) UNIQUEMENT DANS
Information pour le patient
 Information pour le patient Plus de qualité de vie avec des implants dentaires SWISS PRECISION AND INNOVATION. 1 Table des matières Quelle est l importance des dents pour notre qualité de vie? 4 Qu est-ce
Information pour le patient Plus de qualité de vie avec des implants dentaires SWISS PRECISION AND INNOVATION. 1 Table des matières Quelle est l importance des dents pour notre qualité de vie? 4 Qu est-ce
L HYGIÉNISTE DENTAIRE ET L ONCOLOGIE
 L HYGIÉNISTE DENTAIRE ET L ONCOLOGIE Par Monique Gemme, H.D., diplômée du Cégep Édouard- Montpetit en 1988, pratiquant depuis 1989 au centre de Prosthodontie Maxillo-Faciale de L hôpital Notre-Dame du
L HYGIÉNISTE DENTAIRE ET L ONCOLOGIE Par Monique Gemme, H.D., diplômée du Cégep Édouard- Montpetit en 1988, pratiquant depuis 1989 au centre de Prosthodontie Maxillo-Faciale de L hôpital Notre-Dame du
PARODONTOPATHIES : DIAGNOSTIC ET TRAITEMENTS. Mai 2002. Service des recommandations et références professionnelles
 PARODONTOPATHIES : DIAGNOSTIC ET TRAITEMENTS Mai 2002 Service des recommandations et références professionnelles Tous droits de traduction, d'adaptation et de reproduction par tous procédés, réservés pour
PARODONTOPATHIES : DIAGNOSTIC ET TRAITEMENTS Mai 2002 Service des recommandations et références professionnelles Tous droits de traduction, d'adaptation et de reproduction par tous procédés, réservés pour
LIGNES DIRECTRICES CLINIQUES TOUT AU LONG DU CONTINUUM DE SOINS : Objectif de ce chapitre. 6.1 Introduction 86
 LIGNES DIRECTRICES CLINIQUES TOUT AU LONG DU CONTINUUM DE SOINS : ÉTABLISSEMENT DE LIENS ENTRE LES PERSONNES CHEZ QUI UN DIAGNOSTIC D INFECTION À VIH A ÉTÉ POSÉ ET LES SERVICES DE SOINS ET DE TRAITEMENT
LIGNES DIRECTRICES CLINIQUES TOUT AU LONG DU CONTINUUM DE SOINS : ÉTABLISSEMENT DE LIENS ENTRE LES PERSONNES CHEZ QUI UN DIAGNOSTIC D INFECTION À VIH A ÉTÉ POSÉ ET LES SERVICES DE SOINS ET DE TRAITEMENT
Un patient de 58 ans nous est. Mise en place d un implant au travers de tissu dentaire. Vers un changement de paradigme? Implantologie.
 formation Implantologie Mise en place d un implant au travers de tissu dentaire Vers un changement de paradigme? Mithridade Davarpanah, Serge Szmukler-Moncler Keyvan Davarpanah, Philippe Rajzbaum Le but
formation Implantologie Mise en place d un implant au travers de tissu dentaire Vers un changement de paradigme? Mithridade Davarpanah, Serge Szmukler-Moncler Keyvan Davarpanah, Philippe Rajzbaum Le but
Profil professionnel
 Profil professionnel Contenu 1. Introduction 5 2. La profession en bref 7 3. Cahier des charges et compétences 8 d une hygiéniste dentaire dipl. ES 4. Exigences posées à l hygiéniste dentaire dipl. ES
Profil professionnel Contenu 1. Introduction 5 2. La profession en bref 7 3. Cahier des charges et compétences 8 d une hygiéniste dentaire dipl. ES 4. Exigences posées à l hygiéniste dentaire dipl. ES
PAN CEPH 3D CAS CLINIQUES. Apport du cône beam en cabinet dentaire
 PAN CEPH 3D CAS CLINIQUES Apport du cône beam en cabinet dentaire CAS CLINIQUES - IMAGERIE 3D Introduction Bonjour, Nous vous invitons à découvrir dans cette brochure quelques exemples concrets de l apport
PAN CEPH 3D CAS CLINIQUES Apport du cône beam en cabinet dentaire CAS CLINIQUES - IMAGERIE 3D Introduction Bonjour, Nous vous invitons à découvrir dans cette brochure quelques exemples concrets de l apport
Manuel d hygiène bucco-dentaire Destiné à la formation de prophylaxistes
 Manuel d hygiène bucco-dentaire Destiné à la formation de prophylaxistes élaboré pour le SDI par Graziella Secci hygiéniste dentaire [email protected] SDI 2006 / 2007; Ed. n 1 La cavité buccale - Anatomie
Manuel d hygiène bucco-dentaire Destiné à la formation de prophylaxistes élaboré pour le SDI par Graziella Secci hygiéniste dentaire [email protected] SDI 2006 / 2007; Ed. n 1 La cavité buccale - Anatomie
CAS CLINIQUES. Technologie
 CAS CLINIQUES Technologie 1 APPLICATIONS CLINIQUES DE LA TECHNOLOGIE B.LED F.L.A.G. TM for B.LED est un liquide fluorescent révélateur de plaque dentaire. Utilisé en avec la lumière bleue de la pièce à
CAS CLINIQUES Technologie 1 APPLICATIONS CLINIQUES DE LA TECHNOLOGIE B.LED F.L.A.G. TM for B.LED est un liquide fluorescent révélateur de plaque dentaire. Utilisé en avec la lumière bleue de la pièce à
Apport de la TDM dans les cellulites cervico-faciales
 Apport de la TDM dans les cellulites cervico-faciales A propos de 35cas L.Derouich, N.El Benna, N.Moussali, A.Gharbi, A.Abdelouafi Service de Radiologie Hôpital 20 Aout CHU Ibn Roch Casablanca Maroc plan
Apport de la TDM dans les cellulites cervico-faciales A propos de 35cas L.Derouich, N.El Benna, N.Moussali, A.Gharbi, A.Abdelouafi Service de Radiologie Hôpital 20 Aout CHU Ibn Roch Casablanca Maroc plan
Formation en Implantologie
 COURS EN IMPLANTOLOGIE Saint - Domingue (République Dominicaine) Pratique clinique sur patients [email protected] +212(0) 5 37 68 32 03 COURS PRATIQUE EN IMPLANTOLOGIE À SAINT - DOMINGUE Pratiques
COURS EN IMPLANTOLOGIE Saint - Domingue (République Dominicaine) Pratique clinique sur patients [email protected] +212(0) 5 37 68 32 03 COURS PRATIQUE EN IMPLANTOLOGIE À SAINT - DOMINGUE Pratiques
Pourquoi et comment dépister la plus fréquente des infections buccales?
 L A B O U C H E R É V È L E L E S S E C R E T S D U C O R P S Pourquoi et comment dépister la plus fréquente des infections buccales? 3 par Daniel Picard Roger, un camionneur de 44 ans, souffre d un embonpoint
L A B O U C H E R É V È L E L E S S E C R E T S D U C O R P S Pourquoi et comment dépister la plus fréquente des infections buccales? 3 par Daniel Picard Roger, un camionneur de 44 ans, souffre d un embonpoint
cursus d implantologie orale Les clés du succès par le compagnonnage
 cursus d implantologie orale Les clés du succès par le compagnonnage Validé par un certificat - Crédit de 200 points Accrédité par le Conseil National de la Formation Continue en Odontologie Numéro d accréditation
cursus d implantologie orale Les clés du succès par le compagnonnage Validé par un certificat - Crédit de 200 points Accrédité par le Conseil National de la Formation Continue en Odontologie Numéro d accréditation
VOTRE TALENT. NOTRE TECHNOLOGIE. L AJUSTEMENT PARFAIT.
 VOTRE TALENT. NOTRE TECHNOLOGIE. L AJUSTEMENT PARFAIT. itero distribution exclusive en Europe par La révolution numérique Un nouveau visage pour la dentisterie La technologie numérique assure dès le départ
VOTRE TALENT. NOTRE TECHNOLOGIE. L AJUSTEMENT PARFAIT. itero distribution exclusive en Europe par La révolution numérique Un nouveau visage pour la dentisterie La technologie numérique assure dès le départ
Recherche alphabétique : A-B-C-D-E-F-G-I-M-O-P-R-S-T
 lexiquedentaire Recherche alphabétique : A-B-C-D-E-F-G-I-M-O-P-R-S-T A Adjointe Prothèse adjointe : Prothèse amovible, totale ou partielle, caractérisée par la présence d une plaquebase ; Amovible Prothèse
lexiquedentaire Recherche alphabétique : A-B-C-D-E-F-G-I-M-O-P-R-S-T A Adjointe Prothèse adjointe : Prothèse amovible, totale ou partielle, caractérisée par la présence d une plaquebase ; Amovible Prothèse
Centre desoins Dentaires 1/5
 2.1.3. PRESTATIONS CENTRE DE SOINS DENTAIRES 2.1.3.1. PRESTATIONS ODONTOLOGIQUES (decision 02/05/12) - tarif 2013 *à chaque fois qu'il y aura métal précieux et/ou usinage, cela sera facturé en supplément
2.1.3. PRESTATIONS CENTRE DE SOINS DENTAIRES 2.1.3.1. PRESTATIONS ODONTOLOGIQUES (decision 02/05/12) - tarif 2013 *à chaque fois qu'il y aura métal précieux et/ou usinage, cela sera facturé en supplément
Faculté de médecine dentaire PLAN DE COURS
 Programme Programme Nature 1-300-1-0 - Doctorat en médecine dentaire[bloc 80 B] Obligatoire Date de création: 3/13/2002 Modification: 12/15/2014 Titre(s) Prothèse complète préclinique 1 Cycle: Premier
Programme Programme Nature 1-300-1-0 - Doctorat en médecine dentaire[bloc 80 B] Obligatoire Date de création: 3/13/2002 Modification: 12/15/2014 Titre(s) Prothèse complète préclinique 1 Cycle: Premier
Piliers en or sans engagement. Guide de restauration
 Piliers en or sans engagement Guide de restauration 86 Options de restauration avec les composants en or sans engagement Lespiliers en or sans engagement sont utilisés pour réaliser des restaurations sur
Piliers en or sans engagement Guide de restauration 86 Options de restauration avec les composants en or sans engagement Lespiliers en or sans engagement sont utilisés pour réaliser des restaurations sur
APPUIS-COUDES MOBILES POUR RÉDUIRE LE TRAVAIL STATIQUE DE LA CEINTURE SCAPULAIRE DU PERSONNEL DENTAIRE
 APPUIS-COUDES MOBILES POUR RÉDUIRE LE TRAVAIL STATIQUE DE LA CEINTURE SCAPULAIRE DU PERSONNEL DENTAIRE PROTEAU ROSE-ANGE Association pour la santé et la sécurité au travail, secteur affaires sociales (ASSTSAS),
APPUIS-COUDES MOBILES POUR RÉDUIRE LE TRAVAIL STATIQUE DE LA CEINTURE SCAPULAIRE DU PERSONNEL DENTAIRE PROTEAU ROSE-ANGE Association pour la santé et la sécurité au travail, secteur affaires sociales (ASSTSAS),
Le contexte de la profession en santé dentaire publique...5
 Table des matières Introduction...1 Module 1 Le contexte de la profession en santé dentaire publique...5 Chapitre 1..Historique de la profession d hygiéniste dentaire en santé dentaire publique au Québec...7
Table des matières Introduction...1 Module 1 Le contexte de la profession en santé dentaire publique...5 Chapitre 1..Historique de la profession d hygiéniste dentaire en santé dentaire publique au Québec...7
Dr FOUGERAIS Guillaume, formateur Génération Implant, Nantes.
 La photographie intra buccale : méthode de réalisation. Dr FOUGERAIS Guillaume, formateur Génération Implant, Nantes. La photographie numérique est un formidable outil de communication pour nos patients
La photographie intra buccale : méthode de réalisation. Dr FOUGERAIS Guillaume, formateur Génération Implant, Nantes. La photographie numérique est un formidable outil de communication pour nos patients
Dossier Administratif du Patient
 Handident Franche-Comté CHBM - service ORL (Docteur LEGER) Cadre réservé Handident FC N adhérent au réseau Handident FC 2, rue du Docteur Flamand 25209 MONTBELIARD Cedex Dossier Administratif du Patient
Handident Franche-Comté CHBM - service ORL (Docteur LEGER) Cadre réservé Handident FC N adhérent au réseau Handident FC 2, rue du Docteur Flamand 25209 MONTBELIARD Cedex Dossier Administratif du Patient
L implantologie : l art parfait du camouflage grâce à la technologie CFAO
 étude de cas _ L implantologie : l art parfait du camouflage grâce à la technologie CFAO Auteur_ Fig. 1 Fig. 2 Fig. 3 Fig. 1_État initial. Fig. 2_Bridge Maryland prêt à la pose. Fig. 3_Extraction. Fig.
étude de cas _ L implantologie : l art parfait du camouflage grâce à la technologie CFAO Auteur_ Fig. 1 Fig. 2 Fig. 3 Fig. 1_État initial. Fig. 2_Bridge Maryland prêt à la pose. Fig. 3_Extraction. Fig.
Inserts DiaStemm compatibles Swiss Made La Haute Technologie à un prix inégalé
 Inserts DiaStemm compatibles Swiss Made La Haute Technologie à un prix inégalé La précision de l horlogerie suisse au service du dentaire Certification ISO 9001 / ISO 13485 CE 1253 EMS KAVO SONOSOFT 1A
Inserts DiaStemm compatibles Swiss Made La Haute Technologie à un prix inégalé La précision de l horlogerie suisse au service du dentaire Certification ISO 9001 / ISO 13485 CE 1253 EMS KAVO SONOSOFT 1A
UNIVERSITE BADJI MOKHTAR - ANNABA FACULTE DE MEDECINE DEPARTEMENT DE CHIRURGIE DENTAIRE SERVICE DE PARODONTOLOGIE. 4 ème Année MOBILITE DENTAIRE
 UNIVERSITE BADJI MOKHTAR - ANNABA FACULTE DE MEDECINE DEPARTEMENT DE CHIRURGIE DENTAIRE SERVICE DE PARODONTOLOGIE Dr M.ZAGHEZ Polycopie de Parodontologie http://zaghez.net76.net/ 4 ème Année MOBILITE DENTAIRE
UNIVERSITE BADJI MOKHTAR - ANNABA FACULTE DE MEDECINE DEPARTEMENT DE CHIRURGIE DENTAIRE SERVICE DE PARODONTOLOGIE Dr M.ZAGHEZ Polycopie de Parodontologie http://zaghez.net76.net/ 4 ème Année MOBILITE DENTAIRE
La première fois qu elle est venue au laboratoire, elle avait un
 ARTICLE SPÉCIALISÉ : ELLE N A PLUS PEUR DE RIRE MARIA Saga Zirkonia - Des histoires du monde de «Zirkonzahn» 1 Luca Nelli Fig. 1 : Elle n a plus peur de rire Maria La première fois qu elle est venue au
ARTICLE SPÉCIALISÉ : ELLE N A PLUS PEUR DE RIRE MARIA Saga Zirkonia - Des histoires du monde de «Zirkonzahn» 1 Luca Nelli Fig. 1 : Elle n a plus peur de rire Maria La première fois qu elle est venue au
Service de Médecine Dentaire Spécialisée
 Clinique Saint-Jean ASBL Service de Médecine Dentaire Spécialisée a santé au cœur de Bruxelles Clinique Saint-Jean Bienvenue Le service de médecine dentaire spécialisée de la clinique Saint-Jean vous souhaite
Clinique Saint-Jean ASBL Service de Médecine Dentaire Spécialisée a santé au cœur de Bruxelles Clinique Saint-Jean Bienvenue Le service de médecine dentaire spécialisée de la clinique Saint-Jean vous souhaite
Manuel pour l examen spécialisé SSRD
 Swiss Society for Reconstructive Dentistry Schweizerische Gesellschaft für Rekonstruktive Zahnmedizin Société Suisse de Médecine Dentaire Reconstructive Società Svizzera di odontoiatria Ricostruttiva En
Swiss Society for Reconstructive Dentistry Schweizerische Gesellschaft für Rekonstruktive Zahnmedizin Société Suisse de Médecine Dentaire Reconstructive Società Svizzera di odontoiatria Ricostruttiva En
À L A D I S P O S I T I O N D E S M E M B R E S D E S Y N D I C A T S A F F I L I É S À L A C E N T R A L E D E S S Y N D I C A T S D U Q U É B E C
 R É G I M E C O M P L É M E N T A I R E 1 D E S O I N S D E N T A I R E S J À L A D I S P O S I T I O N D E S M E M B R E S D E S Y N D I C A T S A F F I L I É S À L A C E N T R A L E D E S S Y N D I C
R É G I M E C O M P L É M E N T A I R E 1 D E S O I N S D E N T A I R E S J À L A D I S P O S I T I O N D E S M E M B R E S D E S Y N D I C A T S A F F I L I É S À L A C E N T R A L E D E S S Y N D I C
La fumée de tabac secondaire (FTS) en Mauricie et au Centre-du- Québec, indicateurs du plan commun tirés de l ESCC de 2007-2008
 La fumée de tabac secondaire (FTS) en Mauricie et au Centre-du- Québec, indicateurs du plan commun tirés de l ESCC de 2007-2008 Ce document se veut une analyse succincte des indicateurs se rapportant à
La fumée de tabac secondaire (FTS) en Mauricie et au Centre-du- Québec, indicateurs du plan commun tirés de l ESCC de 2007-2008 Ce document se veut une analyse succincte des indicateurs se rapportant à
Combien coûtent vos soins dentaires?
 Combien coûtent vos soins dentaires? Enquête nationale MC sur les soins dentaires Alliance nationale des Mutualités chrétiennes 03-04-2014 Research & Development Bram Peters et Pauline van Cutsem Table
Combien coûtent vos soins dentaires? Enquête nationale MC sur les soins dentaires Alliance nationale des Mutualités chrétiennes 03-04-2014 Research & Development Bram Peters et Pauline van Cutsem Table
Régime d assurance collective
 Régime d assurance collective Assurance vie de base (participation obligatoire) 3 mois de service actif Fin d emploi Montant assuré (arrondi au multiple supérieur de 500 $) Employé actif (cadres, professeurs,
Régime d assurance collective Assurance vie de base (participation obligatoire) 3 mois de service actif Fin d emploi Montant assuré (arrondi au multiple supérieur de 500 $) Employé actif (cadres, professeurs,
ÉLUS MUNICIPAUX RETRAITÉS Groupe 71H64
 ÉLUS MUNICIPAUX RETRAITÉS Groupe 71H64 SSQ, Société d assurance-vie inc. 90 Dispositions générales Le présent document décrit les dispositions contractuelles en vigueur le 1 er janvier 2009. Catégorie
ÉLUS MUNICIPAUX RETRAITÉS Groupe 71H64 SSQ, Société d assurance-vie inc. 90 Dispositions générales Le présent document décrit les dispositions contractuelles en vigueur le 1 er janvier 2009. Catégorie
Réhabilitation implanto-prothétique et papille.
 Réhabilitation implanto-prothétique et papille. Diplôme Universitaire d Implantologie et d Esthétique Dentaire d Evry Docteur Gouët Emmanuel TJAN et coll. 1984 : 454 sujets étude sur le niveau du bord
Réhabilitation implanto-prothétique et papille. Diplôme Universitaire d Implantologie et d Esthétique Dentaire d Evry Docteur Gouët Emmanuel TJAN et coll. 1984 : 454 sujets étude sur le niveau du bord
VOTRE TALENT. NOTRE TECHNOLOGIE. UN AJUSTEMENT PARFAIT.
 VOTRE TALENT. NOTRE TECHNOLOGIE. UN AJUSTEMENT PARFAIT. LA RÉVOLUTION NUMÉRIQUE LE NOUVEAU VISAGE DE LA DENTISTERIE LA TECHNOLOGIE NUMÉRIQUE PERMET DE PRENDRE À TOUT COUP UNE EMPREINTE PLUS EXACTE, POUR
VOTRE TALENT. NOTRE TECHNOLOGIE. UN AJUSTEMENT PARFAIT. LA RÉVOLUTION NUMÉRIQUE LE NOUVEAU VISAGE DE LA DENTISTERIE LA TECHNOLOGIE NUMÉRIQUE PERMET DE PRENDRE À TOUT COUP UNE EMPREINTE PLUS EXACTE, POUR
Malgré les évolutions technologiques. Prothèse implantaire fixe scellée et vissée à l heure du numérique. Spécial IMPLANTOLOGIE. prothèse implantaire
 prothèse implantaire Dans le cadre d une réhabilitation orale implantaire, la finalité de notre traitement est la prothèse qui est placée sur les implants. Pour que cette prothèse soit fonctionnelle et
prothèse implantaire Dans le cadre d une réhabilitation orale implantaire, la finalité de notre traitement est la prothèse qui est placée sur les implants. Pour que cette prothèse soit fonctionnelle et
Id-No. 1326315 www.bvdm-online.de
 LE MagaZINE international POUR les CLieNts ET ParteNaires DE STRAUMANN 1 2013 LE WORKFLOW * DigitaL lux de travail Print compensated Id-No. 1326315 www.bvdm-online.de Mentions légales STARGET LE MAGAZINE
LE MagaZINE international POUR les CLieNts ET ParteNaires DE STRAUMANN 1 2013 LE WORKFLOW * DigitaL lux de travail Print compensated Id-No. 1326315 www.bvdm-online.de Mentions légales STARGET LE MAGAZINE
L INSUFFISANCE CARDIAQUE
 L INSUFFISANCE CARDIAQUE EXISTE-T-IL DES TRAITEMENTS À BASE DE CELLULES SOUCHES POUR L INSUFFISANCE CARDIAQUE? Bien qu aucun traitement à base de cellules souches pour l insuffisance cardiaque n ait encore
L INSUFFISANCE CARDIAQUE EXISTE-T-IL DES TRAITEMENTS À BASE DE CELLULES SOUCHES POUR L INSUFFISANCE CARDIAQUE? Bien qu aucun traitement à base de cellules souches pour l insuffisance cardiaque n ait encore
DESCRIPTION DES SOINS DENTAIRES ET OCULAIRES. assuré par. Contrat 5492 Participants actifs
 DESCRIPTION DES SOINS DENTAIRES ET OCULAIRES assuré par Contrat 5492 Participants actifs En vigueur le 2 avril 2010 DESCRIPTION SOMMAIRE SOINS DENTAIRES Frais de prévention (ex. : examen, radiographie,
DESCRIPTION DES SOINS DENTAIRES ET OCULAIRES assuré par Contrat 5492 Participants actifs En vigueur le 2 avril 2010 DESCRIPTION SOMMAIRE SOINS DENTAIRES Frais de prévention (ex. : examen, radiographie,
CH Marches de Bretagne/Mme ROUANET 05/06/2015 2
 Choix thème HBD souvent insuffisante dans la population en générale HBD nombreux bénéfices médicaux, psychologiques et sociaux Plusieurs fonctions (mastication, déglutition et esthétique) permis par les
Choix thème HBD souvent insuffisante dans la population en générale HBD nombreux bénéfices médicaux, psychologiques et sociaux Plusieurs fonctions (mastication, déglutition et esthétique) permis par les
PROJET DE FORMATION À LA COLLABORATION INTERPROFESSIONNELLE AU DÉPARTEMENT DE RADIOLOGIE DU CHUM (CENTRE HOSPITALIER DE L UNIVERSITÉ DE MONTRÉAL)
 PROJET DE FORMATION À LA COLLABORATION INTERPROFESSIONNELLE AU DÉPARTEMENT DE RADIOLOGIE DU CHUM (CENTRE HOSPITALIER DE L UNIVERSITÉ DE MONTRÉAL) Sophie Tremblay-Paquet, MD Résidente en Radiologie Diagnostique,
PROJET DE FORMATION À LA COLLABORATION INTERPROFESSIONNELLE AU DÉPARTEMENT DE RADIOLOGIE DU CHUM (CENTRE HOSPITALIER DE L UNIVERSITÉ DE MONTRÉAL) Sophie Tremblay-Paquet, MD Résidente en Radiologie Diagnostique,
DIPLÔME UNIVERSITAIRE DE DENTISTERIE ESTHÉTIQUE
 UNIVERSITAT DE LES VALLS FACULTÉ DE MÉDECINE DENTAIRE PRINCIPAUTÉ D'ANDORRE DIPLÔME UNIVERSITAIRE DE DENTISTERIE ESTHÉTIQUE Les diplômes de l Universitat de les Valls sont reconnus par l Union Européenne
UNIVERSITAT DE LES VALLS FACULTÉ DE MÉDECINE DENTAIRE PRINCIPAUTÉ D'ANDORRE DIPLÔME UNIVERSITAIRE DE DENTISTERIE ESTHÉTIQUE Les diplômes de l Universitat de les Valls sont reconnus par l Union Européenne
Information à un nouveau donneur de cellules souches du sang
 Information à un nouveau donneur de cellules souches du sang Pour des raisons de simplification, les dénominations masculines s appliquent également aux femmes. La transplantation de cellules souches du
Information à un nouveau donneur de cellules souches du sang Pour des raisons de simplification, les dénominations masculines s appliquent également aux femmes. La transplantation de cellules souches du
Le traitement par prothèse amovible partielle métallique dans la ville d Antsirabe : propositions d amélioration
 Le traitement par prothèse amovible partielle métallique dans la ville d Antsirabe : propositions d amélioration Auteurs : RASOAMANARIVO Noro, Département de Prothèse, IOSTM Université de Mahajanga, RALAIARIMANANA
Le traitement par prothèse amovible partielle métallique dans la ville d Antsirabe : propositions d amélioration Auteurs : RASOAMANARIVO Noro, Département de Prothèse, IOSTM Université de Mahajanga, RALAIARIMANANA
Le don de moelle osseuse
 Le don de moelle osseuse Enfant, je rêvais de sauver des vies. Aujourd hui, je le fais. Grande cause nationale 2009 Olivier, 4 ans Olivier, 32 ans Établissement relevant du ministère de la santé Le don
Le don de moelle osseuse Enfant, je rêvais de sauver des vies. Aujourd hui, je le fais. Grande cause nationale 2009 Olivier, 4 ans Olivier, 32 ans Établissement relevant du ministère de la santé Le don
Se sentir soi-même. Comment la restauration de vos dents peut changer votre vie.
 Se sentir soi-même. Comment la restauration de vos dents peut changer votre vie. Évitez-vous de sourire parce qu'il vous manque une ou plusieurs dents? À quand remonte la dernière fois où vous avez croqué
Se sentir soi-même. Comment la restauration de vos dents peut changer votre vie. Évitez-vous de sourire parce qu'il vous manque une ou plusieurs dents? À quand remonte la dernière fois où vous avez croqué
INTRODUCTION. en améliorant la prise en charge de l'hygiène bucco-dentaire dans ces établissements, en facilitant l'accès aux soins bucco-dentaires.
 INTRODUCTION I. MOTIFS DE L'ENQUETE L'accès aux soins bucco-dentaires des personnes âgées dépendantes peut être problématique avec pour conséquence un mauvais état de santé bucco-dentaire, d'autant plus
INTRODUCTION I. MOTIFS DE L'ENQUETE L'accès aux soins bucco-dentaires des personnes âgées dépendantes peut être problématique avec pour conséquence un mauvais état de santé bucco-dentaire, d'autant plus
En partenariat avec www.dentalformation.com Le grand portail de la formation dentaire
 En partenariat avec www.dentalformation.com Le grand portail de la formation dentaire Faculté de Chirurgie Dentaire de Garancière L EsThéTiquE En implantologie sous la direction de anne BenHaMou Objectifs
En partenariat avec www.dentalformation.com Le grand portail de la formation dentaire Faculté de Chirurgie Dentaire de Garancière L EsThéTiquE En implantologie sous la direction de anne BenHaMou Objectifs
TECHNIQUES D AVENIR LASER DOPPLER IMAGING LASER DOPPLER IMAGING LASER DOPPLER IMAGING
 TECHNIQUES D AVENIR Jonathan LONDNER, Aurélie HAUTIER Centre Régional de Traitement des Grands Brûlés Service de chirurgie Plastique, Hôpital de la Conception, Marseille. DIAGNOSTIC DÉTERSION BOURGEONNEMENT
TECHNIQUES D AVENIR Jonathan LONDNER, Aurélie HAUTIER Centre Régional de Traitement des Grands Brûlés Service de chirurgie Plastique, Hôpital de la Conception, Marseille. DIAGNOSTIC DÉTERSION BOURGEONNEMENT
Prestations. 1. Implantologie
 1 Prestations 1. Implantologie 1.1. Remplacement de 5 différents systèmes d implantation adaptés aux exigences spécifiques des patients (implantation osseuse, esthétique, Risques médicaux généraux etc.)
1 Prestations 1. Implantologie 1.1. Remplacement de 5 différents systèmes d implantation adaptés aux exigences spécifiques des patients (implantation osseuse, esthétique, Risques médicaux généraux etc.)
Encyclopédie de la. Nutrition. Clinique Féline. Pascale Pibot Vincent Biourge Denise Elliott
 Fermez cette fenêtre pour retourner sur IVIS Encyclopédie de la Nutrition Clinique Féline Pascale Pibot Vincent Biourge Denise Elliott DMV, Responsable des Éditions Scientifiques, Communication, Groupe
Fermez cette fenêtre pour retourner sur IVIS Encyclopédie de la Nutrition Clinique Féline Pascale Pibot Vincent Biourge Denise Elliott DMV, Responsable des Éditions Scientifiques, Communication, Groupe
Monsieur L., âgé de 20 ans, consulte en urgence pour
 Cabinet Laboratoire R e s t a u r a t i o n p ro t h é t i q u e d une canine maxillaire fracturée G. FOUGERAIS, chirurgien-dentiste J. LE PAN, prothésiste dentaire Comment évalue-t-on les conséquences
Cabinet Laboratoire R e s t a u r a t i o n p ro t h é t i q u e d une canine maxillaire fracturée G. FOUGERAIS, chirurgien-dentiste J. LE PAN, prothésiste dentaire Comment évalue-t-on les conséquences
Recommandations régionales Prise en charge des carcinomes cutanés
 Recommandations régionales Prise en charge des carcinomes cutanés - décembre 2009 - CARCINOMES BASOCELLULAIRES La chirurgie : traitement de référence et de 1 ère intention Classification clinique et histologique
Recommandations régionales Prise en charge des carcinomes cutanés - décembre 2009 - CARCINOMES BASOCELLULAIRES La chirurgie : traitement de référence et de 1 ère intention Classification clinique et histologique
JOURNÉE DE CONFÉRENCES DES PROFESSEURS DE FACULTÉS FRANCAISES
 JOURNÉE DE CONFÉRENCES DES PROFESSEURS DE FACULTÉS FRANCAISES teknika VENDREDI 28 MARS 2014 en direct à sallanches (74) Retransmission à paris et bordeaux Pr Jean-Luc VEYRUNE Dr Cédric HUARD Faculté de
JOURNÉE DE CONFÉRENCES DES PROFESSEURS DE FACULTÉS FRANCAISES teknika VENDREDI 28 MARS 2014 en direct à sallanches (74) Retransmission à paris et bordeaux Pr Jean-Luc VEYRUNE Dr Cédric HUARD Faculté de
CATALOGUE OEIL DENTAIRE 2015 : CHIRURGIE MUCO-GINGIVALE
 CATALOGUE OEIL DENTAIRE 2015 : CHIRURGIE MUCO-GINGIVALE CHIRURGIE MUCO-GINGIVALE : 41 vidéos» CCL347 La régénération parodontale» CCL333 Pose d'un implant en 14 en un temps chirugical avec greffe de conjonctif
CATALOGUE OEIL DENTAIRE 2015 : CHIRURGIE MUCO-GINGIVALE CHIRURGIE MUCO-GINGIVALE : 41 vidéos» CCL347 La régénération parodontale» CCL333 Pose d'un implant en 14 en un temps chirugical avec greffe de conjonctif
L e M aga Z i n e p o U r c L i e n t s e t pa r t e n a i r es d e s t r au M a n n 2 2012 votre partenaire de ChOix
 LE MAGAZine POUR CLients et partenaires de straumann 2 2012 votre partenaire de choix Print compensated Id-No. 1218748 www.bvdm-online.de Mentions légales STARGET LE MAGAZINE INTERNATIONAL POUR LES CLIENT(E)S
LE MAGAZine POUR CLients et partenaires de straumann 2 2012 votre partenaire de choix Print compensated Id-No. 1218748 www.bvdm-online.de Mentions légales STARGET LE MAGAZINE INTERNATIONAL POUR LES CLIENT(E)S
