Pas de consigne particulière en dehors de rapporter les mammographies antérieures.
|
|
|
- Georgette Bouchard
- il y a 10 ans
- Total affichages :
Transcription
1 Sénologie 705
2 Sein Fiche 1 Mammographie de dépistage organisé Introduction Examen réalisé chez les femmes de 50 à 74 ans répondant aux critères d inclusion du Dépistage Organisé (Bulletin Officiel n , Arrêté du 27 septembre 2001), modifié par un arrêté du 29 septembre 2006). Palpation des seins : debout ou assise (meilleure palpation des quadrants supérieurs) et Préparation Pas de consigne particulière en dehors de rapporter les mammographies antérieures. Matériel Le matériel, numérique ou analogique, doit répondre aux normes AFFSAPS du contrôle de qualité des installations de mammographie. Positionnement de la patiente Voir détails sur le site ( Face Oblique externe (Fig 1) Des incidences standard peuvent, si nécessaire, être ajoutées dans le bilan de dépistage : profil strict, face tournée, cliché avec compression localisée avec ou sans agrandissement géométrique. Prise des clichés Fig 1. Oblique externe Le mode tout automatique est conseillé, avec cellule placée sur les structures denses rétroaréolaires, et noircissement 0 préconisé (comme sur le test hebdomadaire du fantôme). 706
3 Vérification des paramètres utilisés pour la prise du cliché. Vérification de l incidence et de qualité des clichés. Les clichés mammographiques numérisés doivent être à l échelle 1/1, pour des raisons de mesure, de comparaison et de suivi. s de lecture : lecture en symétrie et en comparaison avec les clichés antérieurs sur négatoscope dédié dans une ambiance respectant les bonnes conditions de lecture. Compte rendu Titre : Mammographie bilatérale. Type et date de mise en service de l appareil. Identification de la patiente : Nom, prénom, date de naissance, date et type d examen, date du compte rendu, médecin traitant et/ou correspondant (si différents), identité du radiologue. Indications : Age de la femme ; motif de l examen : dépistage organisé ; examen clinique : résultats ; facteurs de risques éventuels ; antécédents personnels ou familiaux (branches maternelles ou paternelles) de cancer du sein ou de l ovaire (préciser l âge du diagnostic) ; antécédents personnels médicochirurgicaux mammaires (y compris prothèses) ; ménopause/ Traitement hormonal substitutif; anciens bilans disponibles pour comparaison (préciser le type et la date des examens). : Face et oblique externe bilatérale. Préciser si des clichés complémentaires sont réalisés (profil, localisé, etc.). Mentionner s il y a des prothèses, leur type et les incidences réalisées. Indication obligatoire de la dosimétrie : Deux cas peuvent se présenter : Soit la dose glandulaire moyenne est affichée sur le pupitre. Additionner les doses par incidence, séparément pour le sein gauche et le sein droit. Soit elle n est pas affichée. Deux procédés peuvent être utilisés : - faire référence à la dose glandulaire moyenne mesurée sur fantôme lors du contrôle semestriel et procéder de la même façon que ci-dessus ; - faire référence à la dose d entrée à la peau mesurée sur fantôme. Dose glandulaire moyenne délivrée pour l ensemble de l examen en mgy ou Valeur de dose mesuré sur fantôme (Contrôle de Qualité externe) - Journal Officiel n 226 du 29 Septembre 2006 page texte n 35. Difficultés techniques à mentionner dans le CR : seins asymétriques, difficultés de positionnement (épaule bloquée, femmes handicapées...). Résultats Composition du sein Selon les 4 catégories de la classification BI-RADS * (appelée aussi classification ACR) (*ACR BI-RADS - Mammographie. 2 e édition française basée sur la 4 e édition américaine. Edité par la Société Française de Radiologie). Mammographie normale Libellé de compte rendu suggéré : Plan cutané normal. Absence de masse, de distorsion architecturale ou d asymétrie de densité. Aucun foyer de calcifications détecté. Conclusion : Mammographie normale : Sein droit : BI-RADS (ou ACR) 1, Sein gauche : BI-RADS (ou ACR) 1. Mammographie anormale b Description des anomalies Masse : forme/densité/contours/anomalies associées. Calcifications : type morphologique/distribution spatiale/anomalies associées. Distorsion architecturale : anomalies associées. 707
4 Cas spéciaux : structure tubulaire asymétrique, ganglion intramammaire, asymétrie focale de densité, asymétrie globale... Signes associés : cutanés (dont lésions cutanées), rétraction mamelonnaire, épaississement du stroma, adénopathie axillaire. b Cas des lésions multiples Descriptions séparées, sein par sein, lésion par lésion, en débutant par la catégorie la plus péjorative. Indiquer les clichés spécifiques réalisés pour préciser une anomalie (agrandissement/ localisés sous compression/manœuvre d Eklund en cas de prothèse/incidence de Cléopâtre...). b Localisation de la lésion Description successive de chacun des seins. Situation de la lésion dans les 3 dimensions du sein nécessitant des clichés orthogonaux (Face + Profil Strict à 90 ). Quadrant : Sup-Ext/Sup-Int/Inf-Ext/Inf-Int/rétro-aréolaire/central (union de tous les quadrants)/ prolongement axillaire. Profondeur : antérieur/médian/postérieur. b Taille de la lésion Mesure au minimum du plus grand axe en mm (en précisant l incidence sur laquelle la mesure a été effectuée). En cas de contours spiculés, préciser la taille du centre dense et la taille totale, spicules inclus. b Comparaison aux examens antérieurs éventuels Préciser le type et les dates. Importante en cas de doute sur l existence ou l interprétation d une image : Apparition/ Stabilité/Evolution péjorative ou non. Attention! La comparaison ne doit pas fausser le diagnostic ni la conduite à tenir : une image suspecte, même stable, ne modifie pas sa classification. Synthèse et conclusion Synthèse courte et claire. Mammographie normale ou sans aucun élément suspect. Mammographie suspecte : description brève des anomalies avec type, localisation, éventuelle évolution, degré de suspicion. Classification BI-RADS (ou ACR 0 à 5) droite/gauche systématique. Recommandation avec conduite à tenir, cohérente avec le classement BI-RADS (ou ACR), tenant compte de l ensemble des examens réalisés (en retenant la classification la plus péjorative). Si anomalie : autres(s) examen(s) d imagerie de surveillance (préciser le délai) /prélèvement percutané/autres examens d imagerie/avis spécialisé/consultation pluridisciplinaire. Transmission de l information BI-RADS (ou ACR) 1 ou 2 : Compte rendu, films, fiche renseignée et mammographie précédente adressés à la structure de gestion (où aura lieu la deuxième lecture). Compte rendu oral à la femme et information sur la possibilité d une reconvocation en cas de dossier positivé en deuxième lecture. La patiente récupère les clichés par courrier ou chez le radiologue. BI-RADS (ou ACR) 3, 4 ou 5 : Compte rendu, films rendus directement à la patiente. Fiche renseignée adressée à la structure de gestion. 708
5 Sein Fiche 2 Mammographie de dépistage hors programme de dépistage organisé Introduction Examen réalisé chez les femmes ne pouvant entrer dans le cadre du dépistage organisé des cancers du sein. Dépistage sur prescription individuelle (examen prescrit par le médecin traitant ou le gynécologue) pour les femmes avant 50 ans et après 74 ans. Il n y a pas de consensus sur la fréquence entre deux dépistages (1 an, 18 mois, 2 ans,...). Dans la tranche d âge ans, dépistage des femmes présentant un risque particulier : suspicion de risque génétique ou mutation génétique prouvée, antécédents personnels de cancer du sein ou de lésion à risque... Palpation des seins : debout ou assise (meilleure palpation des quadrants supérieurs) et Voir Fiche Sein-1, Mammographie de dépistage organisé, page 706. Compte rendu Voir Fiche Sein-1, Mammographie de dépistage organisé, page 706. Il n y a pas lieu dans ce cas de transmettre le dossier à une structure de gestion. 709
6 Sein Fiche 3 Mammographie d une patiente symptomatique Introduction La mammographie est réalisée pour explorer un symptôme : masse palpable (pour les femmes jeunes, l échographie est le premier examen à réaliser), écoulement galactophorique, adénopathie axillaire, maladie de Paget du mamelon, mastodynies (douleur non rythmée par le cycle, unilatérale, localisée, persistante), déformation du sein ou du mamelon... L échographie complète le bilan si les données diagnostiques de la mammographie ne sont pas suffisantes. Un bilan d imagerie normal n innocente pas une anomalie clinique suspecte. Palpation des seins : debout ou assise (meilleure palpation des quadrants supérieurs) et Préparation Rapporter les mammographies antérieures. Matériel Le matériel, analogique ou numérique, doit répondre aux normes AFFSAPS du contrôle de qualité des installations de mammographie. Positionnement de la patiente ( Trois incidences par sein : nécessité d avoir deux incidences orthogonales (face, oblique externe, profil strict). Prise des clichés Le mode tout automatique est conseillé, avec position de la cellule sur les structures denses rétroaréolaires. Un noircissement 0 est préconisé (comme sur le test hebdomadaire du fantôme). Vérification des constantes délivrées après la prise du cliché. Vérification de la qualité des clichés : positionnement, netteté, noircissement... s de lecture : lecture en symétrie et en comparaison avec les clichés antérieurs sur négatoscope dédié, dans une ambiance respectant les bonnes conditions de lecture. Compte rendu Titre : mammographie bilatérale. Type et date de mise en service de l appareil. Identification de la patiente : nom, prénom, date de naissance, date et type d examen, date du compte rendu, médecin traitant et/ou correspondant (si différents), identité du radiologue (fonction). Indication : Age de la femme. 710
7 Motif de l examen : décrire le symptôme. : résultats. Facteurs de risques éventuels. Antécédents personnels ou familiaux de cancer du sein ou de l ovaire. Antécédents personnels médicochirurgicaux mammaires (y compris prothèses). Ménopause/Traitement hormonal substitutif. Anciens bilans disponibles pour comparaison. : face, profil, oblique externe bilatérale. Dosimétrie (cf. Fiche Sein-1, Mammographie de dépistage organisé, page 706) : Dose glandulaire moyenne délivrée pour l ensemble de l examen en mgy ou Valeur de dose mesurée sur fantôme (Contrôle de Qualité externe) - JO n 226 du 29 septembre 2006 page texte n 35. Difficultés techniques éventuelles à mentionner dans le compte rendu : seins asymétriques, difficultés de positionnement (épaule bloquée, femmes handicapées...). Résultats Composition du sein Selon les 4 types de la classification BI-RADS (ou ACR). Mammographie normale Les phrases suivantes : «L architecture mammaire est harmonieuse. Il n y a pas d anomalie visible sur la mammographie», ou «Absence d image spiculée, de désorganisation de l architecture mammaire ou de masse. Aucun foyer de calcifications. Plans cutanés normaux» peuvent être utilisées. Conclusion : Mammographie normale : BI-RADS (ou ACR) 1 droit, BI RADS (ou ACR) 1 gauche. Mettre en exergue qu une mammographie normale n élimine pas un cancer et demander la poursuite des investigations si l impression clinique est à la malignité (microbiopsie guidée par la clinique ou l échographie). Mammographie anormale b Description des anomalies Masse : forme, densité, contours. Calcifications : type, distribution. Distorsion architecturale, asymétrie. Autres signes : cutanés, mamelonnaires, ganglion intramammaire adénopathie axillaire, structure tubulaire... En cas de lésions multiples : descriptions séparées, lésion par lésion, sein par sein. Indiquer les clichés spécifiques réalisés pour préciser une anomalie (agrandissement géométrique, clichés localisés sous compression sans agrandissement, incidence d Eklund, incidence de Cléopâtre...). Mentionner s il y a des prothèses, leur type et leur morphologie. b Localisation de la lésion Situation de la lésion dans les 3 dimensions du sein. Préciser sa topographie : Côté droit/gauche ; Quadrant : Sup-Ext/Sup-Int/Inf-Ext/Inf-Int/rétroaréolaire/central (dans l axe du mamelon sur les deux incidences)/prolongement axillaire ; profondeur : antérieur/médian/postérieur. b Taille de la lésion Mesurer au minimum le plus grand axe en mm (en précisant l incidence sur laquelle la mesure a été effectuée). Une mesure bidimentionnelle est recommandée. En cas d image spiculaire, préciser la taille du centre dense et la taille totale, spicules inclus. b Comparaison aux examens antérieurs Importante en cas de doute sur l existence ou l interprétation d une image : Apparition/ Stabilité/Evolution péjorative ou non. 711
8 Attention! La comparaison ne doit pas fausser le diagnostic et la conduire à tenir : une image suspecte, même stable ne modifie pas sa classification. Si une échographie est réalisée : vérifier la corrélation topographique des anomalies décrites entre l ensemble des examens et le mentionner dans le compte rendu. Synthèse et conclusion Synthèse courte et claire. Mammographie normale. Si, malgré la mammographie normale, il existe un élément clinique suspect, recommander la poursuite des investigations. Présence d une anomalie typiquement bénigne, corrélée à la clinique. Présence d une anomalie suspecte : Description brève des anomalies avec type, localisation, éventuelle évolution, degré de suspicion. Classification BI-RADS (ou ACR) 0 ou 3 à 5 droite/ gauche. Recommandation avec proposition de conduite à tenir, cohérente avec la classification BI-RADS (ou ACR) (en gardant la classification la plus péjorative), tenant compte de l ensemble des examens réalisés : surveillance (délai), prélèvement percutané, autre examens d imagerie, avis spécialisé, consultation pluridisciplinaire... Transmission de l information Explication orale (mentionnée dans le compte rendu écrit) et remise du compte rendu écrit et des films à la patiente. Sein Fiche 4 Mammographie d un sein inflammatoire Introduction La mammographie essaie de faire la distinction entre une inflammation d origine bénigne et un processus malin inflammatoire, véritable urgence thérapeutique. Préparation Apporter les mammographies antérieures. Matériel Cf. Fiche Sein-1, Mammographie de dépistage organisé, page 706. Positionnement ( Cf. Fiche Sein-1, Mammographie de dépistage organisé, page 706. Si les seins sont sensibles, la compression peut être difficile. S assurer qu elle soit satisfaisante avant la prise du cliché. Si le sein est très inflammatoire, augmenter le noircissement. 712
9 Palpation des seins : debout ou assise (meilleure palpation des quadrants supérieurs) et Compte rendu Titre, identification de la patiente. Cf. Fiche Sein-1, Mammographie de dépistage organisé, page 706. Indication : Age de la femme. Motif de l examen : description des symptômes et noter la date d apparition et le traitement (si il y a eu prescription). Résultats de l examen clinique. Facteurs de risques éventuels. Antécédents personnels ou familiaux de cancer du sein ou de l ovaire. Antécédents personnels médicochirurgicaux mammaires (y compris prothèses). Ménopause/Traitement hormonal substitutif. Anciens bilans disponibles pour comparaison. : Cf Fiche Sein-1, Mammographie de dépistage organisé, page 706. Résultats Composition du sein Selon les 4 types de la classification BI-RADS. Existence d une anomalie mammographique suspecte. Masse : forme/densité/contours ; Calcifications : type/distribution ; distorsion architecturale/asymétrie. Autres signes : cutanés (épaississement cutané ou aréolomammelonnaire, œdème du sous-derme, adénopathie axillaire...). Décrire l anomalie. En cas des lésions multiples, en faire des descriptions séparées, lésion par lésion, sein par sein. Localisation et taille de la lésion, comparaison aux examens antérieurs. Cf. Fiche Sein-1, Mammographie de dépistage organisé, page 706. Pas d anomalie focale mammographique. Les images se limitent à un épaississement cutané ou/et aréolomammelonnaire, œdème du sous-derme ou diffus... Faire une échographie systématique à la recherche d une cible (une cible est une anomalie focalisée clinique, mammographique ou échographique susceptible de donner lieu à un prélèvement). Dans tous les cas rechercher soigneusement une cible clinique mammaire (formation palpable, induration) ou axillaire (adénopathie). Indiquer la dosimétrie (cf. Fiche Sein-1, Mammographie de dépistage organisé, page 706). Synthèse Après un bref rappel des anomalies, classification BI-RADS de 3 à 5 avec recommandations et conduite à tenir. Cible mammographique. S il existe une cible mammographique (masse ou microcalcifications) ou échographique BI-RADS 4 ou 5, préconiser des prélèvements sans délai. Pas de cible, mais masse palpable. S il n y a pas de cible à la mammographie ou l échographie, mais qu il existe une masse palpable ou des adénopathies axillaires, faire dans tous les cas des prélèvements histologiques ou cytologiques. Ni cible, ni masse palpable. S il n existe ni cible mammographique ni cible échographique, la mammographie ne montrant que des signes inflammatoires (cutanés, œdème diffus... voire fièvre), ni masse palpable, ni adénopathie axillaire, certains proposent une IRM (sa réalisation ne doit pas retarder la prise en charge de la patiente). Si, après l IRM, n y a toujours pas de cible, on peut : soit proposer un traitement d épreuve antibiotique et anti-inflammatoire pendant 10 à 15 jours. En l absence de restitutio ad integrum, nouveau contrôle d imagerie et prélèvement histologique à jours, soit mammaire, soit cutané ; soit, étant donné le mauvais pronostic des cancers du sein inflammatoires et la nécessité de traitement chimiothérapique urgent, effectuer d emblée des cytoponctions multidirectionnelles à la recherche de cellules malignes ou une biopsie cutanée. 713
10 Conclusion S il existe une cible, des prélèvement sont d emblée recommandés, sauf si la clinique et le contexte (post-partum, allaitement...) évoquent très fortement un abcès (traitement antiinflammatoire et antibiotique d épreuve indiqué). S il n existe pas de cible des prélèvements multidirectionnels ou cutanés et/ou un traitement d épreuve s imposent, car une imagerie normale n exclut pas un cancer du sein. En l absence de restitutio ad integrum, nouveau contrôle d imagerie et prélèvement histologique à jours (mammaire ou cutané). Transmission de l information Explication orale (mentionnée dans le compte rendu écrit) et remise du compte rendu écrit et des films à la patiente. Sein Fiche 5 Mammographie chez des femmes ayant des prothèses mammaires Introduction Préciser si la ou les prothèses ont été implantées dans un but esthétique ou de reconstruction après cancer. Préparation Rapporter les mammographies antérieures. Palpation des seins : debout ou assise (meilleure palpation des quadrants supérieurs) et Matériel Cf. Fiche Sein-1, Mammographie de dépistage organisé, page 706. Positionnement ( En l absence de coque fibreuse autour de la prothèse, la technique d Ecklund (manœuvre qui consiste à chasser la prothèse en arrière pour visualiser le maximum de glande) doit être utilisée de face et/ou de profil. Un cliché en oblique externe comprimant la prothèse doit être réalisé. Prise des clichés Cf. Fiche Sein-1, Mammographie de dépistage organisé, page
11 Lorsque le refoulement de la prothèse est possible, la cellule peut être utilisée. Dans le cas contraire et sur le cliché en oblique externe, il vaut mieux travailler manuellement. L échographie a une large indication dans les seins porteurs de prothèses. Compte rendu Titre, identification de la patiente. Cf. Fiche Sein-1, Mammographie de dépistage organisé, page 706. Indication : Age de la femme. Motif de l examen : dépistage systématique du cancer du sein chez une femme porteuse d une prothèse cosmétique, surveillance d un sein reconstruit après mastectomie pour cancer, suspicion de rupture de prothèse... Date de mise en place et type de la prothèse (silicone, etc.), localisation (prépectorale ou rétropectorale). Résultats de l examen clinique : classification de Baker, suspicion de rupture, masse... Facteurs de risques éventuels. Antécédents personnels ou familiaux de cancer du sein ou de l ovaire. Antécédents personnels médicochirurgicaux mammaires. Ménopause/traitement hormonal substitutif. Anciens bilans disponibles pour comparaison. Préciser la technique particulière utilisée. Mentionner les difficultés techniques au niveau des prothèses, difficultés de positionnement (épaule bloquée, femmes handicapées...). Dosimétrie. Cf. Fiche Sein-1, Mammographie de dépistage organisé, page 706. Résultats Pour chaque sein : Composition du sein Selon les 4 types de la classification BI-RADS (ou ACR) cf. fiche 1 mammographie de dépistage. Mammographie normale en dehors de la présence de la prothèse : BI-RADS (ou ACR) 1. Constatations bénignes : BI-RADS (ou ACR) 2. Présence d anomalie suspecte. Description des anomalies en dehors de la prothèse (cf. fiche 1 mammographie de dépistage). Anomalie de la ou des prothèses : hernie, coque, rupture intra ou extracapsulaire. Recherche de siliconome, si rupture. En cas de lésions multiples : les décrire séparément, donner leur localisation y compris par rapport à la prothèse. Localisation, taille de la lésion, comparaison aux examens antérieurs : cf. Fiche Sein-1, Mammographie de dépistage organisé, page 706. Dosimétrie. Synthèse Synthèse courte et claire : Les seins, en dehors de la prothèse. Cf. Fiche Sein-1, Mammographie de dépistage organisé, page 706. Les prothèses. Intégrité ou non, hernie, rupture intra ou extracapsulaire, existence de siliconome. Limite de l examen (IRM à demander en fonction de la clinique, la mammographie et l échographie). Transmission de l information Compte rendu oral et remise du compte rendu écrit et des films à la femme. 715
12 Sein Fiche 6 Mammographie des seins traités Introduction Une mammographie de surveillance annuelle à vie doit être réalisé chez les femmes ayant un antécédent personnel de cancer du sein. Selon les équipes, la première mammographie est effectuée de 6 à 12 mois après le traitement. Préparation Pas de consigne particulière, sinon celle de rapporter les mammographies antérieures, y compris préthérapeutiques. Il est important d avoir le maximum d information sur le cancer traité (côté, topographie dans le sein, signe d appel radiologique, histologie). Interrogatoire : symptomatologie douloureuse? modification du sein? Inspection : siège et aspect de la ou des cicatrice (s) (péri-aréolaire, sein, creux axillaire), peau... : rechercher une rétraction cutanée, une voussure, inspecter le sillon sous-mammaire. Palpation des seins : debout ou assise (quadrants supérieurs) et couchée (meilleure palpation du sillon sous-mammaire). Palpation des creux axillaires, sus claviculaires et base du cou. Matériel Le matériel, numérique ou analogique, doit répondre aux normes AFFSAPS du contrôle de qualité des installations de mammographie (Annexe au JO n 83 du 8 avril 2003, page 6228, parution au BO du avril Site AFFSAPS : agmed.sante.gouv.fr). Incidences ( Habituellement trois incidences sont réalisées : face, profil strict (dans tous les cas où il existe des remaniements post-thérapeutiques), oblique externe. Dans certains cas particuliers, deux incidences peuvent suffire. Des incidences peuvent éventuellement être ajoutées : face tournée, cliché en compression localisé, agrandissements géométriques centrés sur le site opératoire. Prise des clichés Le mode tout automatique est conseillé, avec position de la cellule sur les structures denses rétroaréolaires et noircissement 0 (comme sur le test hebdomadaire du fantôme). Vérification des constantes délivrées après la prise du cliché. Critères de qualité des clichés : incidence/qualité. de lecture Comparaison avec les clichés antérieurs sur négatoscope dédié dans une ambiance respectant les bonnes conditions de lecture. Dans les seins denses de classe 3 et 4, une échographie mammaire est réalisée de façon large. Compte rendu Titre, type et date de mise ne service de l appareil, identification de la patiente : cf. Fiche Sein- 1, Mammographie de dépistage organisé, page
13 Indication : Age de la femme. Motif de l examen : cancer du sein droit et/ou gauche traité (année, types de traitement : chirurgie, radiothérapie, chimiothérapie, hormonothérapie). : résultats. Facteurs de risques éventuels : antécédents personnels ou familiaux (branches maternelle ou paternelle) de cancer du sein ou de l ovaire (préciser l âge au diagnostic). Antécédents personnels médicochirurgicaux mammaires (y compris prothèses). Ménopause. Anciens bilans disponibles pour comparaison (il est important de disposer de l ensemble des mammographies de la patiente). : Face et oblique externe bilatérale et incidences complémentaires éventuelles. Dose glandulaire moyenne délivrée pour l ensemble de l examen en mgy ou Valeur de dose mesuré sur fantôme (CQ externe) - JO n 226 du 29 septembre 2006 page texte n 35. Difficultés techniques à mentionner dans le compte rendu : seins asymétriques, difficultés de positionnement (épaule bloquée, femmes handicapées...). Résultats Composition du sein Selon les 4 types de la classification BI-RADS. Dans les seins denses de classe 3 et 4 : compléter par une échographie mammaire. Mammographie normale Aspect post-thérapeutique bénin (du sein traité). Pas d image suspecte décelée en comparaison avec le bilan antérieur (date). Sein controlatéral normal. Conclusion : sein (côté) postthérapeutique bénin ACR 2, sein (côté) normal : ACR 1. Mammographie pathologique Description des anomalies. Cf. Fiche Sein-1, Mammographie de dépistage organisé, page 706. Localisation de la lésion : situation de la lésion dans les 3 dimensions du sein. Nécessité de clichés orthogonaux (face + profil strict 90 ). Description successive. Côté droit/gauche. Quadrant : Sup-Ext/Sup-Int/Inf-Ext/Inf-Int/rétroaréolaire/central (union de tous les quadrants)/prolongement axillaire. Profondeur (divisé en 3) : antérieur/médian/postérieur. Taille de la lésion. Mesure au minimum du plus grand axe en mm (en précisant l incidence sur laquelle la mesure a été effectuée). En cas de contours spiculés, préciser la taille du centre dense et la taille totale, spicules inclus. Comparaison aux examens antérieurs (préciser le type et les dates) : importante en cas de doute sur l existence ou l interprétation d une image. Apparition/Stabilité/Evolution péjorative ou non. Attention! la comparaison ne doit pas fausser le diagnostic et la conduire à tenir : une image suspecte même stable ne modifie pas sa classification. Synthèse Synthèse courte et claire : Mammographie normale ou sans aucun élément suspect (post-thérapeutique bénigne). Mammographie suspecte : description brève des anomalies avec type, localisation, éventuelle évolution, degré de suspicion. Classification ACR (0 à 5) droite/gauche. Recommandation avec conduire à tenir, cohérente avec le classement ACR, tenant compte de l ensemble des examens réalisés (en gardant la classification la plus péjorative). Si anomalie : autre(s) examen(s) d imagerie/surveillance (préciser le délai)/prélèvement percutané/autre examens d imagerie/avis spécialisé/consultation pluridisciplinaire. Transmission de l information Compte rendu oral et remise des films et du compte rendu écrit à la patiente. 717
14 Sein Fiche 7 Exploration d une anomalie non palpable dépistée par mammographie : échographie Introduction L échographie mammaire est un examen de seconde intention devant une anomalie non palpable dépistée par mammographie. L échographie est précédée d un interrogatoire, de la lecture du dossier d imagerie, et d un examen clinique dirigé par l anomalie mammographique afin de vérifier qu elle est réellement non palpable. Matériel Sondes et réglages adaptées à l exploration des organes superficiels : sondes linéaires, au minimum de 7,5 MHz, suffisamment larges (au moins 4 cm) pour obtenir une exploration de l ensemble de la glande jusqu au muscle pectoral. Positionnement de la patiente Décubitus latéral oblique plus ou moins prononcé afin d étaler la glande de façon harmonieuse sur la paroi thoracique, bras homolatéral relevé au-dessus de la tête. Compression Elle doit être suffisante mais non douloureuse, permettant d associer la palpation à l exploration ultrasonore. Elle réduit l épaisseur de la glande, supprime les atténuations liées aux crêtes de Duret, détecte et analyse mieux les anomalies profondes, apprécie la compressibilité et la mobilité d une lésion. Echographie dans deux plans orthogonaux, en procédant quadrant par quadrant Les deux plans orthogonaux peuvent être soit axial et sagittal, soit radiaire et antiradiaire. Seins volumineux : exploration des quadrants inférieurs et des sillons sous-mammaires de préférence en décubitus strict, afin de bien dégager ces zones. Dans tous les cas, explorer la totalité du sein : en haut jusque dans la région sousclaviculaire et le creux axillaire, en bas les sillons sous-mammaires, en dedans l espace intermammaire, la région rétroaréolaire (technique adaptée : angulation de la sonde, déplacement du mamelon, etc.) en insistant sur les zones périphériques du sein, plus difficiles à voir en mammographie. Une exploration bilatérale peut être réalisée, si elle s avère utile pour le diagnostic de nature de l anomalie (lésions multiples du même type) ou pour le bilan d extension d une tumeur. Méthode de lecture et compte rendu Méthode de lecture : utiliser le lexique du BI-RADS Ultrasons* pour analyser et décrire les anomalies observées. ( *ACR BI-RADS(r) - Ultrasons. 2 e édition française basée sur la 4 e édition américaine. Edité par la Société Française de Radiologie). Compte rendu Il comporte : L appareil utilisé et sa date de première mise en service. L histoire clinique et l indication de l examen. La description de la ou des lésions : forme, contour, orientation, échostructure ; dimensions. Mesurer le plus grand axe de la masse, ainsi que son plus grand diamètre antéropostérieur dans le même plan et dans un plan orthogonal. La position est donnée en utilisant la localisation anatomique par quadrants (supéro-externe ou supéro-interne, inféro-externe ou inféro-interne, région rétroaréolaire, région centrale, prolongement axillaire). On peut 718
15 également donner la position de la lésion sur un rayon horaire en précisant sa distance par rapport au mamelon (ex : 50 mm du mamelon à 9 h) (Fig 1). Cette description horaire ne s applique pas aux lésions rétroaréolaires ou centrales ni aux lésions du prolongement axillaire. La profondeur est calculée à partir du plan cutané, en évitant une pression trop importante de la sonde. La comparaison avec les examens précédents. La corrélation avec les signes cliniques, mammographiques ou de l IRM. L évaluation globale finale en catégories échographiques 1 à 6 du BI-RADS. Les recommandations sur la conduite à tenir. Fig 1. Masse de 10 7 mm, située à 38 mm du mamelon à 12 h 30 Transmission de l information Les clichés fournis seront identifiés (identification de la patiente, date, côté exploré), démonstratifs, bien annotés, lisibles par un clinicien. Ils comprendront toutes les images pathologiques significatives. Ces images doivent comporter leur localisation par texte ou pictogramme, dans un quadrant ou/et par rayon horaire et distance au mamelon, ainsi que leurs dimensions. 719
16 Sein Fiche 8 Exploration d une masse palpable : échographie Introduction L exploration échographique d une masse palpable du sein est le plus souvent un examen de seconde intention réalisé après la mammographie, plus rarement un examen de première intention, notamment chez la femme jeune (classiquement avant 30 ans), la femme enceinte, dans les syndromes inflammatoires, etc. Palpation des seins : debout ou assise (meilleure palpation des quadrants supérieurs) et Matériel, positionnement de la patiente, déroulement de l examen, acquisition des images : cf. Fiche Sein-7, Exploration d une anomalie non palpable dépistée par mammographie : échographie, page 718. Dans cette indication spécifique, l examen clinique recherche les signes associés suspects : adhérence de la masse, rétraction cutanée et/ou mamelonnaire, adénopathie, etc. Bien s assurer que la masse vue à l échographie correspond à la masse palpée. Méthode de lecture, compte rendu, transmission de l information : cf. Fiche Sein-7, Exploration d une anomalie non palpable dépistée par mammographie : échographie, page 718. Sein Fiche 9 Exploration des syndromes inflammatoires du sein : échographie Introduction Selon l importance du syndrome inflammatoire, de la symptomatologie douloureuse, de l âge (femme jeune) et du contexte (grossesse, etc.), l échographie sera réalisée en première intention ou en complément d une mammographie. Palpation des seins : debout ou assise (meilleure palpation des quadrants supérieurs) et 720
17 Matériel, positionnement de la patiente, déroulement de l examen, acquisition des images : cf. Fiche Sein-7, Exploration d une anomalie non palpable dépistée par mammographie : échographie, page 718. Dans ce contexte inflammatoire la priorité est de rechercher un cancer : masse tumorale et/ou adénopathies. En l absence de masse suspecte, la présence d adénopathies doit faire poursuivre les investigations (mammographie, IRM, ponction ganglionnaire). Une mammographie est le plus souvent indispensable : recherche de microcalcifications suspectes. Recherche d abcès ou de kystes «compliqués» (on entend par «kyste compliqué» une formation n ayant pas les caractéristiques d un kyste typique : abcès, processus hémorragique...). Rechercher des trajets lymphatiques superficiels dilatés, des modifications de la peau (épaississement). Méthode de lecture, compte rendu, transmission de l information : cf. Fiche Sein-7, Exploration d une anomalie non palpable dépistée par mammographie : échographie, page 718. Le cancer inflammatoire étant une urgence oncologique, toute cible visible (masse, microcalcification...) devra faire l objet d un prélèvement anatomopathologique percutané (biopsie guidée). En cas d absence de cible, deux attitudes sont possibles en fonction du terrain et de la clinique : des prélèvements cytologiques multidirectionnels, voire des biopsies cutanées dans la zone inflammatoire, ou un traitement d épreuve avec contrôle à court terme et suivi à moyen terme jusqu à rémission complète. Cette conduite à tenir est identique à celle conseillée dans la fiche «mammographie sein inflammatoire» (cf. Fiche Sein-4, Mammographie d un sein inflammatoire, page 712). Sein Fiche 10 Exploration d une anomalie non palpable de découverte fortuite par IRM ou TDM : échographie Introduction L objectif est de voir si l échographie orientée peut visualiser l anomalie IRM ou TDM afin d en analyser les caractères et surtout, de guider si nécessaire des prélèvements et/ou orienter une chirurgie. En effet les prélèvements sous IRM et TDM, plus complexes et plus lourds, sont à l heure actuelle peu pratiqués. Palpation des seins : debout ou assise (meilleure palpation des quadrants supérieurs) et Matériel, positionnement de la patiente, déroulement de l examen, acquisition des images : cf. Fiche Sein-7, Exploration d une anomalie non palpable dépistée par mammographie : échographie, page 718. Bien que l exploration échographique concerne la totalité du sein où siège l anomalie IRM ou TDM, l exploration est particulièrement ciblée sur la zone d intérêt révélée par l IRM ou la TDM. Elle doit tenir compte des modifications topographiques liés à la position différente de la patiente lors de ces techniques. Méthode de lecture, compte rendu, transmission de l information : cf. Fiche Sein-7, Exploration d une anomalie non palpable dépistée par mammographie : échographie, page
18 Sein Fiche 11 Bilan d extension locale d un cancer du sein : échographie Introduction Dans le cadre du bilan d extension locale du cancer du sein, l échographie a pour objectif de préciser les caractéristiques du cancer, mais aussi de rechercher d autres localisations tumorales et un envahissement ganglionnaire. Cependant, l échographie n est pas suffisamment performante pour le diagnostic et le bilan d extension intracanalaire des cancers. Palpation des seins : debout ou assise (meilleure palpation des quadrants supérieurs) et Matériel, positionnement de la patiente, déroulement de l examen, acquisition des images : cf. Fiche Sein-7, Exploration d une anomalie non palpable dépistée par mammographie : échographie, page 718. Objectifs spécifiques Préciser la localisation de la tumeur : quadrant, rayon horaire, distance au mamelon. Mesurer les dimensions de la tumeur, en incluant la couronne hyperéchogène éventuelle, selon au moins deux axes (le plus grand axe et l axe perpendiculaire à celui-ci). Rechercher d autres localisations homolatérales (avec leur topographie et leur distance par rapport à la lésion principale) ou controlatérales. Rechercher une extension ganglionnaire axillaire, qui en cas de positivité du prélèvement anatomopathologique, permet d éviter la technique du «ganglion sentinelle». La mise en place d un clip avant ou pendant le traitement peut être utile pour identifier le site tumoral en cas de régression complète. Méthode de lecture, compte rendu, transmission de l information : cf. Fiche Sein-7, Exploration d une anomalie non palpable dépistée par mammographie : échographie, page
19 Sein Fiche 12 Surveillance d un cancer du sein sous chimiothérapie : échographie Introduction L objectif est d évaluer par des examens successifs, en association avec la clinique et la mammographie, la réponse tumorale au traitement. Palpation des seins : debout ou assise (meilleure palpation des quadrants supérieurs) et Matériel, positionnement de la patiente, déroulement de l examen, acquisition des images : cf. Fiche Sein-7, Exploration d une anomalie non palpable dépistée par mammographie : échographie, page 718. Objectifs spécifiques Evaluer la réponse tumorale : Mesure de la tumeur résiduelle (trois axes et si possible estimation du volume) avec les mêmes repères que sur les examens précédents. Appréciation de son aspect (zones de nécrose). Evaluation de la réponse tumorale en comparant les mesures de la tumeur avant et après traitement, en évaluant les zones de nécrose. La mise en place d un clip avant ou pendant le traitement peut être utile pour identifier le site tumoral en cas de régression complète. Compte rendu Voir Fiche Sein-7, Exploration d une anomalie non palpable dépistée par mammographie : échographie, page 718. Evaluation de la réponse thérapeutique : dimensions tumorales, si possible estimation du volume, aspect tumoral (nécrose visible ou non), comparaison avec les examens de référence, diminution des adénopathies. Transmission de l information Cf. Fiche Sein-7, Exploration d une anomalie non palpable dépistée par mammographie : échographie, page
20 Sein Surveillance du sein après mammectomie et reconstruction : échographie Fiche 13 Introduction L échographie mammaire a pour objectifs d évaluer une complication post-thérapeutique, une récidive homolatérale, un cancer controlatéral. Palpation des seins : debout ou assise (meilleure palpation des quadrants supérieurs) et Matériel, positionnement de la patiente, déroulement de l examen, acquisition des images : cf. Fiche Sein-7, Exploration d une anomalie non palpable dépistée par mammographie : échographie, page 718. Sein reconstruit Implant (prothèse) : Rechercher des signes de rupture intra ou extra capsulaire, un épanchement. Rechercher d une récidive tumorale dans le tissu de recouvrement (en principe exceptionnelle). Greffe (reconstruction du sein par lambeau). Recherche d une exceptionnelle récidive, en règle en périphérie de la greffe. Sein controlatéral En complément de la mammographie selon la densité du sein et une éventuelle intervention plastique associée (implant controlatéral, symétrisation, etc.). Méthode de lecture, compte rendu, transmission de l information : cf. Fiche Sein-7, Exploration d une anomalie non palpable dépistée par mammographie : échographie, page
21 Sein Fiche 14 IRM mammaire bilatérale diagnostique Indication L exploration simultanée des deux seins est indiquée lorsque l indication est justifiée par un bilan d extension préthérapeutique, une surveillance postopératoire ou le dépistage des femmes à haut risque génétique. Palpation des seins : debout ou assise (meilleure palpation des quadrants supérieurs) et Préparation S assurer de l absence de contre-indication à l IRM (cf. fiche page 55) et à l injection de gadolinium (cf. fiche CIRTACI page 57). S assurer d une bonne coopération de la patiente (immobilité parfaite). Il est préférable de réaliser l examen durant la deuxième semaine du cycle chez les femmes réglées, ou après arrêt du traitement hormonal substitutif de 2 mois en l absence d urgence diagnostique. Antenne dédiée au sein et logiciel adapté. Patiente en procubitus avec compression modérée du sein pour limiter les mouvements du sein (une compression trop marquée risque de masquer les prises de contraste). Voie d abord veineuse périphérique avec long raccord pour éviter de déplacer la table lors de l injection. L utilisation d un injecteur automatique est souhaitable. Séquences d acquisition Coupes de repérage trois plans. Exploration en coupes axiales (variante : coupes sagittales simultanées en deux paquets de coupes) (cf. Fiche Sein-15, IRM mammaire diagnostique unilatérale, page 727). 1. Séquence morphologique T1 (écho de spin ou écho de gradient). 2. Séquence T2 ES avec ou sans saturation de la graisse. 3. Séquence dynamique T1 en écho de gradient 3D (temps de chaque acquisition dynamique inférieur à 2 minutes, épaisseur de coupes inférieure ou égale à 3 mm, utilisation de la saturation de graisse optionnelle, matrice élevée pour disposer d un pixel inférieur à 0,8 mm, Codage de la phase droite-gauche (coupes axiales) ou haut bas (coupes sagittales) pour éviter la projection sur les seins des artefacts de mouvement respiratoires et cardiaques, soustraction des images systématique). a. Acquisition avant injection de gadolinium b. Injection de gadolinium en bolus, de préférence avec un injecteur automatique, à la dose de 0,1 mmol/kg, soit 0,2 ml/kg au débit de 3 cc/sec, suivie d une injection de 20 ml de sérum physiologique au même débit. c. Acquisitions répétées plusieurs fois après injection de gadolinium afin d atteindre environ 8 à 10 minutes après le début d injection (par exemple, 7 acquisitions successives de 1 mn 30). d. Soustractions coupe à coupe des séries injectées et de la série sans injection. 725
22 Interprétation Lecture sur console. Imagerie standard (mammographie, échographie) indispensable. Détection et analyse morphologique des prises de contraste sur images de soustraction. Visibilité ou non d une masse avant injection, étude morphologique (taille, forme, contours et signal de l anomalie) avant et après injection. Toute prise de contraste détectée devra être confirmée sur les images natives non soustraites afin d éviter les «faux rehaussements» liés aux artefacts de soustraction. Analyse cinétique de la prise de contraste avec logiciel adapté. Sauf exception, ne seront pris en compte que les rehaussements de taille supérieure ou égale à 5 mm. La région d intérêt (ROI) (surface supérieure à 3 pixels) est placée sur la zone de rehaussement maximum. Courbe de rehaussement avec en abscisse le temps en secondes (ou le n de la séquence) et en ordonnées le pourcentage de rehaussement. Rehaussement précoce en pourcentage, calculé sur les différentes séquences après injection. Description des 3 types de courbes : progressivement ascendante ; avec phénomène de plateau ; avec phénomène de lavage ou «wash-out». Sauvegarde des courbes et des images de référence (ROI, mesures...). Compte rendu Côté par côté. Indication.. Résultats morphologiques et cinétiques (y compris courbes et mesures). Synthèse avec confrontation aux examens standard. Conclusion et conduite à tenir (classification BI-RADS de l ACR). Informer la patiente et le demandeur du résultat. Transmission de l information Planche-résumé avec images sans injection, après injection, soustractions et courbe de rehaussement. CD ROM contenant toutes les séquences et/ou transmission au PACS. Cf. fiche page
23 Sein Fiche 15 IRM mammaire diagnostique unilatérale Introduction Bien que la tendance actuelle à l IRM mammaire bilatérale soit en augmentation, l évaluation d un seul sein est préférée par certaines équipes, en particulier pour diminuer les problèmes de gestion des faux-positifs (prise de contraste dans le sein controlatéral ne correspondant pas à un cancer). Indication Anomalie mammographique suspecte après bilan mammographique complet, non retrouvée en échographie et ne pouvant être biopsiée sous mammographie (problème de localisation, visibilité sur une seule incidence, difficulté d abord...). Anomalie clinique suspecte sans corrélation en imagerie conventionnelle (mammographie et échographie). Discordance entre une imagerie standard suspecte et une biopsie bénigne. Palpation des seins : debout ou assise (meilleure palpation des quadrants supérieurs) et Préparation et installation de la patiente S assurer de l absence de contre-indication à l IRM (cf. fiche page 55) et à l injection de gadolinium (cf. fiche CIRTACI page 57). Séquences d acquisition Coupes de repérage trois plans. Exploration en coupes sagittales, centre du champ d exploration correspond au centre du sein. 1. Séquence morphologique T1 (écho de spin ou écho de gradient). 2. Séquence T2 ES, avec ou sans saturation de la graisse. 3. Séquence dynamique T1 en écho de gradient 3D (temps de chaque acquisition dynamique inférieur à 2 minutes, épaisseur de coupes inférieure ou égale à 3 mm, utilisation de la saturation de graisse optionnelle, matrice élevée pour disposer d un pixel inférieur à 0,8 mm, Codage haut bas (coupes sagittales) pour éviter la projection sur les seins des artefacts de mouvement respiratoires et cardiaques, soustraction des images systématique). a. Acquisition avant injection de gadolinium. b. Injection de gadolinium en bolus, de préférence avec un injecteur automatique, à la dose de 0,1 mmol/kg, soit 0,2 ml/kg au débit de 3 ml/s, suivie d une injection de 20 ml de sérum physiologique au même débit. c. Acquisitions répétées plusieurs fois après injection de Gadolinium afin d atteindre environ 8 à 10 minutes après le début d injection (par exemple 7 acquisitions successives de 1 mn 30). d. Soustractions coupe à coupe des séries injectées et de la série sans injection. 727
24 Informer la patiente et le demandeur des résultats, d un doute éventuel, et proposer une conduite à tenir claire. Conditions de lecture Voir Fiche Sein-14, IRM mammaire bilatérale diagnostique, page 725. Documents à fournir avec le compte rendu Voir Fiche Sein-14, IRM mammaire bilatérale diagnostique, page 725. Sein Fiche 16 IRM mammaire pré et/ou postchimiothérapie Indication Bilan avant et/ou après chimiothérapie néoadjuvante. Calendrier des examens IRM : généralement un avant traitement, un ou plusieurs en cours de traitement, et un en préchirurgical. Remarque : la disparition de la prise de contraste ne signifie pas la disparition de la composante tumorale, en particulier in situ. Palpation des seins : debout ou assise (meilleure palpation des quadrants supérieurs) et Fiche Sein-14, IRM mammaire bilatérale diagnostique, page 725. Interprétation Fiche Sein-14, IRM mammaire bilatérale diagnostique, page 725. Compte rendu Indication.. Résultats morphologiques et cinétiques. Synthèse avec confrontation à l examen antérieur ou avant traitement. Préciser les mensurations maximales des prises de contraste, par comparaison avec l IRM avant traitement s il y a lieu, exactement dans le même plan de coupe. Comparer les courbes de prise de contraste avant et après traitement, enregistrées au même endroit. Apprécier une éventuelle modification de la courbe. 728
25 Apprécier une éventuelle modification morphologique (régression concentrique favorable à un traitement conservateur, régression fragmentée moins adaptés au traitement conservateur si elle est étendue). Transmission de l information Documents à fournir avec le compte rendu : Planche-résumé avec images sans injection, après injection, soustractions et courbe de rehaussement. CD ROM contenant toutes les séquences et/ou transmission au PACS. Cf. fiche page 72. Sein Fiche 17 IRM mammaire pour un contrôle de prothèse mammaire Indication Recherche de complication de prothèses mammaires cosmétiques (injection inutile). Doute sur une lésion néoplasique en imagerie standard chez une femme porteuse d une prothèse mammaire (injection nécessaire). Doute sur une lésion néoplasique en imagerie standard chez une femme porteuse d un cancer du sein opéré avec mise en place de prothèse(s) (injection nécessaire). Palpation des seins : debout ou assise (meilleure palpation des quadrants supérieurs) et S assurer de l absence de contre-indication à l IRM (cf. fiche page 55) et à l injection de gadolinium (cf. fiche CIRTACI page 57). Préparation et installation de la patiente S assurer d une bonne coopération de la patiente (la prévenir qu elle devra rester immobile pendant la procédure). Utilisation d une antenne dédiée aux seins. Patiente en procubitus avec compression modérée du sein pour limiter les mouvements du sein. La réalisation d une injection n est pas systématique : elle ne sera réalisée que devant la suspicion de lésion néoplasique ou dans le cadre de la surveillance d un cancer du sein opéré. Dans ces cas, mise en place d une voie d abord veineuse périphérique (avec long raccord pour éviter de déplacer la table lors de l injection). L utilisation d un injecteur automatique est souhaitable. 729
26 Séquences d acquisition b Recherche de complications de prothèses sans contexte néoplasique Coupes de repérage trois plans. Exploration en coupes axiales (variante : coupes sagittales simultanées en deux paquets de coupes). Codage de la phase droite-gauche (coupes axiales) ou supéro-inférieur (coupes sagittales) pour éviter les artefacts des mouvements respiratoires et cardiaques. Centre du champ d exploration correspond à la région intermammaire. Acquisition T2 ES avec et/ou sans saturation de la graisse. Acquisition T1 ES. Si prothèses en silicone : Séquence T2 «silicone» (annulation eau + annulation graisse). Interprétation : Lecture sur console. Imagerie standard (mammographie, échographie) indispensable. Etude du contenu prothétique à la recherche de signes de rupture interne (au besoin, élargir les fenêtres en pondération T2). Etude de la périphérie de la prothèse (recherche de collections). Recherche d anomalies de signal en dehors de la prothèse (à comparer au signal du contenu prothétique). Compte rendu : Indication.. Résultats : Préciser le type et le contenu de la prothèse. Décrire les éventuelles complications de la prothèse. Transmission de l information Planche-résumé avec images aux différentes pondérations. CD ROM contenant toutes les séquences et/ou transmission au PACS. b Recherche de lésion néoplasique Voir Fiche Sein-14, IRM mammaire bilatérale diagnostique, page
27 Sein Fiche 18 Repérage mammaire sous un contrôle IRM Indication Anomalie suspecte classée BI-RADS 4 ou 5 en IRM (supérieure à 5 mm de diamètre) et non retrouvée sur l échographie ciblée et sur l analyse rétrospective de la mammographie. Palpation des seins : debout ou assise (meilleure palpation des quadrants supérieurs) et Préparation du geste Bien planifier la voie d abord et le trajet du geste de repérage avant le jour de l examen. S assurer de l absence de contre-indication à l IRM (cf. fiche page 55) et à l injection de gadolinium (cf. fiche CIRTACI page 57). Préparation et installation de la patiente S assurer d une bonne coopération de la patiente (la prévenir qu elle devra rester immobile pendant la procédure). Utilisation d une antenne permettant les repérages stéréotaxiques. Patiente en procubitus avec compression modérée du sein pour limiter les mouvements du sein, une compression trop marquée risquant de masquer les prises de contraste. Mise en place d une voie d abord veineuse périphérique avec long raccord pour éviter de déplacer la table lors de l injection. L utilisation d un injecteur automatique est souhaitable. Déroulement de l examen L étude morphologique a normalement déjà été effectuée lors de l IRM diagnostique antérieure. Coupes de repérage trois plans. Exploration en coupes axiales strictes du sein où siège l anomalie. Séquence dynamique en T1 écho de gradient 3D, (une séquence avant injection, puis deux séquences après injection) (cf. Fiche Sein-14, IRM mammaire bilatérale diagnostique, page 725). Repérage de la lésion, calcul de la distance de la peau à la lésion, puis calcul (à l aide d un logiciel adapté) du point d entrée. Après désinfection, mise en place de l aiguille non ferromagnétique contenant le fil de guidage. Réalisation d une nouvelle séquence en écho de gradient 3D pondérée T1 pour vérifier la bonne position de l aiguille. Largage du fil de guidage. Dernière séquence pour contrôler la position du fil de guidage. Une mammographie de complément pour visualiser le fil de guidage est souvent utile, notamment au chirurgien. 731
28 Compte rendu Indication. : voie d abord, type de guide («harpon» ou clip), calibre. Résultats : position du guide par rapport à la lésion. Transmission de l information Planche-résumé comprenant : La lésion après injection. La lésion avant puis après mise en place du fil de guidage. CD ROM contenant toutes les séquences et/ou transmission au PACS. Sein Fiche 19 Exploration mammaire unilatérale diagnostique : scanner Introduction La tomodensitométrie mammaire est basée sur la prise de contraste des lésions du sein. L IRM est en général préférée à la TDM, irradiante. Cependant, la TDM peut résoudre des problèmes précis, non réglés par les techniques conventionnelles mammographiques, échographiques et IRM (plus ou moins cytoponctions) et lorsque, quelqu en soit la raison, l IRM ne peut être pratiquée. Palpation des seins : debout ou assise (meilleure palpation des quadrants supérieurs) et Indications et contre-indications Indications diagnostiques : récidives locales dans un sein traité de façon conservatrice ou dans un sein reconstruit +++ ; Recherche d un primitif mammaire devant une adénopathie axillaire métastatique ; Evaluation d une lésion suspecte non palpable vue sur une seule incidence et sans corrélation échographique certaine ; Exploration d un sein controlatéral présentant une image suspecte en IRM sans correspondance mammographique ou échographique. Autres indications plus ciblées : évaluation d une anomalie échographique suspecte sans traduction mammographique, avec cytologie négative. Contre-indications majeures : grossesse, intolérance au produit de contraste iodé (cf. fiche CIRTACI page 57) ; patiente à risque génétique (BRCA 1-2) (hypersensibilité aux rayons X). Contre-indication relative : femme jeune (âge inférieur ou égal à ans). Affichage et revue de tout le dossier radiologique et clinique. 732
29 Positionnement Soit patiente en décubitus, bras en élévation, mains sur la tête. Abord veineux controlatéral au sein à explorer. Exploration en apnée. Le plan zéro de référence est centré sur le mamelon homolatéral (Fig 1). La hauteur du champ d exploration se fait par détermination et marquage à la peau de la totalité de la glande mammaire (en principe du bord inférieur de la clavicule à son tiers moyen au sillon sousmammaire. Fig 1. Position de la patiente. Centrage sur le mamelon. Soit patiente en procubitus, sein entre deux cales de polystyrène dont l épaisseur et l écartement sont adaptés à la taille du sein (Fig 2), bras légèrement repliés au-dessus de la tête. Les explorations sont faites sans apnée, sauf si seins très petits, plaqués contre la paroi thoracique. La hauteur du champ d exploration se fait par la mesure de la hauteur du sein entre les deux cales. Fig 2. A : Les cales (découpe arrondie des cales supérieures). B : La position de la patiente. Détermination de la taille du champ de vue Pas de topogramme. Réaliser une coupe passant par le mamelon avec un grand champ de vue (250 à 300 mm). A partir de cette coupe, détermination du champ optimal devant comporter tout le sein y compris son revêtement cutané et le mamelon, la chaîne mammaire interne, la peau et la région axillaire moyenne (Fig 3). Conduite de l examen L examen est basé sur la prise de contraste des lésions mammaires et comporte 3 acquisitions : avant injection, une minute et cinq minutes après l injection. Injection controlatérale (en particulier en cas de sein antérieurement traité pour cancer) de 1,5 ml/kg de contraste contenant au minimum 300 g/l d iode au débit de 3 ml/s. Les paramètres dépendent du type de machine (pour un scanner 16 détecteurs : environ 120 kv, 100 ma). Filtre mou, coupes millimétriques, reconstructions en 2,5 mm environ). 733
30 A B Fig 3. Détermination du champ de vue en décubitus (A ) et en procubitus ( B ) Interprétation L interprétation se fait idéalement sur console, en faisant défiler simultanément les séquences avant et après contraste. Elle est également possible sur films, mais nécessite l impression de la totalité de l examen, après avoir enregistré toutes les images de mesures de prise de contraste. La TDM du sein permet la quantification des prises de contraste. Mesurer les prises de contraste anormales à 1 minute et à 5 minutes et comparer aux mêmes zones avant injection en vérifiant l identité morphologique de la prise de contraste et de son environnement. Les mesures se font sur les régions d intérêt adaptées à la taille des prises de contraste, dans les zones de rehaussement maximum, au besoin sur des images agrandies. Le réglage de la fenêtre dépend de la constitution plus ou moins graisseuse du sein. Il doit être identiques sur les trois acquisitions (niveau UH, largeur : UH), pour les seins denses 35-55/80-130, pour les seins adipeux 25-55/ ). Critères de positivité Un rehaussement précoce de 20 UH ou plus à 1 minute ou/et 35 UH ou plus à 5 minutes, corrélé topographiquement et morphologiquement à l anomalie évaluée, est considéré comme positif. Comme en IRM les positifs tardifs exclusifs sont moins spécifiques. Compte rendu Rappeler le contexte clinique et radiologique en précisant l âge de la patiente, son statut hormonal, ses antécédents mammaires. Résumer la question posée en reprenant les anomalies clinique, mammographique, échographique voire IRM qui justifient la demande d examen et en vérifiant que les différentes anomalies correspondent à un ou éventuellement plusieurs sites différents. Décrire la technique utilisée (décubitus/procubitus), la dose injectée, les reconstructions effectuées (coupes fines, reconstructions volumiques...). Résultats Décrire l anomalie ayant justifié la demande d examen (prise de contraste significative) en rappelant sa topographie, sa forme et sa taille, sa prise de contraste significative ou non en donnant sa densité UH avant injection, à 1 minute et à 5 minutes et en donnant également les rehaussements précoces et tardifs en Unité Hounsfield. Ou affirmer la négativité de l examen en l absence de prise de contraste. Décrire les autres prises de contraste éventuelles (si leur taille est égale ou supérieure à 4 mm), leur topographie, leur forme, leur densité et leur rehaussement En conclusion, faire la synthèse des résultats de la TDM et du dossier clinique, mammographique et échographique. Conclure en proposant une conduite à tenir. Transmission des données Planche(s) de synthèse avec les mesures de taille et de densité pour l anomalie ayant motivé l examen. Planche de synthèse s il y a lieu pour autres anomalies significatives. CD et/ou PACS. 734
31 Sein Fiche 20 Repérage préopératoire des lésions mammaires visibles seulement en IRM : scanner Indication Le repérage de prises de contraste vues en IRM (le plus souvent) ou en TDM mammaire, mais qui n ont pas de correspondance topographique et/ou morphologique certaine en imagerie conventionnelle (mammographie et/ou échographie). Il peut également s agir d une image vue en mammographie, sans correspondance échographique, non accessible en biopsie stéréotaxique et qui a pris le contraste lors d un examen complémentaire IRM ou TDM, ou d une anomalie mammographique vue sur une seule incidence sans correspondance certaine enaéchographie. B Palpation des seins : debout ou assise (meilleure palpation des quadrants supérieurs) et Cf. Fiche Sein-19, Exploration mammaire unilatérale diagnostique : scanner, page 732. Patiente en décubitus, mains posées sur la tête, position similaire à la position opératoire. Abord veineux controlatéral au sein à explorer. Exploration en apnée après inspiration modérée. Le plan zéro de référence (après inspiration modérée) sur le mamelon homolatéral. La hauteur du champ d exploration se fait par détermination et marquage à la peau de la totalité de la glande mammaire. En principe, du bord inférieur du 1/3 moyen de la clavicule au sillon sous mammaire. Réaliser une coupe passant par le mamelon avec un grand champ. A partir de cette coupe, déterminer le champ optimal, un peu plus grand qu un champ d exploration diagnostique. Il doit inclure tout le sein y compris son revêtement cutané et le mamelon, la paroi thoracique homo latérale, la chaîne mammaire interne homolatérale, la peau de la région axillaire moyenne. Injection, paramètres d acquisition (cf. Fiche Sein-19, Exploration mammaire unilatérale diagnostique : scanner, page 732). 1) Repérage par simple marquage cutané L examen est basé sur la prise de contraste des lésions mammaires. La présence et le contrôle des acquisitions par le radiologue sont indispensables : acquisition avant injection, qui permet parfois de repérer directement l anomalie et, en cas de corrélation certaine, de se passer d injection ; acquisition deux minutes après le début d injection. Celle-ci ne devra démarrer qu après avoir préparé le matériel indispensable au repérage. Repérer au plus vite l anomalie de prise de contraste au vu des examens IRM ou TDM antérieurs (en tenant compte des discordances topographiques entre IRM en procubitus et TDM en décubitus (position opératoire). Déterminer sur la console la position de la lésion par rapport au mamelon. Dans la mesure où le mamelon a été pris comme référence zéro, si l inspiration est à peu près reproductible, la mesure sur l axe Z est directement lisible sur chaque image. Sinon correction positive ou négative en fonction de l image passant par le mamelon. Marquage cutané discret du point situé à la verticale de la prise de contraste (ou, selon la préférence du chirurgien, sur le plus court trajet à la peau. Bien préciser ce point dans le compte rendu) et pose d un index métallique de petite taille sur ce point (Fig 1A) (aiguille pliée à 60, angle en haut). Dernière 735
32 Repère métallique Marquage cutané A B Fig 1. A : repère métallique avec pointe supérieure. B : marquage définitif. acquisition, qui peut être limitée à une petite hélice de 3 à 4 cm de hauteur, entre 3 et 5 minutes après le début d injection, pour vérifier la bonne position du repère métallique en regard de la lésion. Si besoin, correction à partir des images obtenues sur la troisième acquisition. Confirmation du marquage cutané définitif (Fig 1B). b Transmission de l information Composer une planche de synthèse comprenant une coupe passant par le mamelon après contraste, une coupe passant par l anomalie à repérer après contraste, une coupe montrant l index métallique en regard de l anomalie. Cette planche de synthèse doit comporter en texte sur les images les différentes distances décrites ci-dessous. b Compte rendu Rappel de l indication et du problème justifiant la demande. Description de la technique de marquage cutané à la verticale de la lésion, ou sur le trajet le plus court à la peau (cf ci-dessus). Distance de la lésion à la peau au niveau du point de marquage cutané. Distance de la lésion en dehors ou en dedans de l axe z passant par le mamelon. Distance au-dessus ou au-dessous du plan axial passant par le mamelon. La précision de ces données permet une chirurgie différée par rapport au repérage (même en cas d effacement du marquage cutané) (Fig 2). A B Fig 2. A : Marquage cutané et coordonnées de la lésion. B : La lésion 1 sera préférentiellement repérée par un guide, tandis que pour les lésions 2 et 3 un marquage cutané est possible. 2) Repérage par guide métallique (type «harpon»...) Cette technique plus lourde (plus irradiante, plus lente, nécessité d une procédure et de matériel stériles, nécessité d une mammographie face profil de contrôle une fois le guide mis en place...) doit être réservée aux cas (rares) où la lésion est très profonde et assez loin de la peau, en particulier dans les seins volumineux et latéroptosés en décubitus. 736
33 Même technique que précédemment pour les acquisitions initiales pré et post contraste à 2 et 3-4 minutes. Après désinfection, mise en place d un guide métallique (utilisé pour les repérages stéréotaxiques). Utiliser un trajet qui ne soit pas le plus court car l aiguille risque de basculer lors du contrôle et privilégier les abords obliques ou horizontaux mais dans le plan axial. Contrôle de la topographie de la pointe de l aiguille par une nouvelle acquisition qui peut être de hauteur réduite. En cas de distance supérieure à 15 mm correction de la position de l aiguille. Largage du guide avec nouveau contrôle. L extrémité du guide doit être parfaitement repérée dans les trois plans et les distances par rapport à la lésion dans les trois plans seront notées clairement dans le compte rendu. Examen à compléter par des clichés mammographiques face et profil, devant également faire l objet d un compte rendu. Compte rendu Rappel de l indication et du problème justifiant la demande. Description de la utilisée. Distances dans les trois plans de l extrémité du guide par rapport à l anomalie à repérer. Si une de ces distances est supérieure à 15 mm, donner les coordonnées orthogonales de l anomalie par rapport au mamelon (précision utile au chirurgien car la procédure est effectuée en position opératoire.) Transmission de l information Planche de synthèse avec image de l extrémité du guide et de la lésion si possible sur la même image. Images en reconstruction MIP partiel dans le plan axial et dans le plan sagittal. 737
34 Sein Fiche 21 Evaluation de l efficacité locale des traitements néoadjuvants des cancers du sein évolués : scanner Introduction Comme l IRM, plus courante dans cette indication, la TDM peut être utilisée dans l évaluation locale des traitements néoadjuvants chimiques ou hormonaux. La quantification en unités Hounsfield permet une bonne reproductibilité des examens. Le but de l examen est vérifier l efficacité locale de la chimiothérapie, la diminution du volume tumoral pouvant parfois permettre un traitement conservateur du sein. Habituellement, trois B scanners successifs sont réalisés : le premier avant le début de la chimiothérapie, le second en cours (vers 2 ou 3 mois), le troisième en préchirurgical. Palpation des seins : debout ou assise (meilleure palpation des quadrants supérieurs) et Préparation Pose d une voie veineuse controlatérale au sein étudié. Précautions liées à l injection de produit de contraste iodé (cf. fiche CIRTACI page 57). Positionnement Procubitus, ou s il n est pas réalisable, décubitus (voir technique Fiche Sein-19, Exploration mammaire unilatérale diagnostique : scanner, page 732). Conduite de l examen Ces examens étant comparatifs, ils doivent être effectués de façon strictement identique, si possible sur le même équipement. L examen est basé sur la prise de contraste des lésions mammaires. Il comporte 4 hélices, afin d établir une courbe de rehaussement fiable. (Rappelons que nous nous situons dans un contexte de cancer du sein, où la dosimétrie passe au second plan dans la mesure où une radiothérapie est en général réalisée). Acquisition avant injection, puis à 1, 4 et 6 minutes après le début d une injection de 1,5 ml/kg de contraste contenant au minimum 300 g/l d iode au débit de 3 ml/s. d acquisition Cf. Fiche Sein-19, Exploration mammaire unilatérale diagnostique : scanner, page 732. Interprétation Interprétation sur console de traitement. Il ne s agit pas d un examen diagnostique, mais d un examen de quantification comparative. Si la tumeur est de forme géométrique simple, sa mesure dans les trois plans de l espace peut être suffisante. Les mesures seront imagées pour effectuer les mêmes mesures lors de l examen suivant. Si la tumeur est de forme complexe, voire multifragmentée, les reconstructions 3D et en particulier en MIP permettent d obtenir une excellente visualisation des éléments tumoraux après contraste. La séquence choisie pour le calcul du volume tumoral est de préférence celle à 4 minutes (risque de sous-estimation sur la séquence à 1 minute lors du contrôle après 738
35 chimiothérapie). Reconstruire l objet tumoral sur la base de la densité des tissus (avec la technique décrite sur scanner 16 détecteurs, le seuil minimal de densité tissulaire considérée comme tumorale est de 70 unités Houndsfield.) Le choix peut être différent et subjectif car l évaluation, quantitative et non diagnostique, peut varier sensiblement en fonction des équipements. Par contre, ce seuil devra être strictement identique lors des examens de contrôle. Une fois l objet tumoral isolé par segmentation 3D, le volume est immédiatement accessible. Il devra être illustré avec annotation de la séquence utilisée pour une bonne reproductibilité. Mesurer les prises de contraste des anomalies situées à distance du foyer tumoral principal et établir une courbe de prise de contraste grâce aux quatre acquisitions successives. Réglage des fenêtres Cf. Fiche Sein-19, Exploration mammaire unilatérale diagnostique : scanner, page 732. Elles se règlent sur une image post contraste à 4 minutes où existe une prise de contraste de la tumeur ou, à défaut, sur une image incluant les vaisseaux mammaires internes opacifiés. Critères de positivité Forte suspicion de persistance de tissu tumoral. Toute prise de contraste précoce (1 minute) de 20 UH ou plus et corrélée topographiquement et/ou morphologiquement à l anomalie évaluée est considérée comme positive. Tout prise de contraste tardive (4 ou 6 minutes) de 35 UH ou plus est considérée comme positive. Comme en IRM, les positifs tardifs exclusifs sont moins spécifiques. Compte rendu Rappel du contexte clinique et radiologique : âge de la patiente, statut hormonal, antécédents mammaires, traitements effectués ou en cours, morphologie et taille de la tumeur clinique (TNM), mammographique et échographique... Description détaillée de la technique utilisée (décubitus/procubitus, dose et modalités de l injection de contraste, hélices effectuées, type de reconstructions réalisées, hélice sur laquelle ont été effectuées les reconstructions et le calcul de volume...) Décrire la tumeur en rappelant sa topographie. Décrire sa prise de contraste en donnant sa densité UH avant injection à 1, 4 et 6 minutes. Préciser si ce rehaussement est significatif. Décrire sa forme et sa taille : plus grand diamètre dans le plan axial et antéropostérieur, diamètres mesurés sur les reconstruction 3D MIP. Donner son volume à partir d une 3D. En cas de contrôle post-thérapeutique, rappeler les différentes tailles et volumes antérieurs, décrire l évolution des prises de contraste en fonction des différents examens et donner en conclusion l évolution de la tumeur. Décrire les autres prises de contraste éventuelles, leurs topographies,leurs formes leurs densités et leurs rehaussements (si leur taille est supérieure ou égale à 4 mm). Ou, au contraire, affirmer l absence de prise de contraste et conclure à la disparition du rehaussement tumoral qui permet de pressentir une disparition possible de la composante invasive, mais ne signifie pas la stérilisation complète de la lésion en particulier sa composante in situ. Comme en IRM, la plus grande prudence est de mise car l affirmation d une persistance tumorale à distance de la tumeur principale sur une simple prise de contraste, non confirmée par un prélèvement histologique ou au moins cytologique peut aboutir à une mastectomie inutile s il s agit d un faux positif de la TDM. En conclusion, faire la synthèse des résultats de la TDM de quantification et conclure sur l efficacité du traitement néoadjuvant s il s agit d un contrôle post-thérapeutique. Transmission de l information Planche(s) de synthèse avec les mesures de taille de la tumeur TDM dans les trois plans sur des images axiales natives ou 3 D. Planche de synthèse s il y a lieu pour autres anomalies significatives à distance Transfert au PACS ou CD de données comportant la totalité des acquisitions et des reconstructions en 3D. MIP ou rendu de volume, ainsi que des reconstructions. 739
36
Cancer du sein in situ
 traitements et soins octobre 2009 recommandations professionnelles Cancer du sein COLLECTION recommandations & référentiels Recommandations de prise en charge spécialisée Carcinome canalaire et carcinome
traitements et soins octobre 2009 recommandations professionnelles Cancer du sein COLLECTION recommandations & référentiels Recommandations de prise en charge spécialisée Carcinome canalaire et carcinome
Cancer du sein in situ
 traitements, soins et innovation OCTOBRE 2009 recommandations professionnelles Cancer du sein in situ COLLECTION recommandations & référentiels Recommandations de prise en charge spécialisée Carcinome
traitements, soins et innovation OCTOBRE 2009 recommandations professionnelles Cancer du sein in situ COLLECTION recommandations & référentiels Recommandations de prise en charge spécialisée Carcinome
IRM du Cancer du Rectum
 IRM du Cancer du Rectum quels CHOIX TECHNIQUES pour quels OBJECTIFS THERAPEUTIQUES? Frank Boudghène, T. Andre, A. Stivalet, I. Frey, L. Paslaru, V. Ganthier, M. Tassart Hopital Tenon - Université Paris
IRM du Cancer du Rectum quels CHOIX TECHNIQUES pour quels OBJECTIFS THERAPEUTIQUES? Frank Boudghène, T. Andre, A. Stivalet, I. Frey, L. Paslaru, V. Ganthier, M. Tassart Hopital Tenon - Université Paris
Recommandations régionales Prise en charge des carcinomes cutanés
 Recommandations régionales Prise en charge des carcinomes cutanés - décembre 2009 - CARCINOMES BASOCELLULAIRES La chirurgie : traitement de référence et de 1 ère intention Classification clinique et histologique
Recommandations régionales Prise en charge des carcinomes cutanés - décembre 2009 - CARCINOMES BASOCELLULAIRES La chirurgie : traitement de référence et de 1 ère intention Classification clinique et histologique
Dépistage et prévention du cancer du sein
 Actualisation du référentiel de pratiques de l examen périodique de santé Dépistage et prévention du cancer du sein Février 2015 État des connaissances sur le cancer du sein Structure anatomique et aspect
Actualisation du référentiel de pratiques de l examen périodique de santé Dépistage et prévention du cancer du sein Février 2015 État des connaissances sur le cancer du sein Structure anatomique et aspect
UNE INTERVENTION CHIRURGICALE AU NIVEAU DU SEIN
 UNE INTERVENTION CHIRURGICALE AU NIVEAU DU SEIN Informations générales Pour vous, pour la vie Cette brochure vise à vous fournir des informations générales concernant l intervention chirurgicale que vous
UNE INTERVENTION CHIRURGICALE AU NIVEAU DU SEIN Informations générales Pour vous, pour la vie Cette brochure vise à vous fournir des informations générales concernant l intervention chirurgicale que vous
Sein inflammatoire. Isabelle Leconte Cliniques universitaires St Luc
 Sein inflammatoire Isabelle Leconte Cliniques universitaires St Luc Sein inflammatoire 3 types Mastites infectieuses Mastites non infectieuses Cancer inflammatoire 2 situations cliniques Allaitement Hors
Sein inflammatoire Isabelle Leconte Cliniques universitaires St Luc Sein inflammatoire 3 types Mastites infectieuses Mastites non infectieuses Cancer inflammatoire 2 situations cliniques Allaitement Hors
F JABNOUN, H BERMENT, R KHAYAT, M MOHALLEM, Y BARUKH, P CHEREL Institut Curie Hôpital René Huguenin, Saint Cloud JFR 2010
 F JABNOUN, H BERMENT, R KHAYAT, M MOHALLEM, Y BARUKH, P CHEREL Institut Curie Hôpital René Huguenin, Saint Cloud JFR 2010 Une anomalie ACR5 n est pas synonyme de malignité (VPP>95%) Quelle CAT après un
F JABNOUN, H BERMENT, R KHAYAT, M MOHALLEM, Y BARUKH, P CHEREL Institut Curie Hôpital René Huguenin, Saint Cloud JFR 2010 Une anomalie ACR5 n est pas synonyme de malignité (VPP>95%) Quelle CAT après un
Comprendre. le Cancer du sein. Mise à jour. Guide d information et de dialogue à l usage des personnes malades et de leurs proches
 Comprendre le Cancer du sein Mise à jour Guide d information et de dialogue à l usage des personnes malades et de leurs proches Ce guide s inscrit dans le cadre d un programme réalisé en partenariat avec
Comprendre le Cancer du sein Mise à jour Guide d information et de dialogue à l usage des personnes malades et de leurs proches Ce guide s inscrit dans le cadre d un programme réalisé en partenariat avec
BIOPSIE PAR ASPIRATION Sous stéréotaxie
 Vous avez appris qu une anomalie a été détectée lors de votre mammographie. Afin d investiguer cette anomalie, le radiologue a pris la décision d effectuer une biopsie par aspiration sous stéréotaxie.
Vous avez appris qu une anomalie a été détectée lors de votre mammographie. Afin d investiguer cette anomalie, le radiologue a pris la décision d effectuer une biopsie par aspiration sous stéréotaxie.
Apport de l IRM dans la
 Apport de l IRM dans la caractérisation tissulaire préopératoire des tumeurs rectales Y MORMECHE, S SEHILI, J MORMECHE, CH CHAMMEKHI, S KHELIFI, A BACCAR, MH DAGHFOUS, A CHERIF TUNIS - TUNISIE PLAN Introduction
Apport de l IRM dans la caractérisation tissulaire préopératoire des tumeurs rectales Y MORMECHE, S SEHILI, J MORMECHE, CH CHAMMEKHI, S KHELIFI, A BACCAR, MH DAGHFOUS, A CHERIF TUNIS - TUNISIE PLAN Introduction
Échographie normale et pathologique du grand pectoral
 Échographie normale et pathologique du grand pectoral JL Brasseur, N Gault, B Mendes, D Zeitoun-Eiss, J Renoux, P Grenier G H Pitié-Salpêtrière Introduction La pathologie du grand pectoral est relativement
Échographie normale et pathologique du grand pectoral JL Brasseur, N Gault, B Mendes, D Zeitoun-Eiss, J Renoux, P Grenier G H Pitié-Salpêtrière Introduction La pathologie du grand pectoral est relativement
La Dysplasie Ventriculaire Droite Arythmogène
 1 La Dysplasie Ventriculaire Droite Arythmogène Document rédigé par l équipe pluridisciplinaire du centre de référence pour les maladies cardiaques héréditaires (Paris), en collaboration avec des patients
1 La Dysplasie Ventriculaire Droite Arythmogène Document rédigé par l équipe pluridisciplinaire du centre de référence pour les maladies cardiaques héréditaires (Paris), en collaboration avec des patients
A l Assistance Publique - Hôpitaux de Marseille, Octobre Rose est l occasion de mettre en valeur la filière de soins dédiée au cancer du sein.
 OCTOBRE ROSE 2013 La campagne Octobre Rose a pour but d inciter les femmes de 50 à 74 ans à participer au dépistage organisé du cancer du sein. Une femme sur trois ne se fait pas dépister ou pas de manière
OCTOBRE ROSE 2013 La campagne Octobre Rose a pour but d inciter les femmes de 50 à 74 ans à participer au dépistage organisé du cancer du sein. Une femme sur trois ne se fait pas dépister ou pas de manière
G U I D E - A F F E C T I O N D E L O N G U E D U R É E. La prise en charge de votre mélanome cutané
 G U I D E - A F F E C T I O N D E L O N G U E D U R É E La prise en charge de votre mélanome cutané Mars 2010 Pourquoi ce guide? Votre médecin traitant vous a remis ce guide pour vous informer sur le mélanome
G U I D E - A F F E C T I O N D E L O N G U E D U R É E La prise en charge de votre mélanome cutané Mars 2010 Pourquoi ce guide? Votre médecin traitant vous a remis ce guide pour vous informer sur le mélanome
DOSSIER DE PRÉSENTATION
 DOSSIER DE PRÉSENTATION GUSTAVE ROUSSY ET LE CANCER DU SEIN OCTOBRE 2013 Gustave Roussy et le cancer du sein octobre 2013 page 1 DOSSIER DE PRÉSENTATION Gustave Roussy et le cancer du sein GUSTAVE ROUSSY,
DOSSIER DE PRÉSENTATION GUSTAVE ROUSSY ET LE CANCER DU SEIN OCTOBRE 2013 Gustave Roussy et le cancer du sein octobre 2013 page 1 DOSSIER DE PRÉSENTATION Gustave Roussy et le cancer du sein GUSTAVE ROUSSY,
GROUPE CLINIQUE DU MAIL
 DOSSIER DE PRESSE GROUPE CLINIQUE DU MAIL Le centre d imagerie médicale conforte son implantation sur le site du Mail avenue Marie-Reynoard à Grenoble & présente son nouveau scanner spiralé, issu de la
DOSSIER DE PRESSE GROUPE CLINIQUE DU MAIL Le centre d imagerie médicale conforte son implantation sur le site du Mail avenue Marie-Reynoard à Grenoble & présente son nouveau scanner spiralé, issu de la
Qu est-ce qu un sarcome?
 Qu est-ce qu un sarcome? Qu est-ce qu une tumeur? Une tumeur est une prolifération anormale de cellules. Les tumeurs ne devraient donc pas automatiquement être associées à un cancer. Certaines tumeurs
Qu est-ce qu un sarcome? Qu est-ce qu une tumeur? Une tumeur est une prolifération anormale de cellules. Les tumeurs ne devraient donc pas automatiquement être associées à un cancer. Certaines tumeurs
Leucémies de l enfant et de l adolescent
 Janvier 2014 Fiche tumeur Prise en charge des adolescents et jeunes adultes Leucémies de l enfant et de l adolescent GENERALITES COMMENT DIAGNOSTIQUE-T-ON UNE LEUCEMIE AIGUË? COMMENT TRAITE-T-ON UNE LEUCEMIE
Janvier 2014 Fiche tumeur Prise en charge des adolescents et jeunes adultes Leucémies de l enfant et de l adolescent GENERALITES COMMENT DIAGNOSTIQUE-T-ON UNE LEUCEMIE AIGUË? COMMENT TRAITE-T-ON UNE LEUCEMIE
PLACE DE L IRM DANS LE BILAN D EXTENSION DU CANCER DU RECTUM. Professeur Paul LEGMANN Radiologie A - Cochin Paris
 PLACE DE L IRM DANS LE BILAN D EXTENSION DU CANCER DU RECTUM Professeur Paul LEGMANN Radiologie A - Cochin Paris Cancer du rectum France : 15000 décès/an : 1ère cause. Pronostic souvent réservé Métastases
PLACE DE L IRM DANS LE BILAN D EXTENSION DU CANCER DU RECTUM Professeur Paul LEGMANN Radiologie A - Cochin Paris Cancer du rectum France : 15000 décès/an : 1ère cause. Pronostic souvent réservé Métastases
Recherche Information - prévention - dépistage Actions pour les malades et leurs proches. Les cancers du sein
 Recherche Information - prévention - dépistage Actions pour les malades et leurs proches Les cancers du sein G R A N D P U B L I C Les cancers du sein Aujourd'hui, en France, comme dans de nombreux pays
Recherche Information - prévention - dépistage Actions pour les malades et leurs proches Les cancers du sein G R A N D P U B L I C Les cancers du sein Aujourd'hui, en France, comme dans de nombreux pays
Recommandations 2005. Prise en charge des patients adultes atteints d un mélanome cutané MO
 Recommandations 2005 Prise en charge des patients adultes atteints d un mélanome cutané MO Recommandations pour la Pratique Clinique : Standards, Options et Recommandations 2005 pour la prise en charge
Recommandations 2005 Prise en charge des patients adultes atteints d un mélanome cutané MO Recommandations pour la Pratique Clinique : Standards, Options et Recommandations 2005 pour la prise en charge
GUIDE - AFFECTION LONGUE DURÉE. Tumeur maligne, affection maligne du tissu lymphatique ou hématopoïétique. Cancer du sein
 GUIDE - AFFECTION LONGUE DURÉE Tumeur maligne, affection maligne du tissu lymphatique ou hématopoïétique Cancer du sein Janvier 2010 Ce document s inscrit dans un double dispositif : La mise en œuvre de
GUIDE - AFFECTION LONGUE DURÉE Tumeur maligne, affection maligne du tissu lymphatique ou hématopoïétique Cancer du sein Janvier 2010 Ce document s inscrit dans un double dispositif : La mise en œuvre de
Sujets présentés par le Professeur Olivier CUSSENOT
 ANAMACaP Association Nationale des Malades du Cancer de la Prostate 17, bis Avenue Poincaré. 57400 SARREBOURG Sujets présentés par le Professeur Olivier CUSSENOT Place des nouvelles techniques d imagerie
ANAMACaP Association Nationale des Malades du Cancer de la Prostate 17, bis Avenue Poincaré. 57400 SARREBOURG Sujets présentés par le Professeur Olivier CUSSENOT Place des nouvelles techniques d imagerie
LIGNES DIRECTRICES CLINIQUES TOUT AU LONG DU CONTINUUM DE SOINS : Objectif de ce chapitre. 6.1 Introduction 86
 LIGNES DIRECTRICES CLINIQUES TOUT AU LONG DU CONTINUUM DE SOINS : ÉTABLISSEMENT DE LIENS ENTRE LES PERSONNES CHEZ QUI UN DIAGNOSTIC D INFECTION À VIH A ÉTÉ POSÉ ET LES SERVICES DE SOINS ET DE TRAITEMENT
LIGNES DIRECTRICES CLINIQUES TOUT AU LONG DU CONTINUUM DE SOINS : ÉTABLISSEMENT DE LIENS ENTRE LES PERSONNES CHEZ QUI UN DIAGNOSTIC D INFECTION À VIH A ÉTÉ POSÉ ET LES SERVICES DE SOINS ET DE TRAITEMENT
TECHNIQUES D AVENIR LASER DOPPLER IMAGING LASER DOPPLER IMAGING LASER DOPPLER IMAGING
 TECHNIQUES D AVENIR Jonathan LONDNER, Aurélie HAUTIER Centre Régional de Traitement des Grands Brûlés Service de chirurgie Plastique, Hôpital de la Conception, Marseille. DIAGNOSTIC DÉTERSION BOURGEONNEMENT
TECHNIQUES D AVENIR Jonathan LONDNER, Aurélie HAUTIER Centre Régional de Traitement des Grands Brûlés Service de chirurgie Plastique, Hôpital de la Conception, Marseille. DIAGNOSTIC DÉTERSION BOURGEONNEMENT
Maladies et Grands Syndromes : Angiomes (223) Professeur Guy Magalon Juin 2005
 Maladies et Grands Syndromes : Angiomes (223) Professeur Guy Magalon Juin 2005 1. Définition Les angiomes sont des tumeurs très fréquentes. La définition de TOURAINE rend parfaitement compte de la complexité
Maladies et Grands Syndromes : Angiomes (223) Professeur Guy Magalon Juin 2005 1. Définition Les angiomes sont des tumeurs très fréquentes. La définition de TOURAINE rend parfaitement compte de la complexité
Qu est-ce que le cancer du sein?
 Cancer du sein Qu est-ce que le cancer du sein? Laissez-nous vous expliquer. www.fondsanticancer.org www.esmo.org ESMO/FAC Patient Guide Series basés sur les recommandations de pratique clinique de ESMO
Cancer du sein Qu est-ce que le cancer du sein? Laissez-nous vous expliquer. www.fondsanticancer.org www.esmo.org ESMO/FAC Patient Guide Series basés sur les recommandations de pratique clinique de ESMO
1 of 5 02/11/2012 14:03
 1 of 5 02/11/2012 14:03 Le cancer du chat par Sandrine Cayet, docteur-vétérinaire Le cancer chez le chat n est pas une fatalité. Un cancer chez le chat, c est comme chez l homme, ça se diagnostique, ça
1 of 5 02/11/2012 14:03 Le cancer du chat par Sandrine Cayet, docteur-vétérinaire Le cancer chez le chat n est pas une fatalité. Un cancer chez le chat, c est comme chez l homme, ça se diagnostique, ça
PLATE-FORME COMMUNE UNE SOLUTION LOGICIELLE UNIQUE POUR AMÉLIORER LA PRODUCTIVITÉ. Logiciel DIRECTVIEW V5 pour CR et DR
 Logiciel DIRECTVIEW V5 pour CR et DR UNE SOLUTION LOGICIELLE UNIQUE POUR AMÉLIORER LA PRODUCTIVITÉ Vous pouvez faire confiance aux systèmes CR et DR de Carestream pour leur qualité de prise d images. Maintenant
Logiciel DIRECTVIEW V5 pour CR et DR UNE SOLUTION LOGICIELLE UNIQUE POUR AMÉLIORER LA PRODUCTIVITÉ Vous pouvez faire confiance aux systèmes CR et DR de Carestream pour leur qualité de prise d images. Maintenant
Le GRAND CONSEIL de la République et canton de Genève décrète ce qui suit :
 Secrétariat du Grand Conseil PL 10267 Projet présenté par le Conseil d Etat Date de dépôt: 22 mai 2008 Projet de loi ouvrant un crédit au titre d'indemnité cantonale d'investissement de 3 000 000 F, pour
Secrétariat du Grand Conseil PL 10267 Projet présenté par le Conseil d Etat Date de dépôt: 22 mai 2008 Projet de loi ouvrant un crédit au titre d'indemnité cantonale d'investissement de 3 000 000 F, pour
DIPLÔME INTERUNIVERSITAIRE D ECHOGRAPHIE. Examen du Tronc Commun sous forme de QCM. Janvier 2012 14 h à 16 h
 ANNEE UNIVERSITAIRE 2011-2012 DIPLÔME INTERUNIVERSITAIRE D ECHOGRAPHIE Examen du Tronc Commun sous forme de QCM Janvier 2012 14 h à 16 h Les modalités de contrôle se dérouleront cette année sous forme
ANNEE UNIVERSITAIRE 2011-2012 DIPLÔME INTERUNIVERSITAIRE D ECHOGRAPHIE Examen du Tronc Commun sous forme de QCM Janvier 2012 14 h à 16 h Les modalités de contrôle se dérouleront cette année sous forme
G U I D E P A T I E N T - A F F E C T I O N D E L O N G U E D U R É E. La prise en charge du cancer du foie
 G U I D E P A T I E N T - A F F E C T I O N D E L O N G U E D U R É E La prise en charge du cancer du foie Décembre 2010 Pourquoi ce guide? Votre médecin traitant vous a remis ce guide pour vous informer
G U I D E P A T I E N T - A F F E C T I O N D E L O N G U E D U R É E La prise en charge du cancer du foie Décembre 2010 Pourquoi ce guide? Votre médecin traitant vous a remis ce guide pour vous informer
Maladie de Hodgkin ou lymphome de Hodgkin
 Maladie de Hodgkin ou lymphome de Hodgkin Ce que vous devez savoir Le cancer : une lutte à finir 1 888 939-3333 www.cancer.ca MALADIE DE HODGKIN Ce que vous devez savoir Même si vous entendez parler du
Maladie de Hodgkin ou lymphome de Hodgkin Ce que vous devez savoir Le cancer : une lutte à finir 1 888 939-3333 www.cancer.ca MALADIE DE HODGKIN Ce que vous devez savoir Même si vous entendez parler du
Cancers de l hypopharynx
 Cancers de l hypopharynx A- GENERALITES 1) Epidémiologie Cancer fréquent et de pronostic grave du fait de son évolution insidieuse et de son caractère lymphophile. C est quasiment toujours un carcinome
Cancers de l hypopharynx A- GENERALITES 1) Epidémiologie Cancer fréquent et de pronostic grave du fait de son évolution insidieuse et de son caractère lymphophile. C est quasiment toujours un carcinome
answers Issues and Answers est de retour Nouvel expandeur tissulaire mammaire Contour Profile 6200 de Mentor Un expandeur inégalé!
 & INTERNATIONAL AUTOMNE 2002 answers Issues and Answers est de retour Afin de vous fournir les dernières actualités et informations de l industrie relatives à nos produits et services, Mentor est heureuse
& INTERNATIONAL AUTOMNE 2002 answers Issues and Answers est de retour Afin de vous fournir les dernières actualités et informations de l industrie relatives à nos produits et services, Mentor est heureuse
Quel apport de l imagerie dans les traitements anti-angiogéniques?
 Quel apport de l imagerie dans les traitements anti-angiogéniques? L Fournier, D Balvay, CA Cuénod Service de radiologie, Hôpital Européen Georges Pompidou Laboratoire de Recherche en Imagerie, Equipe
Quel apport de l imagerie dans les traitements anti-angiogéniques? L Fournier, D Balvay, CA Cuénod Service de radiologie, Hôpital Européen Georges Pompidou Laboratoire de Recherche en Imagerie, Equipe
Ligne Dentaire. Système Dentaire Panoramique et 3D
 Ligne Dentaire Système Dentaire Panoramique et 3D La Société Villa Sistemi Medicali est fière de présenter son nouveau panoramique Rotograph Evo 3D, un système d'imagerie dentaire avec fonctionnalité 3-en-1:
Ligne Dentaire Système Dentaire Panoramique et 3D La Société Villa Sistemi Medicali est fière de présenter son nouveau panoramique Rotograph Evo 3D, un système d'imagerie dentaire avec fonctionnalité 3-en-1:
Le reflux gastro-oesophagien (280) Professeur Jacques FOURNET Avril 2003
 Pré-Requis : Corpus Médical Faculté de Médecine de Grenoble Le reflux gastro-oesophagien (280) Professeur Jacques FOURNET Avril 2003 Sécrétion acide et peptique de l estomac Motricité œsophagienne et gastrique
Pré-Requis : Corpus Médical Faculté de Médecine de Grenoble Le reflux gastro-oesophagien (280) Professeur Jacques FOURNET Avril 2003 Sécrétion acide et peptique de l estomac Motricité œsophagienne et gastrique
PROGRAMME DU CONCOURS D ACCES AU RESIDANAT DE CHIRURGIE DENTAIRE
 MINISTERE DE L ENSEIGNEMENT SUPERIEUR ET DE LA RECHERCHE SCIENTIFIQUE UNIVERSITE D ALGER DEPARTEMENT DE 1- SPECIALITE : PROTHESE 1 Anatomie dentaire 2 Les matériaux à empreinte 3 Les traitements pré-prothetiques
MINISTERE DE L ENSEIGNEMENT SUPERIEUR ET DE LA RECHERCHE SCIENTIFIQUE UNIVERSITE D ALGER DEPARTEMENT DE 1- SPECIALITE : PROTHESE 1 Anatomie dentaire 2 Les matériaux à empreinte 3 Les traitements pré-prothetiques
Apport de la TDM dans les cellulites cervico-faciales
 Apport de la TDM dans les cellulites cervico-faciales A propos de 35cas L.Derouich, N.El Benna, N.Moussali, A.Gharbi, A.Abdelouafi Service de Radiologie Hôpital 20 Aout CHU Ibn Roch Casablanca Maroc plan
Apport de la TDM dans les cellulites cervico-faciales A propos de 35cas L.Derouich, N.El Benna, N.Moussali, A.Gharbi, A.Abdelouafi Service de Radiologie Hôpital 20 Aout CHU Ibn Roch Casablanca Maroc plan
Concours d Internat et de Résidanat
 Concours d Internat et de Résidanat Ce programme a pour but d aider à la préparation des concours d internat et de résidanat. Il ne constitue en aucun cas un répertoire de «questions d examen» mais une
Concours d Internat et de Résidanat Ce programme a pour but d aider à la préparation des concours d internat et de résidanat. Il ne constitue en aucun cas un répertoire de «questions d examen» mais une
Artéfact en queue de comète à l échographie hépatique: un signe de maladie des voies biliaires intra-hépatiques
 Artéfact en queue de comète à l échographie hépatique: un signe de maladie des voies biliaires intra-hépatiques T Smayra, L Menassa-Moussa, S Slaba, M Ghossain, N Aoun Hôtel-Dieu de France, Université
Artéfact en queue de comète à l échographie hépatique: un signe de maladie des voies biliaires intra-hépatiques T Smayra, L Menassa-Moussa, S Slaba, M Ghossain, N Aoun Hôtel-Dieu de France, Université
LE DACS RADIATION DOSE MONITOR. Le bon réflexe pour une optimisation de la dose
 LE DACS RADIATION DOSE MONITOR Le bon réflexe pour une optimisation de la dose Radiation Dose Monitor / QU EST-CE QU UN DACS? / Le DACS (Dose Archiving and Communication System) est à la dose ce que le
LE DACS RADIATION DOSE MONITOR Le bon réflexe pour une optimisation de la dose Radiation Dose Monitor / QU EST-CE QU UN DACS? / Le DACS (Dose Archiving and Communication System) est à la dose ce que le
De la chirurgie du nodule aux ganglions
 De la chirurgie du nodule aux ganglions Docteur Xavier CARRAT Institut Bergonié Clinique Saint Augustin Chirurgie des lésions bénignes de la thyroïde problématique opératoire «simple» avec indication portée
De la chirurgie du nodule aux ganglions Docteur Xavier CARRAT Institut Bergonié Clinique Saint Augustin Chirurgie des lésions bénignes de la thyroïde problématique opératoire «simple» avec indication portée
Tout ce que vous avez toujours voulu savoir sur la scintigraphie osseuse et le TEP-SCAN
 Tout ce que vous avez toujours voulu savoir sur la scintigraphie osseuse et le TEP-SCAN Docteur Antoine MONET Centre d Imagerie Fonctionnelle Clinique Saint Augustin Jeudi 25 Septembre 2008 Un peu d histoire
Tout ce que vous avez toujours voulu savoir sur la scintigraphie osseuse et le TEP-SCAN Docteur Antoine MONET Centre d Imagerie Fonctionnelle Clinique Saint Augustin Jeudi 25 Septembre 2008 Un peu d histoire
IRM hépatique: ce que le manipulateur doit savoir
 CHU Henri Mondor IRM hépatique: ce que le manipulateur doit savoir P.Zerbib, A.Luciani, F.Pigneur, R.Raymond, A.Rahmouni CHU Henri Mondor Créteil Service Imagerie Médicale Pr.A.RAHMOUNI Objectifs Comprendre
CHU Henri Mondor IRM hépatique: ce que le manipulateur doit savoir P.Zerbib, A.Luciani, F.Pigneur, R.Raymond, A.Rahmouni CHU Henri Mondor Créteil Service Imagerie Médicale Pr.A.RAHMOUNI Objectifs Comprendre
Lymphome non hodgkinien
 Lymphome non hodgkinien Ce que vous devez savoir Le cancer : une lutte à finir 1 888 939-3333 www.cancer.ca LYMPHOME NON HODGKINIEN Ce que vous devez savoir Même si vous entendez parler du cancer presque
Lymphome non hodgkinien Ce que vous devez savoir Le cancer : une lutte à finir 1 888 939-3333 www.cancer.ca LYMPHOME NON HODGKINIEN Ce que vous devez savoir Même si vous entendez parler du cancer presque
Livret d accueil des stagiaires
 Livret d accueil des stagiaires SOMMAIRE : I/ Présentation du service II/Le métier de manipulateur III/ Modalités d encadrement IV/ Votre stage V/ Bilan global de votre stage I/ Présentation du service
Livret d accueil des stagiaires SOMMAIRE : I/ Présentation du service II/Le métier de manipulateur III/ Modalités d encadrement IV/ Votre stage V/ Bilan global de votre stage I/ Présentation du service
Le dépistage des cancers
 Le dépistage des cancers G R A N D P U B L I C Octobre 2009 Le dépistage des cancers Détecter tôt certains cancers permet de les traiter mieux, c'est-à-dire de proposer des traitements moins lourds, et
Le dépistage des cancers G R A N D P U B L I C Octobre 2009 Le dépistage des cancers Détecter tôt certains cancers permet de les traiter mieux, c'est-à-dire de proposer des traitements moins lourds, et
UE2 CANCEROLOGIE Place de la Médecine Nucléaire
 UE2 CANCEROLOGIE Place de la Médecine Nucléaire Imagerie Imagerie de Gamma Caméra Tomographie d émission monophotoniqueou TEMP: radiopharmaceutiqueémetteurs de rayonnement Gamma Imagerie de Caméra TEP
UE2 CANCEROLOGIE Place de la Médecine Nucléaire Imagerie Imagerie de Gamma Caméra Tomographie d émission monophotoniqueou TEMP: radiopharmaceutiqueémetteurs de rayonnement Gamma Imagerie de Caméra TEP
Peut-on reconnaître une tumeur de bas-grade en imagerie conventionnelle? S. Foscolo, L. Taillandier, E. Schmitt, A.S. Rivierre, S. Bracard, CHU NANCY
 Peut-on reconnaître une tumeur de bas-grade en imagerie conventionnelle? S. Foscolo, L. Taillandier, E. Schmitt, A.S. Rivierre, S. Bracard, CHU NANCY A quoi sert l imagerie conventionnelle dans le diagnostic
Peut-on reconnaître une tumeur de bas-grade en imagerie conventionnelle? S. Foscolo, L. Taillandier, E. Schmitt, A.S. Rivierre, S. Bracard, CHU NANCY A quoi sert l imagerie conventionnelle dans le diagnostic
Docteur, j ai une masse au sein. Est-ce un cancer? UN DIAGNOSTIC DE CANCER est posé chez 11 % des
 Le sein Docteur, j ai une masse au sein. Est-ce un cancer? Réjean Duplain, Marie-Michèle Livernoche et Judy Deschesnes 4 M me Massé,45 ans,entre en pleurs dans votre cabinet.elle a trouvé une bosse sur
Le sein Docteur, j ai une masse au sein. Est-ce un cancer? Réjean Duplain, Marie-Michèle Livernoche et Judy Deschesnes 4 M me Massé,45 ans,entre en pleurs dans votre cabinet.elle a trouvé une bosse sur
L ACCÈS VEINEUX DE COURTE DURÉE CHEZ L ENFANT ET LE NOUVEAU-NÉ
 L ACCÈS VEINEUX DE COURTE DURÉE CHEZ L ENFANT ET LE NOUVEAU-NÉ Plan de la présentation Introduction L enfant Le cathéter court La voie veineuse centrale La voie intra-osseuse Plan de la présentation Le
L ACCÈS VEINEUX DE COURTE DURÉE CHEZ L ENFANT ET LE NOUVEAU-NÉ Plan de la présentation Introduction L enfant Le cathéter court La voie veineuse centrale La voie intra-osseuse Plan de la présentation Le
Apport de l IRM dans le bilan préthérapeutique du cancer du rectum
 Apport de l IRM dans le bilan préthérapeutique du cancer du rectum Y MORMECHE, S SEHILI, J MORMECHE, CH CHAMMEKHI, S KHELIFI, A BACCAR, MH DAGHFOUS, A CHERIF TUNIS - TUNISIE PLAN Introduction Matériel
Apport de l IRM dans le bilan préthérapeutique du cancer du rectum Y MORMECHE, S SEHILI, J MORMECHE, CH CHAMMEKHI, S KHELIFI, A BACCAR, MH DAGHFOUS, A CHERIF TUNIS - TUNISIE PLAN Introduction Matériel
Le dépistage du cancer du sein. Une information de la Ligue contre le cancer
 Le dépistage du cancer du sein Une information de la Ligue contre le cancer Impressum _Editrice Ligue suisse contre le cancer Effingerstrasse 40 case postale 8219 3001 Berne tél. 031 389 91 00 fax 031
Le dépistage du cancer du sein Une information de la Ligue contre le cancer Impressum _Editrice Ligue suisse contre le cancer Effingerstrasse 40 case postale 8219 3001 Berne tél. 031 389 91 00 fax 031
CORRELATION RADIO-ANATOMIQUE DANS LE CARCINOME HEPATOCELLULAIRE TRAITE PAR TRANSPLANTATION HEPATIQUE : IMPACT SUR LA RECIDIVE
 CORRELATION RADIO-ANATOMIQUE DANS LE CARCINOME HEPATOCELLULAIRE TRAITE PAR TRANSPLANTATION HEPATIQUE : IMPACT SUR LA RECIDIVE L. Lecoq, J. Gendre, N. Sturm, C. Letoublon, MN. Hilleret, JP. Zarski, V. Leroy
CORRELATION RADIO-ANATOMIQUE DANS LE CARCINOME HEPATOCELLULAIRE TRAITE PAR TRANSPLANTATION HEPATIQUE : IMPACT SUR LA RECIDIVE L. Lecoq, J. Gendre, N. Sturm, C. Letoublon, MN. Hilleret, JP. Zarski, V. Leroy
TRAUMATISME CRANIEN DE L ENFANT : conduite à tenir?
 TRAUMATISME CRANIEN DE L ENFANT : conduite à tenir? H Le Hors-Albouze Urgences pédiatriques Timone enfants Marseille Traumatismes crâniens (TC) de l enfant Grande fréquence même si incidence réelle mal
TRAUMATISME CRANIEN DE L ENFANT : conduite à tenir? H Le Hors-Albouze Urgences pédiatriques Timone enfants Marseille Traumatismes crâniens (TC) de l enfant Grande fréquence même si incidence réelle mal
Compte rendu d hospitalisation hépatite C. À partir de la IIème année MG, IIIème années MD et Pharmacie
 Compte rendu d hospitalisation hépatite C À partir de la IIème année MG, IIIème années MD et Pharmacie ASSISTANCE PUBLIQUE HOPITAUX DE PARIS HOPITAL DU BON SECOURS Service d HEPATHOLOGIE du Professeur
Compte rendu d hospitalisation hépatite C À partir de la IIème année MG, IIIème années MD et Pharmacie ASSISTANCE PUBLIQUE HOPITAUX DE PARIS HOPITAL DU BON SECOURS Service d HEPATHOLOGIE du Professeur
TUMEURS DU BAS APPAREIL URINAIRE
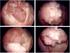 1 Plan de cours I - TUMEURS PRIMITIVES DE LA VESSIE c1 - Tumeurs papillaires non infiltrantes c2 - Tumeurs papillaires infiltrantes c3 - Carcinome in-situ en muqueuse plane D - Pronostic : II - TUMEURS
1 Plan de cours I - TUMEURS PRIMITIVES DE LA VESSIE c1 - Tumeurs papillaires non infiltrantes c2 - Tumeurs papillaires infiltrantes c3 - Carcinome in-situ en muqueuse plane D - Pronostic : II - TUMEURS
GUIDE PATIENT - AFFECTION DE LONGUE DURÉE. La prise en charge du cancer du rein
 GUIDE PATIENT - AFFECTION DE LONGUE DURÉE La prise en charge du cancer du rein Novembre 2010 Pourquoi ce guide? Votre médecin traitant vous a remis ce guide pour vous informer sur le cancer du rein, son
GUIDE PATIENT - AFFECTION DE LONGUE DURÉE La prise en charge du cancer du rein Novembre 2010 Pourquoi ce guide? Votre médecin traitant vous a remis ce guide pour vous informer sur le cancer du rein, son
19 thèmes dans 10 villes
 SATISFAIRE À VOS OBLIGATION DE DPC FACILEMENT GRÂCE AU CNGOF DPC réalisés par le CNGOF et financée par l Agrément CNGOF : 11 75 32 07 175 - FMC 100 098 Indemnité de 345 par jour et prise en charge hôtellerie
SATISFAIRE À VOS OBLIGATION DE DPC FACILEMENT GRÂCE AU CNGOF DPC réalisés par le CNGOF et financée par l Agrément CNGOF : 11 75 32 07 175 - FMC 100 098 Indemnité de 345 par jour et prise en charge hôtellerie
Votre guide des définitions des maladies graves de l Assurance maladies graves express
 Votre guide des définitions des maladies graves de l Assurance maladies graves express Votre guide des définitions des maladies graves de l Assurance maladies graves express Ce guide des définitions des
Votre guide des définitions des maladies graves de l Assurance maladies graves express Votre guide des définitions des maladies graves de l Assurance maladies graves express Ce guide des définitions des
Les soins infirmiers en oncologie : une carrière faite pour vous! Nom de la Présentatrice et section de l'acio
 Les soins infirmiers en oncologie : une carrière faite pour vous! Nom de la Présentatrice et section de l'acio Grandes lignes Pourquoi les soins en cancérologie sont-ils un enjeu de santé important? Les
Les soins infirmiers en oncologie : une carrière faite pour vous! Nom de la Présentatrice et section de l'acio Grandes lignes Pourquoi les soins en cancérologie sont-ils un enjeu de santé important? Les
Compte-rendu d examen anatomo-pathologique - hépatite chronique
 Compte-rendu d examen anatomo-pathologique - hépatite chronique À partir de la Vème année Médecine Générale et notamment pour les médecins anatomopathologues ANATOMIE PATHOLOGIQUE Hôpital du Bon Secours
Compte-rendu d examen anatomo-pathologique - hépatite chronique À partir de la Vème année Médecine Générale et notamment pour les médecins anatomopathologues ANATOMIE PATHOLOGIQUE Hôpital du Bon Secours
Simulation d'un examen anthropomorphique en imagerie TEMP à l iode 131 par simulation Monte Carlo GATE
 Simulation d'un examen anthropomorphique en imagerie TEMP à l iode 131 par simulation Monte Carlo GATE LAURENT Rémy [email protected] http://clrpcsv.in2p3.fr Journées des LARD Septembre 2007 M2R
Simulation d'un examen anthropomorphique en imagerie TEMP à l iode 131 par simulation Monte Carlo GATE LAURENT Rémy [email protected] http://clrpcsv.in2p3.fr Journées des LARD Septembre 2007 M2R
Développement d'une nouvelle interface utilisateur multi-modalité en scanner interventionnel
 Développement d'une nouvelle interface utilisateur multi-modalité en scanner interventionnel E. de Kerviler, C. de Bazelaire, P. Coulon*, S. Gotman**, J Yanof***, C. Bauer***J. Sapir**. Service de Radiologie,
Développement d'une nouvelle interface utilisateur multi-modalité en scanner interventionnel E. de Kerviler, C. de Bazelaire, P. Coulon*, S. Gotman**, J Yanof***, C. Bauer***J. Sapir**. Service de Radiologie,
LA LOMBALGIE CHRONIQUE : Facteurs de risque, diagnostic, prise en charge thérapeutique
 LA LOMBALGIE CHRONIQUE : Facteurs de risque, diagnostic, prise en charge thérapeutique Caroline Karras-Guillibert Rhumatologue, Hôpital Saint Joseph, Marseille La lombalgie chronique : le «mal du siècle»?
LA LOMBALGIE CHRONIQUE : Facteurs de risque, diagnostic, prise en charge thérapeutique Caroline Karras-Guillibert Rhumatologue, Hôpital Saint Joseph, Marseille La lombalgie chronique : le «mal du siècle»?
Chapitre 1 Evaluation des caractéristiques d un test diagnostique. José LABARERE
 UE4 : Biostatistiques Chapitre 1 Evaluation des caractéristiques d un test diagnostique José LABARERE Année universitaire 2011/2012 Université Joseph Fourier de Grenoble - Tous droits réservés. lan I.
UE4 : Biostatistiques Chapitre 1 Evaluation des caractéristiques d un test diagnostique José LABARERE Année universitaire 2011/2012 Université Joseph Fourier de Grenoble - Tous droits réservés. lan I.
Images en «franc» hypersignal T2 du pelvis féminin Atlas iconographique
 Images en «franc» hypersignal du pelvis féminin Atlas iconographique Cavet M, Soyer P, Malzy P, Bendavid S, Merlin A, Martin-Grivaud S, Rymer R RADIOLOGIE VISCERALE ET VASCULAIRE, HOPITAL LARIBOISIERE
Images en «franc» hypersignal du pelvis féminin Atlas iconographique Cavet M, Soyer P, Malzy P, Bendavid S, Merlin A, Martin-Grivaud S, Rymer R RADIOLOGIE VISCERALE ET VASCULAIRE, HOPITAL LARIBOISIERE
Cancer du sein. Du CA15-3 à la tomographie à émission de positons.
 Cancer du sein. Du CA15-3 à la tomographie à émission de positons. Un taux de récidive de 30% dans les dix premières années chez des patientes en rémission complète après un traitement curatif, requiert
Cancer du sein. Du CA15-3 à la tomographie à émission de positons. Un taux de récidive de 30% dans les dix premières années chez des patientes en rémission complète après un traitement curatif, requiert
Tous droits de traduction, d'adaptation et de reproduction par tous procédés, réservés pour tous pays.
 LE CANCER DU SEIN Conduite à tenir diagnostique devant une image mammographique infraclinique anormale Conduite thérapeutique devant un cancer du sein infraclinique Suivi des patientes traitées pour un
LE CANCER DU SEIN Conduite à tenir diagnostique devant une image mammographique infraclinique anormale Conduite thérapeutique devant un cancer du sein infraclinique Suivi des patientes traitées pour un
Dr L Verzaux Pr Elisabeth Schouman-Claeys
 Dr L Verzaux Pr Elisabeth Schouman-Claeys Dépasser une approche normative Se mettre à la place du patient Bonne pratique, bientraitance Démarches qualité structurées Thématiques clés (dont exigences réglementaires)
Dr L Verzaux Pr Elisabeth Schouman-Claeys Dépasser une approche normative Se mettre à la place du patient Bonne pratique, bientraitance Démarches qualité structurées Thématiques clés (dont exigences réglementaires)
Les renseignements suivants sont destinés uniquement aux personnes qui ont reçu un diagnostic de cancer
 Information importante pour les personnes atteintes d un cancer du poumon non à petites cellules de stade avancé Les renseignements suivants sont destinés uniquement aux personnes qui ont reçu un diagnostic
Information importante pour les personnes atteintes d un cancer du poumon non à petites cellules de stade avancé Les renseignements suivants sont destinés uniquement aux personnes qui ont reçu un diagnostic
Imagerie TDM et IRM des obstacles du bas cholédoque
 Imagerie TDM et IRM des obstacles du bas cholédoque O Bruot, V Laurent, P.A Ganne, C Barbary, S Corby, E Kermarrec, S Béot, D Régent Service de Radiologie Brabois Adultes JFR Octobre 2006 CHU NANCY Préface
Imagerie TDM et IRM des obstacles du bas cholédoque O Bruot, V Laurent, P.A Ganne, C Barbary, S Corby, E Kermarrec, S Béot, D Régent Service de Radiologie Brabois Adultes JFR Octobre 2006 CHU NANCY Préface
DENSITOMÉTRIE OSSEUSE : CE QUE LE RADIOLOGUE DOIT SAVOIR
 DENSITOMÉTRIE OSSEUSE : CE QUE LE RADIOLOGUE DOIT SAVOIR C Andreux et F L Huillier H Guerini, A Feydy, X Poittevin, F Thevenin, R Campagna, JL Drapé, A Chevrot Hôpital COCHIN, Paris, France OBJECTIF Proposer
DENSITOMÉTRIE OSSEUSE : CE QUE LE RADIOLOGUE DOIT SAVOIR C Andreux et F L Huillier H Guerini, A Feydy, X Poittevin, F Thevenin, R Campagna, JL Drapé, A Chevrot Hôpital COCHIN, Paris, France OBJECTIF Proposer
Découvrez L INSTITUT UNIVERSITAIRE DU CANCER DE TOULOUSE
 Découvrez L INSTITUT UNIVERSITAIRE DU CANCER DE TOULOUSE 2014 L INSTITUT UNIVERSITAIRE DU CANCER DE TOULOUSE L Institut universitaire du cancer de Toulouse (IUCT) est un nouveau modèle français d organisation
Découvrez L INSTITUT UNIVERSITAIRE DU CANCER DE TOULOUSE 2014 L INSTITUT UNIVERSITAIRE DU CANCER DE TOULOUSE L Institut universitaire du cancer de Toulouse (IUCT) est un nouveau modèle français d organisation
Traitement des plaies par pression négative (TPN) : des utilisations spécifiques et limitées
 BON USAGE DES TECHNOLOGIES DE SANTÉ Traitement des plaies par pression négative (TPN) : des utilisations spécifiques et limitées Les systèmes de traitement des plaies par pression négative (TPN) sont des
BON USAGE DES TECHNOLOGIES DE SANTÉ Traitement des plaies par pression négative (TPN) : des utilisations spécifiques et limitées Les systèmes de traitement des plaies par pression négative (TPN) sont des
Livret des nouveaux anticoagulants oraux. Ce qu il faut savoir pour bien gérer leur utilisation
 Livret des nouveaux anticoagulants oraux Ce qu il faut savoir pour bien gérer leur utilisation DONNÉES DU PATIENT Nom Adresse Tél MÉDECIN TRAITANT Nom Adresse Tél SPÉCIALISTE Nom Hôpital Tél MÉDICAMENT
Livret des nouveaux anticoagulants oraux Ce qu il faut savoir pour bien gérer leur utilisation DONNÉES DU PATIENT Nom Adresse Tél MÉDECIN TRAITANT Nom Adresse Tél SPÉCIALISTE Nom Hôpital Tél MÉDICAMENT
PLEINS FEUX SUR LE RC EXAMENS SYSTEMATIQUES ET PREVENTION
 PLEINS FEUX SUR LE RC SFMG - 2009 EXAMENS SYSTEMATIQUE ET PREVENTION est le résultat de consultation le plus fréquemment relevé par les médecins généralistes de l OMG. Voir là. Pour mieux vous familiariser
PLEINS FEUX SUR LE RC SFMG - 2009 EXAMENS SYSTEMATIQUE ET PREVENTION est le résultat de consultation le plus fréquemment relevé par les médecins généralistes de l OMG. Voir là. Pour mieux vous familiariser
LA RESPONSABILITÉ DU RADIOLOGUE Point de vue de l avocat
 JFR 2007 LA RESPONSABILITÉ DU RADIOLOGUE Point de vue de l avocat Xavier Heymans Avocat à la Cour de Bordeaux www.heymans-avocat.com INTRODUCTION Rejet de la fatalité Socialisation du risque Responsabilisation
JFR 2007 LA RESPONSABILITÉ DU RADIOLOGUE Point de vue de l avocat Xavier Heymans Avocat à la Cour de Bordeaux www.heymans-avocat.com INTRODUCTION Rejet de la fatalité Socialisation du risque Responsabilisation
se reconstruire avec ou sans intervention chirurgicale
 Des questions que vous vous posez et que vous pouvez poser aux soignants Comment se reconstruire avec ou sans intervention chirurgicale Vous allez avoir ou vous avez eu une ablation du sein (mastectomie),
Des questions que vous vous posez et que vous pouvez poser aux soignants Comment se reconstruire avec ou sans intervention chirurgicale Vous allez avoir ou vous avez eu une ablation du sein (mastectomie),
Questionnaire / Demande d adhésion
 RESPONSABILITE CIVILE PROFESSIONNELLE & EXPLOITATION Questionnaire / Demande d adhésion Contrat d Assurance AXA n 4803593504 ASSURE : Nom Prénom Adresse Professionnelle Téléphone Fax Date de Naissance
RESPONSABILITE CIVILE PROFESSIONNELLE & EXPLOITATION Questionnaire / Demande d adhésion Contrat d Assurance AXA n 4803593504 ASSURE : Nom Prénom Adresse Professionnelle Téléphone Fax Date de Naissance
Pour l'instant, les connaissances actuelles ne permettent pas d'empêcher un cancer du sein de survenir.
 Dépistage Pour l'instant, les connaissances actuelles ne permettent pas d'empêcher un cancer du sein de survenir. Par contre, nous pouvons tenter de le dépister plus tôt afin d'avoir plus de chances de
Dépistage Pour l'instant, les connaissances actuelles ne permettent pas d'empêcher un cancer du sein de survenir. Par contre, nous pouvons tenter de le dépister plus tôt afin d'avoir plus de chances de
Transplantation hépatique à donneur vivant apparenté. Olivier Scatton, Olivier Soubrane, Service de chirurgie Cochin
 Transplantation hépatique à donneur vivant apparenté Olivier Scatton, Olivier Soubrane, Service de chirurgie Cochin Introduction Le prélèvement d une partie du foie chez une personne «vivante» et apparentée
Transplantation hépatique à donneur vivant apparenté Olivier Scatton, Olivier Soubrane, Service de chirurgie Cochin Introduction Le prélèvement d une partie du foie chez une personne «vivante» et apparentée
Intérêt de la TEP-FDG dans les cancers de l ovaire
 Intérêt de la TEP-FDG dans les cancers de l ovaire T. Mognetti et F. Giammarile Introduction La TEP-FDG (Tomographie par Émission de Positons après injection de 18 F- Fluoro-2-Déoxy-Glucose) est un des
Intérêt de la TEP-FDG dans les cancers de l ovaire T. Mognetti et F. Giammarile Introduction La TEP-FDG (Tomographie par Émission de Positons après injection de 18 F- Fluoro-2-Déoxy-Glucose) est un des
Accidents des anticoagulants
 30 Item 182 Accidents des anticoagulants Insérer les T1 Objectifs pédagogiques ENC Diagnostiquer un accident des anticoagulants. Identifier les situations d urgence et planifier leur prise en charge. COFER
30 Item 182 Accidents des anticoagulants Insérer les T1 Objectifs pédagogiques ENC Diagnostiquer un accident des anticoagulants. Identifier les situations d urgence et planifier leur prise en charge. COFER
Sont considérées comme prestations qui requièrent la qualification de médecin spécialiste en dermato-vénéréologie (E) :
 Sont considérées comme prestations qui requièrent la qualification de médecin spécialiste en dermato-vénéréologie (E) : a) b) a) b) DERMATO-VENEREOLOGIE Art. 21 pag. 1 SECTION 9. Dermato-vénéréologie.
Sont considérées comme prestations qui requièrent la qualification de médecin spécialiste en dermato-vénéréologie (E) : a) b) a) b) DERMATO-VENEREOLOGIE Art. 21 pag. 1 SECTION 9. Dermato-vénéréologie.
chronique La maladie rénale Un risque pour bon nombre de vos patients Document destiné aux professionnels de santé
 Document destiné aux professionnels de santé Agence relevant du ministère de la santé La maladie rénale chronique Un risque pour bon nombre de vos patients Clés pour la dépister et ralentir sa progression
Document destiné aux professionnels de santé Agence relevant du ministère de la santé La maladie rénale chronique Un risque pour bon nombre de vos patients Clés pour la dépister et ralentir sa progression
Indications de la césarienne programmée à terme
 Indications de la césarienne programmée à terme Janvier 2012 Quelles sont les indications de la césarienne programmée? Utérus cicatriciel Transmissions mère-enfant d infections maternelles Grossesse gémellaire
Indications de la césarienne programmée à terme Janvier 2012 Quelles sont les indications de la césarienne programmée? Utérus cicatriciel Transmissions mère-enfant d infections maternelles Grossesse gémellaire
Carte de soins et d urgence
 Direction Générale de la Santé Carte de soins et d urgence Emergency and Healthcare Card Porphyries Aiguës Hépatiques Acute Hepatic Porphyrias Type de Porphyrie* Déficit en Ala déhydrase Ala Dehydrase
Direction Générale de la Santé Carte de soins et d urgence Emergency and Healthcare Card Porphyries Aiguës Hépatiques Acute Hepatic Porphyrias Type de Porphyrie* Déficit en Ala déhydrase Ala Dehydrase
UNIVERSITE TOULOUSE III PAUL SABATIER FACULTES DE MEDECINE THESE
 UNIVERSITE TOULOUSE III PAUL SABATIER FACULTES DE MEDECINE ANNEE 2013 2013 TOU3 1577 THESE POUR LE DIPLOME D ETAT DE DOCTEUR EN MEDECINE MEDECINE SPECIALISEE CLINIQUE Présentée et soutenue publiquement
UNIVERSITE TOULOUSE III PAUL SABATIER FACULTES DE MEDECINE ANNEE 2013 2013 TOU3 1577 THESE POUR LE DIPLOME D ETAT DE DOCTEUR EN MEDECINE MEDECINE SPECIALISEE CLINIQUE Présentée et soutenue publiquement
la reconstruction du sein après un cancer Recherche Information - Prévention - Dépistage Actions pour les malades et leurs proches
 Recherche PROTHÈSE RÉTRO- PECTORALE LAMBEAU GRAND DORSAL L A M B E A U A B D O M I N A L G R A N D P U B L I C I SIS est un groupe multidisciplinaire de professionnels de santé indépendants, réunis à l
Recherche PROTHÈSE RÉTRO- PECTORALE LAMBEAU GRAND DORSAL L A M B E A U A B D O M I N A L G R A N D P U B L I C I SIS est un groupe multidisciplinaire de professionnels de santé indépendants, réunis à l
F-FLUORODÉOXYGLUCOSE EN ONCOLOGIE Expérience en Ile de France
 18F-fluorodéoxyglucose en oncologie. Expérience en Ile de France. 18 F-FLUORODÉOXYGLUCOSE EN ONCOLOGIE Expérience en Ile de France H. FOEHRENBACH 1, J. LUMBROSO 2 1 Service Médecine Nucléaire, Hôpital
18F-fluorodéoxyglucose en oncologie. Expérience en Ile de France. 18 F-FLUORODÉOXYGLUCOSE EN ONCOLOGIE Expérience en Ile de France H. FOEHRENBACH 1, J. LUMBROSO 2 1 Service Médecine Nucléaire, Hôpital
Contraception après 40 ans
 Contraception après 40 ans Stratégies de choix des méthodes contraceptives chez la femme. Recommandations pour la pratique clinique Décembre 2004. ANAES/AFSSAPS Un vaste choix contraceptif Contraception
Contraception après 40 ans Stratégies de choix des méthodes contraceptives chez la femme. Recommandations pour la pratique clinique Décembre 2004. ANAES/AFSSAPS Un vaste choix contraceptif Contraception
La migraine. Foramen ovale perméable. Infarctus cérébral (surtout chez la femme)
 La migraine 1/Introduction : Céphalée primaire (sans lésion sous-jacente). Deux variétés principales: Migraine sans aura (migraine commune). Migraine avec aura (migraine accompagnée). Diagnostic: interrogatoire
La migraine 1/Introduction : Céphalée primaire (sans lésion sous-jacente). Deux variétés principales: Migraine sans aura (migraine commune). Migraine avec aura (migraine accompagnée). Diagnostic: interrogatoire
COMMENT DEVENIR KINÉSITHÉRAPEUTE
 COMMENT DEVENIR KINÉSITHÉRAPEUTE DESCRIPTION DU MÉTIER Le masseur-kinésithérapeute ou «kiné» dans le langage courant, effectue sur prescription médicale des actes de gymnastique médicale, de massage, de
COMMENT DEVENIR KINÉSITHÉRAPEUTE DESCRIPTION DU MÉTIER Le masseur-kinésithérapeute ou «kiné» dans le langage courant, effectue sur prescription médicale des actes de gymnastique médicale, de massage, de
Réflexions sur les possibilités de réponse aux demandes des chirurgiens orthopédistes avant arthroplastie
 Bull. Acad. Natle Chir. Dent., 2007, 50 113 Commission de l exercice professionnel et Groupe de réflexion Réflexions sur les possibilités de réponse aux demandes des chirurgiens orthopédistes avant arthroplastie
Bull. Acad. Natle Chir. Dent., 2007, 50 113 Commission de l exercice professionnel et Groupe de réflexion Réflexions sur les possibilités de réponse aux demandes des chirurgiens orthopédistes avant arthroplastie
I - CLASSIFICATION DU DIABETE SUCRE
 I - CLASSIFICATION DU DIABETE SUCRE 1- Définition : Le diabète sucré se définit par une élévation anormale et chronique de la glycémie. Cette anomalie est commune à tous les types de diabète sucré, mais
I - CLASSIFICATION DU DIABETE SUCRE 1- Définition : Le diabète sucré se définit par une élévation anormale et chronique de la glycémie. Cette anomalie est commune à tous les types de diabète sucré, mais
