Le syndrome de Cockayne
|
|
|
- Jean-René Ledoux
- il y a 10 ans
- Total affichages :
Transcription
1 La maladie Le diagnostic Les aspects génétiques Le traitement, la prise en charge, la prévention Vivre avec En savoir plus Madame, Monsieur, Cette fiche est destinée à vous informer sur le syndrome de Cockayne. Elle ne se substitue pas à une consultation médicale. Elle a pour but de favoriser le dialogue avec votre médecin. N hésitez pas à lui faire préciser les points qui ne vous paraîtraient pas suffisamment clairs et à demander des informations supplémentaires sur votre cas particulier. En effet, certaines données contenues dans cette fiche peuvent ne pas être adaptées à votre cas : seul votre médecin peut vous donner une information individualisée et adaptée. La maladie l Qu est-ce que le syndrome de Cockayne? (SC) est une maladie génétique rare, principalement caractérisée par des troubles de la croissance, un déficit intellectuel de sévérité variable, des difficultés motrices (troubles neurologiques) et une atteinte de la vision et de l audition. D autres organes peuvent être touchés, comme le foie ou les reins. Les enfants ont un visage qui apparaît prématurément vieilli et sont d une très grande maigreur (cachexie). Ce syndrome a été décrit pour la première fois en 1936 par le docteur Cockayne. Il existe différents types du syndrome. Ils dépendent de l âge auquel la maladie se manifeste et de la sévérité des manifestations : -- le type 1 est aussi appelé «forme classique». Il se manifeste en général vers l âge d un an par un retard de croissance et des troubles neurologiques, puis par une baisse de la vue et de l audition ; -- le type 2 est une forme sévère du syndrome. Les troubles neurologiques et certaines anomalies oculaires sont présents d emblée à la naissance ; -- le type 3 correspond à une forme modérée. Il existe deux autres formes du syndrome de Cockayne, non détaillées dans le présent document : -- une forme très sévère, le syndrome cérébro-oculo-facio-squelettique (COFS), qui entraîne de très graves malformations du cerveau (microcéphalie), des yeux (microphtalmie et cataracte) et des articulations (arthrogrypose) qui sont déjà présentes chez le fœtus. Elle est en général détectée avant la naissance et conduit souvent à une interruption de grossesse ; -- une double atteinte appelée syndrome de Cockayne xeroderma pigmentosum, qui associe toutes les manifestations du syndrome de Cockayne et une sensibilité extrême de la peau et des yeux aux rayons ultraviolets (UV), entraînant des lésions importantes de la peau et un risque accru de cancer de la peau. 1
2 l Combien de personnes sont atteintes de ce syndrome? Est-il présent partout en France et dans le monde? est une maladie rare dont la prévalence (nombre de malades dans une population donnée) n est pas connue avec exactitude. En Europe, sa prévalence à la naissance, c est-à-dire le nombre de nouveaux cas par an, est estimée à environ 1 cas pour naissances. l Qui peut en être atteint? La maladie touche indifféremment les personnes des deux sexes, quelle que soit leur origine géographique. l à quoi est-il dû? est une maladie génétique : il est dû à l altération (mutation) d un gène. Les gènes sont des portions d ADN, la substance qui constitue les chromosomes et contient notre patrimoine génétique. Un gène équivaut à un «code» qui donne les instructions pour produire des protéines. Les protéines ont des fonctions très variées : elles contribuent au fonctionnement normal de chaque cellule, et plus globalement, de l organisme. Dans environ deux tiers des cas, il est dû à la mutation du gène ERCC6, qui est situé sur le chromosome 10 et conditionne la production d une protéine appelée CSB (pour Cockayne Syndrome B). Une fois sur trois c est le gène ERCC8, situé sur le chromosome 5 et responsable de la production de la protéine CSA (pour Cockayne Syndrome A), qui est en cause. On ne sait que peu de choses sur ces protéines, mais elles joueraient un rôle essentiel dans la réparation et le «décodage» (transcription) de l ADN, qui sont des processus normaux et nécessaires au bon fonctionnement des cellules (voir «Comment expliquer les manifestations?»). l Quelles en sont les manifestations? Les principales manifestations du syndrome de Cockayne sont une croissance insuffisante en poids et en taille, des anomalies du système nerveux (troubles neurologiques et déficit intellectuel), ainsi qu une baisse de la vue et de l audition. Ces atteintes sont progressives, elles s aggravent au cours du temps. Le ralentissement de la croissance est souvent la première manifestation de la maladie. de type 1 se déclare vers l âge d un an ; le type 2 est plus précoce et certaines manifestations sont présentes à la naissance ; le type 3 est une forme plus tardive et moins sévère. Cependant, l importance des manifestations varie d une personne à une autre et toutes ne présentent pas toujours l ensemble des manifestations décrites ci-après. 1. Les manifestations du syndrome de Cockayne de type 1 Troubles de la croissance et caractéristiques physiques Au cours de la grossesse, la croissance du fœtus est normale et, à la naissance, la taille du nourrisson, son poids et la circonférence de sa tête (périmètre crânien) sont normaux. C est souvent entre un et deux ans que les troubles de croissance deviennent évidents : l enfant grandit peu, prend peu de poids et son périmètre crânien augmente peu (microcéphalie). 2
3 Plus tard, les enfants ne rattrapent pas leur retard de croissance : leur taille, leur poids et leur périmètre crânien restent en dessous des normales. Les enfants ont souvent des traits du visage et une silhouette particuliers. Ces signes sont habituellement peu marqués et ne deviennent souvent reconnaissables qu après l âge de 3 ou 4 ans. Les enfants ont un visage long, un petit menton saillant, des yeux enfoncés et de grandes oreilles. En grandissant, leur visage apparaît prématurément vieilli. Ils sont aussi très maigres (cachectiques) et leurs membres sont fins et grêles. Troubles neurologiques et déficit intellectuel Les troubles neurologiques et les anomalies de la motricité ne sont pas présents dès la naissance mais apparaissent en général après l âge d un an. Ainsi, la plupart des enfants apprennent à marcher et c est ensuite que les troubles et le déficit intellectuel s installent progressivement. Des difficultés à marcher, une démarche qui devient instable, des chutes, sont souvent les premiers signes. Puis, peu à peu, des troubles de l équilibre et des difficultés pour effectuer des mouvements volontaires (ataxie) apparaissent : les mouvements sont saccadés ou s accompagnent de tremblements ou de contractions musculaires incontrôlées (spasticité) surtout au niveau des jambes et des pieds. Parfois, les bras et les jambes restent fléchis en permanence, ce qui peut entraîner des rétractions des muscles et une raideur des articulations qui limitent encore plus certains mouvements. Les muscles sont souvent insuffisamment toniques (hypotonie) et les réflexes sont anormaux : en général faibles (hyporéflexie tendineuse) ou au contraire, chez certains enfants, exagérément vifs (hyperréflexie). La majorité des enfants ont des difficultés intellectuelles. L importance du déficit intellectuel est variable, de léger à sévère. Certains enfants n apprennent jamais à parler ; pour les autres, le langage est difficile à acquérir et il reste souvent pauvre, seulement fait de quelques mots ou de phrases courtes. Parfois, le langage est acquis, mais régresse avec l évolution de la maladie. Enfin, la parole est souvent hachée et difficilement intelligible. Ces enfants s expriment préférentiellement avec des moyens non verbaux, comme les gestes et mimiques, avec lesquels il est important de se familiariser pour bien communiquer avec eux. Certains enfants ont une épilepsie, qui se manifeste par des crises de mouvements anormaux ou des convulsions qui se répètent plus ou moins fréquemment. Malvoyance Des anomalies des yeux et de la vision peuvent apparaître au cours de l évolution du syndrome et conduire à une baisse de la vue importante, voire à la cécité, avec de lourdes répercussions sur le développement et la vie quotidienne (voir «Quels handicaps découlent des manifestations du syndrome?»). Les yeux peuvent paraître enfoncés dans les orbites (enophtalmie) en raison de la disparition de la graisse qui se trouve normalement derrière le globe oculaire. Les premiers signes d une atteinte de la vision peuvent être une gêne et une crainte de la lumière (photophobie), des mouvements anormaux et saccadés des globes oculaires (nystagmus) ou un strabisme (les yeux ne regardent pas dans la même direction). La baisse de la vision peut être liée à différentes maladies de l œil. Il peut s agir d une cataracte, c est à dire de l opacification de la lentille de l œil qui concentre les rayons lumineux (cristallin) ; d une atteinte du nerf optique, qui transmet les images captées par l œil au cerveau (atrophie optique) ; ou d une maladie de la rétine, membrane qui tapisse 3
4 le fond de l œil sur laquelle se forment normalement les images (rétinopathie pigmentaire poivre et sel). Une inflammation de la surface de l œil, la cornée (uvéite) ou des conjonctives, peuvent également apparaître et aggraver les troubles de la vue. Troubles de l audition À la naissance, les enfants entendent normalement. Les troubles de l audition apparaissent dans la petite enfance et se traduisent par une diminution des réactions aux bruits ou une perception très faible des sons d intensité normale (hypoacousie), notamment les plus aigus. Avec l évolution de la maladie, la perte de l audition progresse et l hypoacousie évolue vers une surdité profonde où l enfant ne perçoit quasiment aucun son. Sensibilité au soleil Les enfants ont une peau très fine et sensible aux rayons ultraviolets : la moindre exposition provoque des coups de soleil sévères qui peuvent, parfois, laisser des cicatrices ou des taches foncées (hyperpigmentées). Certains ont beaucoup de taches de rousseur. Cette sensibilité concerne aussi les yeux, c est pourquoi il est important de protéger les enfants avec des vêtements adaptés, des crèmes protectrices et des lunettes de soleil. Anomalies dentaires Les dents de lait peuvent apparaître tard, être petites, irrégulières et espacées. Plus tard, elles ne sont pas toujours toutes remplacées par une dent définitive (agénésie dentaire). Parfois, les dents restent petites (hypoplasie dentaire), sont mal implantées ou implantées de façon anarchique. Les enfants sont plus sensibles aux caries que la moyenne ; un suivi régulier par un dentiste est donc indispensable. Autres manifestations La maladie peut toucher le foie. Cela se manifeste la plupart du temps uniquement par des anomalies des analyses de sang, comme l élévation du taux d enzymes appelées transaminases, sans autres signes ressentis par le malade (atteinte asymptomatique). Parfois, le foie est plus gros que la normale (hépatomégalie). Une atteinte des reins peut apparaître chez certains enfants. Il n y a, en général, aucune manifestation et l atteinte n est décelable que par des analyses d urine, qui montrent un excès de protéines dans les urines (protéinurie). Parfois, l atteinte rénale a pour conséquence une augmentation de la pression du sang dans les artères (hypertension artérielle). Les garçons peuvent avoir des testicules et un pénis anormalement petits (hypogonadisme). Parfois, à la naissance, un testicule ou les deux ne sont pas descendus dans les bourses (cryptorchidie). 2. Les manifestations du syndrome de Cockayne de type 2 Cette forme précoce du syndrome est caractérisée par une mauvaise croissance du fœtus durant la grossesse (retard de croissance intra-utérin ou RCIU). Ses manifestations sont similaires à celles du syndrome de type 1, mais sont plus sévères et plus précoces. Notamment, les atteintes neurologiques débutent dès la naissance et le développement intellectuel et moteur de ces enfants est d emblée compromis. Des anomalies visuelles, comme une cataracte, peuvent être présentes dès la naissance. 4
5 3. Les manifestations du syndrome de Cockayne de type 3 Ce type correspond à une forme «tardive» du syndrome et, au moins durant les premières années de vie, les enfants grandissent normalement et leur développement psychomoteur est normal. Ils apprennent donc à marcher et à parler. Dans la petite enfance, les caractéristiques physiques comme le visage long avec un petit menton saillant, les yeux enfoncés, la peau fine et très sensible au soleil et la silhouette extrêmement maigre (cachectique) apparaissent et s installent durablement. Les atteintes de la vision et de l audition sont moins sévères que dans le syndrome de type 1 ; elles apparaissent vers l adolescence. l Quelle est son évolution? Le caractère progressif du syndrome de Cockayne est un élément très important de la maladie. Les troubles neurologiques et les déficits sensoriels (vue, audition) s installent et s aggravent avec le temps. Les enfants perdent peu à peu leurs repères (notion de temps, de reconnaissance des lieux) et ont de plus en plus de difficultés à bouger, puis à manger. Cette faiblesse se généralise et les enfants sont alors souvent plus sensibles aux infections. L espérance de vie est limitée et peu de personnes atteintes de la forme classique du syndrome (type 1) atteignent leur vingtième année. Le pronostic est encore plus sévère chez les enfants atteints du type 2. En revanche, les personnes atteintes du type 3 vivent jusqu à l âge adulte. l Quels handicaps découlent des manifestations du syndrome? Dans le syndrome de type 1, la progression des troubles neurologiques et du déficit intellectuel combinée à la perte progressive de l audition et de la vue entraîne des difficultés à effectuer seul certaines activités de la vie quotidienne, à se déplacer et à communiquer avec les autres. En France, cette situation est définie comme étant une situation de handicap rare, qui nécessite la mise en œuvre de protocoles de prise en charge particuliers. Ce handicap peut être important et doit faire l objet d une prise en charge spécifique (voir «Quelles sont les aides mises en œuvre pour limiter et prévenir le handicap?»). Chez les enfants atteints du type 2, les déficiences sensorielles et le déficit intellectuel sont à l origine d un handicap sévère qui touche presque tous les aspects du développement et des activités quotidiennes. Le handicap consécutif à un syndrome de Cockayne de type 3 est aussi sévère, en raison de l installation d une déficience visuelle et auditive tardive. l Comment expliquer les manifestations? est une maladie génétique. Il est dû à des altérations des gènes ERCC6 ou ERCC8, qui entraînent des anomalies des systèmes de réparation et de «décodage» de l information (transcription) de l ADN. L ADN constitue le patrimoine génétique de chaque individu. Son intégrité est indispensable pour le développement des cellules et, plus globalement, de l organisme. Pourtant, il est en permanence agressé par divers facteurs, comme les rayons ultraviolets, qui peuvent l altérer ; face à ces agressions, il dispose de systèmes de «réparation» très efficaces, permettant notamment d éliminer les parties d ADN endommagées. En parallèle, les protéines CSB et 5
6 CSA, dont la production dépend des gènes ERCC6 et ERCC8, permettent que, même après avoir été endommagé, l ADN puisse être correctement «décodé» (transcrit) pour fournir les instructions nécessaires à la formation des protéines. Donc, chez les personnes atteintes du syndrome de Cockayne, le processus de réparation de l ADN fonctionne mal et la transcription de certains gènes ne fonctionne pas dans des conditions optimales. De plus, les gènes ERCC6 et ERCC8 ont probablement d autres fonctions importantes pour le renouvellement et la croissance des cellules (cycle cellulaire et croissance cellulaire). Cependant, on ne connaît pas précisément le lien entre ces anomalies et chacune des manifestations du syndrome. Les troubles neurologiques, les anomalies de l audition et, pour partie l atteinte de la vision, sont liés à la dégénérescence d une substance appelée myéline, qui normalement forme une gaine protectrice autour de certaines cellules nerveuses (neurones) (voir figure 1). Figure 1. Schéma d une cellule nerveuse (neurone) Les neurones se prolongent par des «axones», recouverts d une gaine blanche de myéline. Ce sont ces axones, constituant un véritable câblage dans le cerveau, qui composent la substance blanche dans laquelle se forment les lésions au cours du syndrome de Cockayne. Image réalisée grâce à Servier Medical Art. La myéline favorise la transmission de l influx nerveux d un neurone à l autre, ce qui est indispensable au bon fonctionnement du cerveau et des nerfs. Chez les personnes atteintes du syndrome de Cockayne, la myéline est peu à peu détruite (démyélinisation) dans certaines zones du cerveau (substance blanche), puis les neurones eux-mêmes dégénèrent. Les neurones qui constituent les nerfs impliqués dans la vision (nerfs optiques) ou dans l audition (nerfs auditifs) sont également concernés. La silhouette particulière est due à l absence de la graisse normalement située sous la peau (graisse sous-cutanée) et au développement insuffisant des muscles. 6
7 Le diagnostic Le diagnostic précoce du syndrome permet d informer au mieux la famille et d instaurer une prise en charge adaptée dès le plus jeune âge. l Comment fait-on le diagnostic du syndrome de Cockayne? Le plus souvent, le diagnostic est évoqué dans les mois qui suivent la naissance ou dans la petite enfance devant l apparition et la progression des manifestations de la maladie, comme le retard de croissance, les troubles neurologiques ou l atteinte de la vue et de l audition. Il est parfois fait dès la naissance, si le nouveau-né a des signes très évocateurs du syndrome. Le diagnostic est rarement fait avant la naissance, mais il est possible lorsque les échographies réalisées pendant la grossesse montrent des anomalies caractéristiques, surtout si l existence de la maladie est déjà connue dans la famille. Le diagnostic suspecté devra être confirmé par une analyse qui permet de mesurer le taux de réparation de l ADN sur des cellules de la peau. Pour obtenir ces cellules, les médecins réalisent une petite intervention appelée biopsie de peau. Elle est simple à réaliser, sans danger et se fait sous anesthésie locale. La plupart du temps, elle se fait à l aide d un petit cylindre creux de 4 à 5 millimètres (patch) qui traverse la peau pour en extraire un fragment. Au laboratoire, les cellules du fragment de peau (les fibroblastes) seront mises en culture, puis exposées à des rayons ultraviolets afin de mesurer le taux de réparation de leur ADN. Dans certaines maladies, comme le syndrome de Cockayne, l examen montre un taux de réparation inférieur à la normale. Le test génétique, c est-à-dire la recherche de la mutation des gènes ERCC6 ou ERCC8, est possible à partir d un échantillon de sang. L examen est réalisé dans des laboratoires spécialisés. l En quoi consistent les examens complémentaires? À quoi vont-ils servir? Des examens complémentaires sont réalisés pour évaluer la sévérité des atteintes neurologiques, visuelles et auditives. Ceci permettra de prendre en charge les déficiences de la manière la plus adaptée. Évaluation psychomotrice et neurologique Pour évaluer le développement psychomoteur des enfants, le médecin va les observer dans un contexte de jeu. Il pourra ainsi évaluer leurs principales acquisitions : marche, motricité globale, motricité fine (comme la capacité à attraper les petits objets), langage, contact social, etc. L évaluation par le psychologue, l orthophoniste (professionnel qui aide à rééduquer le langage et l expression), le psychomotricien (personne qui aide à rééduquer les mouvements) ou l ergothérapeute (qui évalue les besoins de la personne en situation de handicap et lui préconise les aides techniques nécessaires à son autonomie) est aussi recommandée afin d évaluer les faiblesses de l enfant, mais aussi ses capacités qui pourront être développées. Le psychologue évalue notamment les performances intellectuelles comme le quotient intellectuel (QI), les capacités cognitives (raisonnement, mémorisation, prise de décisions, acquisition et utilisation des connaissances) et la personnalité (émotions, relations avec les autres, ). 7
8 Ces évaluations reposent sur des tests appelés tests psychométriques. Chez les plus jeunes enfants, ces tests sont réalisés dans un contexte de jeu : l enfant doit montrer des images, assembler des cubes, nommer des objets, trouver un objet en fonction d un indice, compléter des suites logiques, etc. Imagerie du cerveau Des images du cerveau peuvent être obtenues grâce à l imagerie par résonance magnétique nucléaire (IRM) et au scanner. L IRM est indolore et sans danger et n utilise pas les rayons X. Il dure 30 minutes à 1 heure. Le bruit à l intérieur de l appareil peut être désagréable, et un calmant léger (sédation) est parfois nécessaire pour certaines personnes. Chez les personnes atteintes du syndrome de Cockayne, les images obtenues par l IRM peuvent montrer une diminution progressive du volume du cerveau (atrophie cérébrale). Le scanner fonctionne avec des rayons X comme les radiographies classiques, mais les informations sont traitées par ordinateur. Chez certaines personnes atteintes du syndrome de Cockayne, il permet de montrer de petits dépôts denses de calcium (calcifications) dans différentes régions du cerveau. Le nombre des calcifications augmente avec l évolution de la maladie. Examens des yeux et de la vue Réalisés par l ophtalmologiste, ces examens ont pour but de préciser les capacités de vision (acuité visuelle) et de rechercher la cause précise d une malvoyance. Le médecin observe notamment comment l enfant réagit à la lumière et s il est capable de suivre un objet des yeux. Il réalise également un examen du fond d œil : à l aide d un appareil spécial et après avoir dilaté la pupille par quelques gouttes de collyre, le médecin peut voir directement la rétine. En cas de rétinite pigmentaire, qui peut apparaître au cours du syndrome de Cockayne, il observera de petites taches blanches sur la rétine. D autres examens sont réalisés pour rechercher des anomalies visuelles, comme l électrorétinogramme (ERG) ou l étude des potentiels évoqués visuels (PEV). Ces examens sont pratiqués chez un enfant calme ou endormi. Bilan de l atteinte auditive Les médecins spécialisés dans les troubles de l audition (médecins ORL) disposent de nombreux tests pour mettre en évidence une hypoacousie ou une surdité, mesurer la perte d audition et en préciser l origine. Certaines méthodes sont utilisées chez le nourrisson, comme la mesure des oto-émissions acoustiques (OEA) et l étude des potentiels évoqués auditifs (PEA). D autres méthodes, telle que l audiométrie tonale ou vocale, demandent la participation de la personne examinée. Analyses de sang et d urines Elles permettent de dépister certaines atteintes avant qu elles ne se manifestent, comme les atteintes des reins ou du foie. Les analyses sont répétées au cours du suivi du malade. Le dosage d une substance appelée créatinine dans le sang (créatininémie) et dans les urines (créatininurie) permet d évaluer le fonctionnement des reins. La créatinine est produite par les muscles et éliminée par les reins dans les urines. S il y a une atteinte rénale, le taux de créatinine dans le sang est augmenté. Si le foie est atteint, le taux de certaines substances (transaminases, bilirubine) peut être augmenté. 8
9 l Peut-on confondre cette maladie avec d autres? Lesquelles? Comment faire la différence? Plusieurs maladies ont des manifestations proches de celles du syndrome de Cockayne. Chez les nourrissons notamment, des déficiences visuelles et auditives, associées ou non à un déficit neurologique, peuvent être la conséquence de maladies infectieuses contractées par la mère durant sa grossesse comme la rubéole, la toxoplasmose ou l infection à cytomégalovirus (CMV). Cependant, ces maladies n entraînent ni photosensibilité, ni vieillissement prématuré. Ces deux manifestations sont en revanche caractéristiques du xeroderma pigmentosum, une autre maladie liée à un défaut de réparation de l ADN. La petite taille, un vieillissement prématuré et une sensibilité importante à la lumière sont également retrouvés dans d autres syndromes, notamment les syndromes de «vieillissement prématuré» comme la progéria ou les syndromes de Bloom, de Werner et de Rothmund- Thompson (voir plus d informations sur ces maladies sur D autre part, l apparition précoce d une rétinopathie pigmentaire pourrait faire penser à une maladie mitochondriale. C est la mise en évidence de l anomalie génétique caractéristique du syndrome de Cockayne qui permettra d établir le diagnostic définitif. Les aspects génétiques l Quels sont les risques de transmission? est dû à une mutation de l un des gènes ERCC6 (situé sur le chromosome 10) ou ERCC8 (situé sur le chromosome 5). Sa transmission se fait de façon autosomique récessive (voir figure 2). Le terme «autosomique» signifie que le gène en cause dans la maladie n est pas situé sur les chromosomes sexuels (les chromosomes X et Y) mais sur l un des 22 autres chromosomes (appelés «autosomes»). La maladie peut donc apparaître aussi bien chez un garçon que chez une fille. Nous portons tous deux exemplaires de chaque gène : une copie héritée de notre mère et une copie héritée de notre père. Le terme «récessif» signifie que les deux copies du gène doivent être altérées pour que la maladie se manifeste. Si un enfant est atteint du syndrome de Cockayne, cela signifie que chacun de ses deux parents lui a transmis une copie altérée du gène impliqué dans ce syndrome. Les parents ont chacun un exemplaire du gène muté et un exemplaire du gène normal, ils ne sont pas malades ; ils sont hétérozygotes. Parmi les enfants de ce couple, seuls ceux qui ont reçu à la fois le gène muté de leur père et celui de leur mère sont atteints : ils sont homozygotes. À chaque grossesse, le risque pour ce couple d avoir un enfant atteint est d un sur quatre. 9
10 Figure 2 : La transmission autosomique récessive. Les deux parents portent le gène muté (a) et le gène normal (A), mais ils ne sont pas malades (on dit qu ils sont hétérozygotes). L enfant a/a a hérité des deux gènes mutés de son père et de sa mère : il est atteint du syndrome de Cockayne (on dit qu il est homozygote malade). Comme leurs parents, les enfants A/a ne sont pas malades mais sont porteurs du gène muté et risquent de le transmettre à leur descendance. Ils sont «hétérozygotes porteurs sains». L enfant A/A n a hérité d aucun gène muté, ni celui de sa mère ni celui de son père : il n est pas malade et ne risque pas de transmettre la maladie. On dit qu il est homozygote sain. Orphanet 2012 Si un adulte atteint de la maladie a des enfants, il transmet toujours à chacun d eux l une des deux copies mutées du gène. Mais celui-ci ne sera malade que si il a reçu de son autre parent, une autre copie également anormale ; cela est en pratique très rare, sauf en cas de mariage dans la même famille (union consanguine). À ce jour, aucune personne atteinte du syndrome de Cockayne de type 1 ou de type 2 n est devenu parent. En revanche, une femme atteinte du syndrome de type 3 a mené à terme et avec succès une grossesse. Il est aussi recommandé de rencontrer un médecin généticien connaissant cette maladie. Ce médecin va pouvoir expliquer aux parents le mode de transmission de la maladie, les risques encourus par les membres de la famille et les options qui s offrent à eux. l Quels sont les risques pour les autres membres de la famille? Les frères et sœurs d une personne atteinte du syndrome peuvent être soit malades euxmêmes, soit homozygotes sains, soit hétérozygotes. Pour savoir ce qu il en est, la (ou les) mutation(s) qui ont été identifiées chez l enfant atteint et ses parents peuvent être recherchées. Chacun d entre eux peut donc demander à faire un test génétique, quand il/ elle est adulte. Cette demande doit être discutée en consultation de génétique. Toutefois, pour un porteur sain, le risque de donner naissance à des enfants atteints est très faible si son conjoint n a pas de lien de consanguinité avec lui. l Peut-on faire un diagnostic prénatal? Peut-on faire un diagnostic préimplantatoire? Si un couple a déjà eu un enfant atteint du syndrome de Cockayne, ou si l un des parents est atteint, il est, en théorie, possible de faire un diagnostic prénatal (DPN) à condition que l anomalie génétique ait été identifiée au préalable. Le DPN permet de savoir, au cours de la grossesse, si l enfant à naître est atteint ou non de la maladie. Il consiste à mesurer le taux de réparation de l ADN ou à rechercher l anomalie génétique sur des cellules prélevées en début de grossesse au niveau du futur placenta (choriocentèse) ou du liquide amniotique (amniocentèse). Ces examens entraînent 10
11 chacun un risque faible de fausse couche, différent selon la technique de prélèvement, qu il convient de discuter en consultation de diagnostic prénatal au préalable. Ils sont réalisés sous échographie et aucun prélèvement n est réalisé directement sur le fœtus. Le résultat est connu en une ou deux semaines. Il est aussi possible d effectuer un diagnostic préimplantatoire (DPI). Le DPI consiste à rechercher l anomalie génétique responsable de la maladie sur des embryons obtenus par fécondation in vitro. Cette technique permet de sélectionner les embryons qui n ont pas l anomalie génétique avant de les implanter dans l utérus. Il nécessite le recours à une procréation médicalement assistée, avec les aléas de la fécondation in vitro. Cependant, le couple n aura pas à vivre l épreuve douloureuse d une éventuelle interruption de grossesse. Il est extrêmement important que les parents qui souhaitent avoir recours au DPN ou au DPI puissent discuter à plusieurs reprises avec une équipe de spécialistes afin de préciser leur demande exacte, d être informés sur les avancées de prise en charge de ces maladies, et de prendre une décision éclairée. Le traitement, la prise en charge, la prévention l Existe-t-il un traitement du syndrome de Cockayne? Non, il n existe pas actuellement de traitement permettant de guérir du syndrome de Cockayne. Cependant, dès que le diagnostic est établi, l accompagnement doit commencer le plus tôt possible et être pluridisciplinaire. En effet, des médicaments, des techniques de rééducation et des aides techniques permettent de prendre en charge certaines manifestations (voir «Quelles sont les modalités de prise en charge des manifestations du syndrome?») et de limiter et prévenir le handicap (voir «Quelles sont les aides mises en œuvre pour limiter et prévenir le handicap?»). l Quelles sont les modalités de prise en charge des manifestations du syndrome? La prise en charge médicale concerne les manifestations du syndrome et non sa cause (prise en charge symptomatique) ; elle vise essentiellement à prévenir les complications. Elle a pour objectif d améliorer la qualité de vie de l enfant et de l adulte afin de lui permettre de s épanouir et d optimiser ses capacités physiques et intellectuelles. Prise en charge des difficultés d alimentation Les problèmes alimentaires peuvent faire l objet d une prise en charge très tôt chez le nourrisson qui ne prend pas de poids. La plupart des bébés ont besoin d une assistance pour leur permettre de s alimenter suffisamment durant les premiers mois de la vie. La faiblesse musculaire et l atteinte neurologique peuvent empêcher certains enfants de s alimenter suffisamment. Il est alors possible de les aider à prendre suffisamment de poids avec des menus adaptés, en général en donnant de plus petites quantités mais plus souvent et en privilégiant les textures et les aliments que l enfant préfère. Lorsque les difficultés sont très importantes, il faut parfois apporter des compléments d alimentation par une sonde apportant directement les aliments dans l estomac (nutrition entérale). La sonde est soit introduite par le nez (sonde naso-gastrique), soit directement 11
12 branchée sur un petit bouton relié à l estomac et mis en place au cours d une intervention chirurgicale (gastrostomie). Figure 3 : Représentation schématique d une gastrostomie. ( Traitement des anomalies oculaires Une partie des manifestations oculaires de la maladie peuvent faire l objet d un traitement, notamment la cataracte et le strabisme. La cataracte peut être traitée grâce à une intervention chirurgicale qui consiste à retirer le cristallin devenu opaque. L opération est réalisée sous anesthésie générale, elle consiste à ouvrir la capsule de l œil dans laquelle est logé le cristallin pour le retirer. La vision s améliore très rapidement après l opération ; une correction adaptée par lunettes pourra être portée au bout de quelques semaines, une fois la cicatrisation achevée. L implantation d un cristallin artificiel transparent (greffe) n est pas conseillée pour plusieurs raisons : la taille de l œil augmente avec la croissance de l enfant, il existe un risque d augmentation de la pression à l intérieur de l œil (glaucome) et des complications liées à cette chirurgie peuvent survenir. De plus, il n est pas certain qu une telle greffe soit stable à long terme. Le strabisme, quand il existe, doit être pris en charge très tôt pour permettre aux enfants de développer une vision parallèle des deux yeux (vision binoculaire), nécessaire à une bonne perception de la profondeur et de la distance. Le traitement repose sur des séances de rééducation avec l aide d un orthoptiste. Le masquage de l œil sain (occlusion), par un cache œil ou un verre de lunettes opaque, permet de forcer l œil atteint à travailler. Une intervention chirurgicale peut être nécessaire pour faire disparaître ou réduire une déviation qui persiste. Elle se pratique sous anesthésie générale, parfois en hospitalisation de jour si l âge et l état général de l enfant le permettent. Dans les jours qui suivent, les yeux sont rouges, il peut exister une gêne passagère, des picotements, des tiraillements et du larmoiement, parfois des maux de tête. Tous ces signes disparaissent habituellement avec un traitement local (gouttes et pommade). Les complications de la chirurgie du strabisme sont rares. Certains enfants peuvent voir double de manière transitoire (diplopie) après l opération. 12
13 Prévention contre les méfaits du soleil En raison de leur sensibilité au soleil, les personnes atteintes doivent se protéger des rayons ultraviolets (UV). Il faut également savoir que certaines lumières artificielles, notamment néons et halogènes, émettent un rayonnement UV nocif dont les malades doivent être protégés. Il est recommandé de leur faire porter des chapeaux à large bord, des vêtements qui ne laissent pas passer les UV, des cols fermés. De même, l utilisation de crème solaire avec un indice de protection 50+ lors des activités et des déplacements à l extérieur est conseillée, même en hiver ou en fin de journée quand la luminosité semble faible. Les yeux doivent aussi être protégés, par des lunettes spéciales ou un masque filtrant les UV. Soins dentaires Les enfants doivent être suivis régulièrement par un dentiste en raison de leur sensibilité aux caries. Cela permettra d apporter les soins adaptés dès que nécessaire. l Quelles sont les aides mises en œuvre pour limiter et prévenir le handicap? Les enfants atteints du syndrome de Cockayne de type 1 ou 2 ont des troubles neurologiques associés à des déficits auditifs, visuels et moteurs. Ce type d association de déficiences rend complexe l accès aux apprentissages et constitue une situation de handicap particulière. Au cours du syndrome de type 3, le développement psychomoteur des enfants est le plus souvent normal et ne remet pas en question les apprentissages. Cependant, à l adolescence, l installation des troubles de la vue et de la surdité nécessite aussi l intervention de professionnels du handicap. En France, il existe des Centres nationaux de ressources handicap rare (CNRHR) constitués d une équipe pluridisciplinaire de professionnels spécialisés qui se déplacent sur tout le territoire français afin d aller à la rencontre du malade, de sa famille et des professionnels qui en font la demande. L objectif premier est de leur apporter une aide directe en les informant, les conseillant, mais aussi de réaliser une évaluation (ou diagnostic fonctionnel) de l ensemble des aptitudes et des déficiences du malade. Dans le cas d une personne atteinte du syndrome de Cockayne, l évaluation concernera particulièrement les capacités motrices, la vue, l audition et des aspects psychologiques. Les habitudes de vie, les besoins, l environnement y compris scolaire, les priorités du malade et son fonctionnement social sont également étudiés. Ces bilans vont permettre d évaluer de façon spécifique le handicap de la personne et d élaborer un projet individualisé adapté pour une meilleure prise en charge. Les protocoles techniques et les rééducations fonctionnelles (accompagnement) propres à compenser le handicap sont également déterminés. L enfant est ensuite orienté par le Centre national de ressources vers les institutions à même de le prendre en charge près de chez lui. L aide la mieux adaptée repose sur la réunion des compétences de plusieurs professionnels de santé (prise en charge pluridisciplinaire) : neurologue, médecin spécialisé en médecine physique et rééducation, kinésithérapeute, ergothérapeute, psychomotricien, orthophoniste,... qui peuvent être coordonnés au sein d un centre d action médico-social précoce (CAMSP) (voir «Comment faire suivre son enfant»). Il est impératif de stimuler les sens des enfants par des manipulations douces, des massages, par différents modes de communication : images, symboles, langage des signes 13
14 L orthophonie permet de faciliter l acquisition d un langage, mais aussi de favoriser la communication non verbale, gestuelle par exemple, et d améliorer la compréhension. La prise en charge débute très tôt, vers l âge de 1 ou 2 ans, et le travail doit également être fait avec la famille. En effet, la communication se fait dans les deux sens : des proches à l enfant, pour signifier ce qu ils veulent ou vont faire ; de l enfant à ses proches, pour exprimer ce qu il veut, ce qu il ressent. Pour les enfants qui ont un appareil auditif, les séances d orthophonie aident à donner du sens aux informations auditives reçues grâce aux prothèses et contribuent, quand cela est possible, à l acquisition d un langage oral et à l amélioration de l articulation. Cette rééducation est aussi essentielle dans l acquisition de la lecture et de l écriture. Une prise en charge socio-éducative spécifique est nécessaire en cas de déficit intellectuel. Elle tient compte de la personnalité, de l âge, du niveau intellectuel et des caractéristiques comportementales de l enfant. Même en cas de déficit intellectuel important, des soins appropriés donnent à l enfant toutes les chances d utiliser au mieux ses facultés et ses connaissances. La démarche éducative spécifique peut débuter dès les premières années, il s agit de stimuler l enfant pour le sécuriser et le rendre autonome. Cet accompagnement permet une évolution progressive vers l autonomie, vers l amélioration de la communication. Il est ainsi conseillé d aider l enfant à se lier d amitié avec d autres enfants. La rééducation psychomotrice aide l enfant à utiliser au mieux ses fonctions physiques ; par exemple, à bien se situer dans l espace, acquérir de la force dans les bras pour se maintenir debout, à compenser les troubles de l équilibre, etc. Elle peut faire appel à diverses techniques de rééducation pouvant s adapter à chacun : massages, exercices, piscine L ergothérapie aide également l enfant à acquérir ou maintenir une certaine autonomie dans son environnement. Une kinésithérapie régulière (en général une fois par semaine) peut être commencée dès l âge de 8 ou 10 mois, pour apprendre à l enfant à s asseoir et faciliter l acquisition de la marche. Elle permet de travailler l amplitude des mouvements, d entretenir la souplesse des articulations, de lutter contre l enraidissement, d améliorer les difficultés rencontrées à la marche. Elle peut être réalisée en mode dit «passif» (c est le kinésithérapeute qui mobilise les membres, sans effort du malade lui-même) ou «actif-aidé» (le kinésithérapeute aide le malade à effectuer les mouvements qui lui sont demandés). La balnéothérapie peut être utile. Certains appareillages peuvent être nécessaires pour maintenir et soutenir le corps en bonne position (corset par exemple) et permettre les déplacements (cannes, déambulateur, fauteuil roulant). Pédopsychiatre, psychiatre et psychologue peuvent apporter leur aide pour rassurer et tenter d atténuer les angoisses fréquentes des enfants. En effet, en raison de leurs déficits multiples, ceux-ci sont confrontés à de nombreuses difficultés dans presque tout ce qu ils font, ce qui peut générer une anxiété très importante. La détection précoce des troubles de la vue et leur prise en charge par des équipes spécialisées associant ophtalmologistes et orthoptistes sont vivement recommandées. Ces professionnels dépistent et rééduquent les troubles de la vision, chez les enfants comme chez les adultes. Ils aident aussi les personnes à s adapter au port d une paire de lunettes ou à l utilisation des aides optiques si nécessaire. 14
15 l Un soutien psychologique est-il souhaitable? Il y a plusieurs moments où la famille et le malade peuvent ressentir le besoin de trouver un soutien en consultant un psychologue ou un pédopsychiatre. Pour les parents, l annonce du diagnostic est un moment de profond désarroi, de colère, de désespoir. Le plus souvent, l organisation de la vie quotidienne, les projets familiaux, les repères habituels, les priorités au sein de la famille et le temps consacré aux autres enfants sont bouleversés. Le couple et la famille peuvent en pâtir. Les soins médicaux lourds nécessaires, apprendre à soigner son enfant sans le surprotéger, la jalousie ou la culpabilité ressentie par les frères et sœurs sont autant d épreuves difficiles à affronter seuls. L accompagnement et le soutien psychologiques peuvent aider à rétablir les équilibres individuels et au sein de la famille. Pour les enfants malades, tout dépend de la sévérité du handicap, mais le besoin d apprendre à se prendre en charge, les difficultés à réaliser certaines activités de façon autonome, la confrontation au regard des autres, peuvent être des étapes délicates où un accompagnement psychologique s impose. l Que peut-on faire soi-même pour soigner son enfant? Au quotidien, les parents relayent la prise en charge effectuée par les professionnels et prennent une part active au traitement. Ils peuvent ainsi pratiquer les exercices préconisés pour que l enfant s épanouisse au mieux et doivent appliquer les conseils pour la gestion des appareillages éventuels (corset). Lorsque l enfant est alimenté par une gastrostomie, ils pratiquent les soins réguliers de la sonde et branchent eux-mêmes la sonde pour les repas. Le suivi médical et les séances auprès des différents professionnels (kinésithérapeute, orthophoniste, ) nécessitent des déplacements fréquents qui mobilisent souvent les parents. Devant la lourdeur de la prise en charge et ses contraintes, il est normal d avoir des moments de découragements. Il ne faut pas hésiter à en parler franchement avec l équipe soignante. Enfin, faire participer l enfant, dans la mesure de ses possibilités, à la vie quotidienne de la famille et à ses activités (promenades, vacances, jeux ) permet de favoriser son épanouissement. l Comment faire suivre son enfant? Un suivi par des médecins de différentes spécialités (pédiatre, neurologue, médecin ORL, ophtalmologue, dentiste ) est indispensable. Des consultations régulières permettent de suivre l enfant, de réévaluer régulièrement ses besoins, ses compétences, et d adapter les soins et les aides à lui apporter dans sa vie quotidienne selon l évolution de la maladie. Ces multiples professionnels travaillent souvent en réseau et au sein de centres pluridisciplinaires : centres d action médico-sociale précoce (CAMSP) pour des enfants de 0 à 6 ans ayant un déficit intellectuel ou moteur, centres médico-psycho-pédagogiques (CMPP) pour des enfants de 3 à 18 ans ayant des troubles du développement et centres médico-psychologiques (CMP) pour des enfants et des adultes nécessitant des soins de nature psychothérapeutique. Des examens réguliers de la rétine, par l ophtalmologiste, sont nécessaires pour déceler dès que possible une anomalie débutante. De même, des consultations régulières avec un médecin ORL permettent de détecter la perte d audition le plus tôt possible. Des visites régulières chez le dentiste sont également conseillées, notamment pour soigner les caries éventuelles. Des bilans sanguins réguliers sont réalisés pour surveiller le fonctionnement des reins et du foie. 15
16 l Quelles sont les informations à connaître et à faire connaître en cas d urgence? En cas d urgence, il est important de faire part du diagnostic à l équipe soignante et de signaler les traitements en cours s il y en a ainsi que les opérations déjà réalisées pour éviter des soins qui iraient à l encontre des ces traitements. l Peut-on prévenir cette maladie? Non, on ne peut pas prévenir cette maladie. Vivre avec l Quelles sont les conséquences de la maladie sur la vie familiale, professionnelle, sociale, scolaire, sportive? est à l origine d un handicap lourd, à la fois sur les plans moteur, sensoriel et intellectuel. À ce titre, il retentit profondément sur la vie du malade et sur celle de sa famille. La maladie touche des enfants, trop petits pour exprimer clairement ce qu ils ressentent, au moins au début. Les parents sont soumis à un stress important, tant avant l annonce du diagnostic qu après, notamment au cours des hospitalisations fréquentes et longues de leur enfant. À ces difficultés s ajoutent parfois des préoccupations financières, techniques et administratives. La surveillance et les soins continus dont doivent bénéficier les enfants malades ont aussi des répercussions sur la vie professionnelle des parents (absentéisme, congé de présence parentale, travail à temps partiel ). La maladie a donc un impact direct sur le niveau de vie des foyers (consultations médicales, rééducation, garde des enfants ). Quant à la prise en charge de l enfant en crèche ou en école maternelle, tout dépend de ses capacités physiques et de son développement. Cette intégration, propice à la sociabilité et à l épanouissement de l enfant, peut parfois être réalisée avec l aide d un Auxiliaire de vie scolaire (AVS). Les enfants atteints de la forme la plus fréquente du syndrome de Cockayne (type 1) conservent très longtemps de bonnes capacités de communication malgré la maladie et ils recherchent très souvent le contact. Leur socialisation et leur scolarisation doivent être encouragées autant que possible. En revanche, les enfants atteints de la forme sévère (type 2) n ont que peu de possibilité d interaction avec leur entourage en raison de la gravité de l atteinte sensorielle et intellectuelle. La vie des malades qui sont atteints d une forme plus légère (type 3) est proche de la normale au moins au début et les enfants suivent une scolarité classique. À l adolescence, l apparition des problèmes visuels et auditifs et leur faiblesse générale nécessitent une adaptation du lieu de vie. Pour les enfants malvoyants et malentendants, l apprentissage de la lecture en braille et la compagnie d un chien-guide peuvent être une aide importante. En France, pour les enfants reconnus handicapés par la Commission des droits et de l autonomie personnes handicapées (CDAPH) qui relève de la Maison départementale des personnes handicapées (MDPH, voir «Les prestations sociales en France»), les parents 16
17 peuvent faire une demande de Projet personnalisé de scolarisation (PPS). Les mesures supplémentaires nécessaires à la scolarisation de l enfant (rendre les locaux accessibles, demander un accompagnement par un auxiliaire de vie scolaire...) sont alors définies par la MDPH. En savoir plus l Où en est la recherche? Actuellement, les chercheurs tentent de comprendre comment les protéines fabriquées par les gènes ERCC6 et ERCC8 fonctionnent dans les cellules et comment leur dysfonctionnement entraîne un syndrome de Cockayne. En comprenant ces mécanismes, les chercheurs espèrent trouver de nouvelles voies de traitements. Par ailleurs, des études sont en cours pour identifier et préciser les caractéristiques des atteintes neurologiques, notamment grâce à l IRM, ce qui permettrait de mieux diagnostiquer le syndrome. l Comment entrer en relation avec d autres malades atteints de la même maladie? En contactant les associations de malades consacrées à cette maladie. Vous trouverez leurs coordonnées en appelant Maladies Rares Info Services au (Numéro azur, prix d un appel local) ou sur le site Orphanet ( l Les prestations sociales en France Dès le diagnostic, il est important de trouver les bons interlocuteurs pour se faire aider dans les démarches administratives. Des conseils précieux peuvent être fournis d une part par les assistantes sociales à l hôpital et, d autre part, par les associations de malades qui connaissent bien la législation et les droits. En France, les personnes atteintes du syndrome de Cockayne bénéficient d une prise en charge à 100 % (exonération du ticket modérateur) par la Sécurité sociale du financement des soins et des frais médicaux au titre des affections de longue durée (ALD) hors liste. En pratique, c est le médecin traitant qui remplit et signe le formulaire de demande de prise en charge à 100 %, appelé protocole de soins. Un volet est adressé au médecin conseil de l Assurance Maladie qui donne son accord pour la prise en charge à 100 % d une partie ou de la totalité des soins. Le médecin remet ensuite (lors d une consultation ultérieure), le volet du protocole de soins, en apportant toutes les informations utiles. Le protocole de soins est établi pour une durée déterminée fixée par le médecin conseil de l Assurance Maladie. Un renouvellement doit être demandé par le médecin traitant au terme de cette durée. Cependant, certains frais (de déplacement pour les séances de kinésithérapie ou autres, de l accueil en centre spécialisé, etc.) restent souvent à la charge des familles. Les personnes en situation de handicap dans leur vie quotidienne peuvent s informer sur leurs droits et les prestations existantes auprès de la Maison départementale des personnes handicapées (MDPH) de leur département. Celle-ci, avec l aide d une équipe pluridisciplinaire, est chargée d évaluer les besoins de la personne par rapport au handicap qu il connaît et de proposer un «plan personnalisé de compensation du handicap» tenant 17
18 compte des souhaits de la personne (ou de son représentant légal) pour son projet de vie. La MDPH centralise toutes les démarches liées au handicap : demande de prestations (aide humaine, aide technique, aménagement du logement et du véhicule, etc.), demande relative au travail, à l emploi et à la formation professionnelle, aides financières, etc. Elle instruit les dossiers de demande d aide, les transmet à la Commission des droits et de l autonomie des personnes handicapées (CDAPH) et assure le suivi de la mise en œuvre des décisions prises. Par exemple, les familles peuvent obtenir une allocation d éducation enfant handicapé (AEEH). L un des parents peut prétendre à une allocation journalière de présence parentale (AJPP) si le médecin traitant juge que sa présence auprès de l enfant est indispensable. Une demande d hospitalisation à domicile ou encore d une aide à domicile peut être faite. Plusieurs demandes d allocations peuvent être faites, mais, la plupart du temps, elles ne sont pas compatibles entre elles. Il est donc important de faire une demande adaptée à sa situation. Enfin, une carte d invalidité permet aux personnes handicapées majeures ou mineures dont le taux d incapacité dépasse 80 %, de bénéficier de certains avantages fiscaux ou de facilités pour les transports. La carte «station debout pénible» et le macaron permettant de se garer sur les places réservées aux personnes handicapées peuvent être obtenus en fonction de l état de la personne atteinte. Pour plus de précisions, vous pouvez consulter le cahier Orphanet «Vivre avec une maladie rare en France : aides et prestations», qui compile toutes les informations sur la législation en cours, les aides, les modalités de scolarisation et d insertion professionnelle disponibles pour les personnes atteintes de maladies rares. Pour obtenir d autres informations sur cette maladie CONTACTEZ Maladies Rares Info Services au numéro azur, prix d une communication locale OU CONSULTEZ ORPHANET 18
19 Ce document a été réalisé par : Avec la collaboration de : Professeur Alain Sarasin Département de biopathologie CRLCC Institut de cancérologie Gustave Roussy, Villejuif Association Les P tits Bouts Professeur Vincent Laugel Service de pédiatrie, CHU de Strasbourg Association Française des Conseillers en Génétique AFSC - Association Française de la Surdicécité CRESAM (Centre national de ressources pour enfants et adultes sourds aveugles et sourds malvoyants) Première édition : mai
L agénésie isolée du corps calleux
 L agénésie isolée du corps calleux Agénésie calleuse Dysgénésie du corps calleux La maladie Le diagnostic Les aspects génétiques Le traitement, la prise en charge, la prévention Vivre avec En savoir plus
L agénésie isolée du corps calleux Agénésie calleuse Dysgénésie du corps calleux La maladie Le diagnostic Les aspects génétiques Le traitement, la prise en charge, la prévention Vivre avec En savoir plus
L opération de la cataracte. Des réponses à vos questions
 L opération de la cataracte Des réponses à vos questions Qu est-ce que la cataracte? Quel objectif? Cette brochure vous donne toutes les informations utiles concernant l opération de la cataracte. Définition
L opération de la cataracte Des réponses à vos questions Qu est-ce que la cataracte? Quel objectif? Cette brochure vous donne toutes les informations utiles concernant l opération de la cataracte. Définition
La maladie de Stargardt
 La maladie Le diagnostic Les aspects génétiques Le traitement, la prise en charge, la prévention Vivre avec En savoir plus Madame, Monsieur, Cette fiche est destinée à vous informer sur la maladie de Stargardt.
La maladie Le diagnostic Les aspects génétiques Le traitement, la prise en charge, la prévention Vivre avec En savoir plus Madame, Monsieur, Cette fiche est destinée à vous informer sur la maladie de Stargardt.
La prise en charge de votre épilepsie
 G U I D E - A F F E C T I O N D E L O N G U E D U R É E La prise en charge de votre épilepsie Vivre avec une épilepsie sévère Novembre 2007 Pourquoi ce guide? Votre médecin traitant vous a remis ce guide
G U I D E - A F F E C T I O N D E L O N G U E D U R É E La prise en charge de votre épilepsie Vivre avec une épilepsie sévère Novembre 2007 Pourquoi ce guide? Votre médecin traitant vous a remis ce guide
Dystrophie musculaire
 Définition Les maladies neuromusculaires font référence à un groupe de maladies qui affectent la motricité. Ces maladies se manifestent à des degrés divers par la dégénérescence et l affaiblissement progressif
Définition Les maladies neuromusculaires font référence à un groupe de maladies qui affectent la motricité. Ces maladies se manifestent à des degrés divers par la dégénérescence et l affaiblissement progressif
Qu est-ce que la maladie de Huntington?
 Qu est-ce que la maladie de Huntington? Description sommaire Qu est-ce que la maladie de Huntington? La maladie de Huntington (MH) est une maladie neurodégénérative longtemps connue sous le nom de Chorée
Qu est-ce que la maladie de Huntington? Description sommaire Qu est-ce que la maladie de Huntington? La maladie de Huntington (MH) est une maladie neurodégénérative longtemps connue sous le nom de Chorée
Les tests génétiques à des fins médicales
 Les tests génétiques à des fins médicales Les tests génétiques à des fins médicales Nous avons tous hérité d une combinaison unique de gènes de la part de nos parents. Cette constitution originale et l
Les tests génétiques à des fins médicales Les tests génétiques à des fins médicales Nous avons tous hérité d une combinaison unique de gènes de la part de nos parents. Cette constitution originale et l
Maladies neuromusculaires
 Ministère de la Santé et des Solidarités Direction Générale de la Santé Informations et conseils Maladies neuromusculaires Lisez attentivement ce document et conservez-le soigneusement avec la carte de
Ministère de la Santé et des Solidarités Direction Générale de la Santé Informations et conseils Maladies neuromusculaires Lisez attentivement ce document et conservez-le soigneusement avec la carte de
Dépistage drépanocytose. Édition 2009
 Dépistage drépanocytose Édition 2009 ÊTre hétérozygote et alors Madame, Monsieur, Comme tous les nouveau-nés, votre bébé a eu un prélèvement de sang au talon. Ce prélèvement a été réalisé dans le cadre
Dépistage drépanocytose Édition 2009 ÊTre hétérozygote et alors Madame, Monsieur, Comme tous les nouveau-nés, votre bébé a eu un prélèvement de sang au talon. Ce prélèvement a été réalisé dans le cadre
Les troubles spécifiques des apprentissages
 Les troubles spécifiques des apprentissages www.apedys78-meabilis.fr En collaboration avec L. Denariaz, psychologue cognitiviste Points clefs Définitions et repérage Quelle est l origine du trouble? Vers
Les troubles spécifiques des apprentissages www.apedys78-meabilis.fr En collaboration avec L. Denariaz, psychologue cognitiviste Points clefs Définitions et repérage Quelle est l origine du trouble? Vers
La Dysplasie Ventriculaire Droite Arythmogène
 1 La Dysplasie Ventriculaire Droite Arythmogène Document rédigé par l équipe pluridisciplinaire du centre de référence pour les maladies cardiaques héréditaires (Paris), en collaboration avec des patients
1 La Dysplasie Ventriculaire Droite Arythmogène Document rédigé par l équipe pluridisciplinaire du centre de référence pour les maladies cardiaques héréditaires (Paris), en collaboration avec des patients
La malvoyance d un instant n est pas celle d une vie
 La malvoyance d un instant n est pas celle d une vie La malvoyance, un handicap grave Une personne malvoyante est une personne dont la vue est déficiente malgré le port de lunettes ou de lentilles, ou
La malvoyance d un instant n est pas celle d une vie La malvoyance, un handicap grave Une personne malvoyante est une personne dont la vue est déficiente malgré le port de lunettes ou de lentilles, ou
IFAS 11 décembre 2014 15 janvier 2015. M. BLOT Ergothérapeute. CHU de NIMES
 IFAS 11 décembre 2014 15 janvier 2015 M. BLOT Ergothérapeute CHU de NIMES Introduction Définition de l hémiplégie Causes Evolution Conséquences Description Prise en charge du patient en fonction de l activité
IFAS 11 décembre 2014 15 janvier 2015 M. BLOT Ergothérapeute CHU de NIMES Introduction Définition de l hémiplégie Causes Evolution Conséquences Description Prise en charge du patient en fonction de l activité
Le test de dépistage qui a été pratiqué à la
 élever CommenT UN enfant ayant une drépanocytose Q Le test de dépistage qui a été pratiqué à la maternité vient de révéler que votre bébé est atteint de drépanocytose. Aujourd hui, votre enfant va bien,
élever CommenT UN enfant ayant une drépanocytose Q Le test de dépistage qui a été pratiqué à la maternité vient de révéler que votre bébé est atteint de drépanocytose. Aujourd hui, votre enfant va bien,
La rétinite pigmentaire Rod-cone dystrophie Retinitis pigmentosa
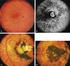 Rod-cone dystrophie Retinitis pigmentosa La maladie Le diagnostic Les aspects génétiques Le traitement, la prise en charge, la prévention Vivre avec En savoir plus Madame, Monsieur, Cette fiche est destinée
Rod-cone dystrophie Retinitis pigmentosa La maladie Le diagnostic Les aspects génétiques Le traitement, la prise en charge, la prévention Vivre avec En savoir plus Madame, Monsieur, Cette fiche est destinée
Le tremblement orthostatique primaire TOP
 Le tremblement orthostatique primaire TOP La maladie Le diagnostic Les aspects génétiques Le traitement, la prise en charge, la prévention Vivre avec En savoir plus Madame, Monsieur, Cette fiche est destinée
Le tremblement orthostatique primaire TOP La maladie Le diagnostic Les aspects génétiques Le traitement, la prise en charge, la prévention Vivre avec En savoir plus Madame, Monsieur, Cette fiche est destinée
Le cavernome cérébral
 La maladie Le diagnostic Les aspects génétiques Le traitement, la prise en charge, la prévention Vivre avec En savoir plus Madame, Monsieur, Cette fiche est destinée à vous informer sur le cavernome cérébral.
La maladie Le diagnostic Les aspects génétiques Le traitement, la prise en charge, la prévention Vivre avec En savoir plus Madame, Monsieur, Cette fiche est destinée à vous informer sur le cavernome cérébral.
La migraine : quelle prise de tête!
 La migraine : quelle prise de tête! Introduction La migraine est une véritable «prise de tête» pour les personnes qui en souffrent! Bien au-delà d un mal physique, cette réelle maladie engendre également
La migraine : quelle prise de tête! Introduction La migraine est une véritable «prise de tête» pour les personnes qui en souffrent! Bien au-delà d un mal physique, cette réelle maladie engendre également
des banques pour la recherche
 ADN, cellules, tissus... des banques pour la recherche FÉVRIER 2009 Les banques d échantillons de matériel biologique (tissus, cellules, ADN ), appelées biobanques, mettent à disposition des chercheurs
ADN, cellules, tissus... des banques pour la recherche FÉVRIER 2009 Les banques d échantillons de matériel biologique (tissus, cellules, ADN ), appelées biobanques, mettent à disposition des chercheurs
La prise en charge de votre insuffisance cardiaque
 G U I D E - A F F E C T I O N D E L O N G U E D U R É E La prise en charge de votre insuffisance cardiaque Vivre avec une insuffisance cardiaque Décembre 2007 Pourquoi ce guide? Votre médecin traitant
G U I D E - A F F E C T I O N D E L O N G U E D U R É E La prise en charge de votre insuffisance cardiaque Vivre avec une insuffisance cardiaque Décembre 2007 Pourquoi ce guide? Votre médecin traitant
Maladie neuromusculaire
 Définitions Maladie neuromusculaire Les maladies neuromusculaires font référence à un groupe de maladies qui affectent la motricité. Ces maladies se manifestent à des degrés divers par la dégénérescence
Définitions Maladie neuromusculaire Les maladies neuromusculaires font référence à un groupe de maladies qui affectent la motricité. Ces maladies se manifestent à des degrés divers par la dégénérescence
La prise en charge de votre polyarthrite rhumatoïde
 G U I D E - A F F E C T I O N D E L O N G U E D U R É E La prise en charge de votre polyarthrite rhumatoïde Vivre avec une polyarthrite rhumatoïde Décembre 2008 Pourquoi ce guide? Votre médecin traitant
G U I D E - A F F E C T I O N D E L O N G U E D U R É E La prise en charge de votre polyarthrite rhumatoïde Vivre avec une polyarthrite rhumatoïde Décembre 2008 Pourquoi ce guide? Votre médecin traitant
Neurofibromatose 1 Maladie de Von Recklinghausen
 Neurofibromatose 1 Maladie de Von Recklinghausen La maladie Le diagnostic Les aspects génétiques Le traitement, la prise en charge, la prévention Vivre avec En savoir plus Madame, Monsieur, Cette fiche
Neurofibromatose 1 Maladie de Von Recklinghausen La maladie Le diagnostic Les aspects génétiques Le traitement, la prise en charge, la prévention Vivre avec En savoir plus Madame, Monsieur, Cette fiche
Leucémies de l enfant et de l adolescent
 Janvier 2014 Fiche tumeur Prise en charge des adolescents et jeunes adultes Leucémies de l enfant et de l adolescent GENERALITES COMMENT DIAGNOSTIQUE-T-ON UNE LEUCEMIE AIGUË? COMMENT TRAITE-T-ON UNE LEUCEMIE
Janvier 2014 Fiche tumeur Prise en charge des adolescents et jeunes adultes Leucémies de l enfant et de l adolescent GENERALITES COMMENT DIAGNOSTIQUE-T-ON UNE LEUCEMIE AIGUË? COMMENT TRAITE-T-ON UNE LEUCEMIE
L APS ET LE DIABETE. Le diabète se caractérise par un taux de glucose ( sucre ) trop élevé dans le sang : c est l hyperglycémie.
 1. Qu est-ce que le diabète? L APS ET LE DIABETE Le diabète se caractérise par un taux de glucose ( sucre ) trop élevé dans le sang : c est l hyperglycémie. Cette hyperglycémie est avérée si à 2 reprises
1. Qu est-ce que le diabète? L APS ET LE DIABETE Le diabète se caractérise par un taux de glucose ( sucre ) trop élevé dans le sang : c est l hyperglycémie. Cette hyperglycémie est avérée si à 2 reprises
ACCUEIL EN CENTRE DE LOISIRS ENFANT PORTEUR DE HANDICAP
 ASSOCIATION DES CENTRES DE LOISIRS 11 avenue Jean Perrot - 38100 GRENOBLE Tél. : 04 76 87 76 41 - Fax : 04 76 47 52 92 E-mail : [email protected] Site Internet : http://www.acl-grenoble.org
ASSOCIATION DES CENTRES DE LOISIRS 11 avenue Jean Perrot - 38100 GRENOBLE Tél. : 04 76 87 76 41 - Fax : 04 76 47 52 92 E-mail : [email protected] Site Internet : http://www.acl-grenoble.org
Votre bébé a besoin de soins spéciaux
 Votre bébé a besoin de soins spéciaux Ce guide se veut un document de référence afin de favoriser une meilleure compréhension de tous les aspects entourant la venue d un enfant prématuré ou malade. Il
Votre bébé a besoin de soins spéciaux Ce guide se veut un document de référence afin de favoriser une meilleure compréhension de tous les aspects entourant la venue d un enfant prématuré ou malade. Il
GUIDE PRATIQUE N 1 HERPES ASSOCIATION HERPES. Agissons contre l herpès
 GUIDE PRATIQUE N 1 HERPES ASSOCIATION HERPES Agissons contre l herpès L Herpès : une maladie très répandue En France, on estime qu environ 10 millions de personnes sont porteuses du virus de l herpès à
GUIDE PRATIQUE N 1 HERPES ASSOCIATION HERPES Agissons contre l herpès L Herpès : une maladie très répandue En France, on estime qu environ 10 millions de personnes sont porteuses du virus de l herpès à
RISQUES SOLAIRES CE QU IL FAUT SAVOIR POUR QUE LE SOLEIL RESTE UN PLAISIR
 RISQUES SOLAIRES CE QU IL FAUT SAVOIR POUR QUE LE SOLEIL RESTE UN PLAISIR PROFITEZ DU SOLEIL EN TOUTE SÉCURITÉ Nous profitons tous du soleil et en connaissons ses bienfaits : il dope le moral et favorise
RISQUES SOLAIRES CE QU IL FAUT SAVOIR POUR QUE LE SOLEIL RESTE UN PLAISIR PROFITEZ DU SOLEIL EN TOUTE SÉCURITÉ Nous profitons tous du soleil et en connaissons ses bienfaits : il dope le moral et favorise
La drépanocytose. Sikkelcelziekte (Frans)
 La drépanocytose Sikkelcelziekte (Frans) Qu est-ce que la drépanocytose? La drépanocytose est une maladie causée par un changement héréditaire du pigment rouge dans les globules rouges : l hémoglobine.
La drépanocytose Sikkelcelziekte (Frans) Qu est-ce que la drépanocytose? La drépanocytose est une maladie causée par un changement héréditaire du pigment rouge dans les globules rouges : l hémoglobine.
Qu est-ce qu un test génétique?
 8 Vous pouvez rechercher les laboratoires de diagnostic dans votre pays par nom de maladie ou de gène à l'adresse suivante: Qu est-ce qu un test génétique? http://www.orpha.net/consor/cgi-bin/clinicallabs.php?lng=fr
8 Vous pouvez rechercher les laboratoires de diagnostic dans votre pays par nom de maladie ou de gène à l'adresse suivante: Qu est-ce qu un test génétique? http://www.orpha.net/consor/cgi-bin/clinicallabs.php?lng=fr
Loin de mes yeux. Chaque personne apprivoise la mort à sa façon, ce qui apporte à cette dernière
 Loin de mes yeux Chaque personne apprivoise la mort à sa façon, ce qui apporte à cette dernière expérience une dimension unique. Voici un guide tout simple, une carte routière pour vous montrer les chemins
Loin de mes yeux Chaque personne apprivoise la mort à sa façon, ce qui apporte à cette dernière expérience une dimension unique. Voici un guide tout simple, une carte routière pour vous montrer les chemins
GUIDE D INFORMATIONS A LA PREVENTION DE L INSUFFISANCE RENALE
 GUIDE D INFORMATIONS A LA PREVENTION DE L INSUFFISANCE RENALE SOURCES : ligues reins et santé A LA BASE, TOUT PART DES REINS Organes majeurs de l appareil urinaire, les reins permettent d extraire les
GUIDE D INFORMATIONS A LA PREVENTION DE L INSUFFISANCE RENALE SOURCES : ligues reins et santé A LA BASE, TOUT PART DES REINS Organes majeurs de l appareil urinaire, les reins permettent d extraire les
Epilepsies : Parents, enseignants, comment accompagner l enfant pour éviter l échec scolaire?
 Epilepsies : Parents, enseignants, comment accompagner l enfant pour éviter l échec scolaire? L épilepsie concerne plus de 500 000 personnes en France, dont la moitié sont des enfants ou des adolescents.
Epilepsies : Parents, enseignants, comment accompagner l enfant pour éviter l échec scolaire? L épilepsie concerne plus de 500 000 personnes en France, dont la moitié sont des enfants ou des adolescents.
Quels sont les indices observés chez les enfants présentant un trouble de traitement auditif?
 Le trouble de traitement auditif _TTA Entendre n est pas comprendre. Détecter les sons représente la première étape d une série de mécanismes auditifs qui sont essentiels pour la compréhension de la parole
Le trouble de traitement auditif _TTA Entendre n est pas comprendre. Détecter les sons représente la première étape d une série de mécanismes auditifs qui sont essentiels pour la compréhension de la parole
Certaines situations de trafic peuvent-elles provoquer un risque accru d hypoglycémie?
 P a g e 1 Comment savoir que vous présentez une hypoglycémie? La plupart des personnes diabétiques sentent rapidement lorsque leur taux de glycémie est trop bas (inférieur à 60 mg/dl). Les premiers symptômes
P a g e 1 Comment savoir que vous présentez une hypoglycémie? La plupart des personnes diabétiques sentent rapidement lorsque leur taux de glycémie est trop bas (inférieur à 60 mg/dl). Les premiers symptômes
La planification familiale
 La planification familiale après l avortement spontané ou provoqué Introduction Les grossesses non désirées sont l une des principales raisons pour lesquelles les femmes choisissent d avorter. Beaucoup
La planification familiale après l avortement spontané ou provoqué Introduction Les grossesses non désirées sont l une des principales raisons pour lesquelles les femmes choisissent d avorter. Beaucoup
Le syndrome CHARGE. La maladie. l Qu est-ce que le syndrome CHARGE? l Combien de personnes sont atteintes de ce syndrome?
 La maladie Le diagnostic Les aspects génétiques Le traitement, la prise en charge, la prévention Vivre avec En savoir plus Madame, Monsieur, Cette fiche est destinée à vous informer sur le syndrome CHARGE.
La maladie Le diagnostic Les aspects génétiques Le traitement, la prise en charge, la prévention Vivre avec En savoir plus Madame, Monsieur, Cette fiche est destinée à vous informer sur le syndrome CHARGE.
CONTRAT D ACCUEIL. Parents Assistant(e)s Maternel(le)s. Proposé par les Relais Assistantes Maternelles du Haut-Rhin
 CONTRAT D ACCUEIL Parents Assistant(e)s Maternel(le)s Proposé par les Relais Assistantes Maternelles du Haut-Rhin Parents, assistant(e) maternel(le), L enfant est au cœur de vos préoccupations, la qualité
CONTRAT D ACCUEIL Parents Assistant(e)s Maternel(le)s Proposé par les Relais Assistantes Maternelles du Haut-Rhin Parents, assistant(e) maternel(le), L enfant est au cœur de vos préoccupations, la qualité
QUIZ 260-81512-B SE PROTÉGER DU SOLEIL, C EST PROTÉGER SA SANTÉ
 QUIZ? 260-81512-B SE PROTÉGER DU SOLEIL, C EST PROTÉGER SA SANTÉ Testez vos enfants 10 questions pour jouer avec vos enfants 2. Nous sommes tous sensibles au soleil. VRAI! Le soleil est dangereux pour
QUIZ? 260-81512-B SE PROTÉGER DU SOLEIL, C EST PROTÉGER SA SANTÉ Testez vos enfants 10 questions pour jouer avec vos enfants 2. Nous sommes tous sensibles au soleil. VRAI! Le soleil est dangereux pour
Cette intervention aura donc été décidée par votre chirurgien pour une indication bien précise.
 Qu est-ce qu une arthroscopie? Il s agit d une intervention chirurgicale mini-invasive dont le but est d explorer l articulation du genou et de traiter la lésion observée dans le même temps. Comment se
Qu est-ce qu une arthroscopie? Il s agit d une intervention chirurgicale mini-invasive dont le but est d explorer l articulation du genou et de traiter la lésion observée dans le même temps. Comment se
Prévenir... les accidents des yeux
 Prévenir... les accidents des yeux 19 Ce qui peut venir troubler notre vision Chaque année, des milliers de personnes perdent la vue ou ont une importante baisse de la vision, à la suite d un accident
Prévenir... les accidents des yeux 19 Ce qui peut venir troubler notre vision Chaque année, des milliers de personnes perdent la vue ou ont une importante baisse de la vision, à la suite d un accident
Le syndrome de Noonan
 Le syndrome Le diagnostic Les aspects génétiques Le traitement, la prise en charge, la prévention Vivre avec En savoir plus Madame, Monsieur, Cette fiche est destinée à vous informer sur le syndrome de
Le syndrome Le diagnostic Les aspects génétiques Le traitement, la prise en charge, la prévention Vivre avec En savoir plus Madame, Monsieur, Cette fiche est destinée à vous informer sur le syndrome de
A healthy decision LA DOULEUR
 A healthy decision Mieux vivre avec LA DOULEUR Tout à propos de la douleur, de ses causes et de ses possibilités de traitement. Parlez-en avec votre médecin ou pharmacien. Contenu Qu est-ce que la douleur
A healthy decision Mieux vivre avec LA DOULEUR Tout à propos de la douleur, de ses causes et de ses possibilités de traitement. Parlez-en avec votre médecin ou pharmacien. Contenu Qu est-ce que la douleur
LE GRAND LIVRE Du. Pr Jean-Jacques Altman Dr Roxane Ducloux Dr Laurence Lévy-Dutel. Prévenir les complications. et surveiller la maladie
 Pr Jean-Jacques Altman Dr Roxane Ducloux Dr Laurence Lévy-Dutel LE GRAND LIVRE Du diabète Vivre avec le diabète à tout âge Traiter et surveiller la maladie Prévenir les complications, 2012 ISBN : 978-2-212-55509-7
Pr Jean-Jacques Altman Dr Roxane Ducloux Dr Laurence Lévy-Dutel LE GRAND LIVRE Du diabète Vivre avec le diabète à tout âge Traiter et surveiller la maladie Prévenir les complications, 2012 ISBN : 978-2-212-55509-7
LE DÉVELOPPEMENT PSYCHOMOTEUR DU NOURRISSON ET JEUNE ENFANT 0-6 ANS
 LE DÉVELOPPEMENT PSYCHOMOTEUR DU NOURRISSON ET JEUNE ENFANT 0-6 ANS DE QUELS MOYENS DISPOSE-T-ON? EXAMEN CLINIQUE + QUESTIONS des grandes étapes du développement de l'enfant dans les domaines de : Acquisition
LE DÉVELOPPEMENT PSYCHOMOTEUR DU NOURRISSON ET JEUNE ENFANT 0-6 ANS DE QUELS MOYENS DISPOSE-T-ON? EXAMEN CLINIQUE + QUESTIONS des grandes étapes du développement de l'enfant dans les domaines de : Acquisition
La réadaptation après un implant cochléaire
 La réadaptation après un implant cochléaire Ginette Diamond, chef en réadaptation Sophie Roy, audiologiste Colloque CRDP InterVal 2009 But de la présentation Sensibiliser les participant(e)s à un outil
La réadaptation après un implant cochléaire Ginette Diamond, chef en réadaptation Sophie Roy, audiologiste Colloque CRDP InterVal 2009 But de la présentation Sensibiliser les participant(e)s à un outil
Association La vie pour Christie Section «On devient moins petit» Les chemins de L Isle-84800 Lagnes
 Association La vie pour Christie Section «On devient moins petit» Les chemins de L Isle-84800 Lagnes QUESTIONNAIRE D ENQUETE SUR LES BESOINS RELATIFS A L ACCUEIL DES ENFANTS DEFICIENTS INTELLECTUELS Ce
Association La vie pour Christie Section «On devient moins petit» Les chemins de L Isle-84800 Lagnes QUESTIONNAIRE D ENQUETE SUR LES BESOINS RELATIFS A L ACCUEIL DES ENFANTS DEFICIENTS INTELLECTUELS Ce
Manuel de l ergonomie au bureau
 Manuel de l ergonomie au bureau 1 Manuel préparé par le Service environnement, santé et sécurité de l Université Concordia. Pour tout complément d information sur l ergonomie, les étirements et les autres
Manuel de l ergonomie au bureau 1 Manuel préparé par le Service environnement, santé et sécurité de l Université Concordia. Pour tout complément d information sur l ergonomie, les étirements et les autres
medical vision group
 medical vision group «Nos clients et partenaires sont pour nous des êtres humains, avec leurs attentes, concrètes et professionnelles, et leurs sentiments. Aller à leur rencontre est notre force.» medicalvision
medical vision group «Nos clients et partenaires sont pour nous des êtres humains, avec leurs attentes, concrètes et professionnelles, et leurs sentiments. Aller à leur rencontre est notre force.» medicalvision
Le guide. pour tout comprendre. Agence relevant du ministère de la santé
 DON D ORGANES, IL SUFFIT DE LE DIRE. MAINTENANT. Le guide pour tout comprendre Agence relevant du ministère de la santé La greffe D organes comment s y prendre? des vies La greffe d organes est un acte
DON D ORGANES, IL SUFFIT DE LE DIRE. MAINTENANT. Le guide pour tout comprendre Agence relevant du ministère de la santé La greffe D organes comment s y prendre? des vies La greffe d organes est un acte
LES MODES D ADAPTATION ET DE COMPENSATION DU HANDICAP : Les personnes handicapées motrices à domicile (enquête HID 1999)
 Délégation ANCREAI Ile-de-France CEDIAS - 5 rue Las-Cases 75007 PARIS Tél : 01 45 51 66 10 Fax : 01 44 18 01 81 E-mail : [email protected] Contact : Carole PEINTRE LES MODES D ADAPTATION ET DE COMPENSATION
Délégation ANCREAI Ile-de-France CEDIAS - 5 rue Las-Cases 75007 PARIS Tél : 01 45 51 66 10 Fax : 01 44 18 01 81 E-mail : [email protected] Contact : Carole PEINTRE LES MODES D ADAPTATION ET DE COMPENSATION
Bien vous soigner. avec des médicaments disponibles sans ordonnance. juin 2008. Douleur. de l adulte
 Bien vous soigner avec des médicaments disponibles sans ordonnance juin 2008 Douleur de l adulte Douleur de l adulte Ce qu il faut savoir La douleur est une expérience sensorielle et émotionnelle désagréable,
Bien vous soigner avec des médicaments disponibles sans ordonnance juin 2008 Douleur de l adulte Douleur de l adulte Ce qu il faut savoir La douleur est une expérience sensorielle et émotionnelle désagréable,
Pour un bronzage sage. Guide pour un utilisateur averti de banc solaire
 Pour un bronzage sage Guide pour un utilisateur averti de banc solaire -18 C est surtout durant les longs mois d hiver que le manque de soleil incite les amateurs de soleil à aller le chercher ailleurs
Pour un bronzage sage Guide pour un utilisateur averti de banc solaire -18 C est surtout durant les longs mois d hiver que le manque de soleil incite les amateurs de soleil à aller le chercher ailleurs
o Anxiété o Dépression o Trouble de stress post-traumatique (TSPT) o Autre
 Page 1 Garantie Responsabilité civile - Lésions corporelles de l assurance automobile - Étude des dossiers de demande d indemnisation fermés en Ontario Descriptions des blessures Élaborées à partir des
Page 1 Garantie Responsabilité civile - Lésions corporelles de l assurance automobile - Étude des dossiers de demande d indemnisation fermés en Ontario Descriptions des blessures Élaborées à partir des
MIEUX COMPRENDRE CE QU EST UN ACCIDENT VASCULAIRE CÉRÉBRAL AVC
 MIEUX COMPRENDRE CE QU EST UN ACCIDENT VASCULAIRE CÉRÉBRAL AVC SOMMAIRE UN QUIZ POUR FAIRE UN POINT SUR MES CONNAISSANCES Un quiz pour faire un point sur mes connaissances 3 Vrai Faux Qu est-ce que l on
MIEUX COMPRENDRE CE QU EST UN ACCIDENT VASCULAIRE CÉRÉBRAL AVC SOMMAIRE UN QUIZ POUR FAIRE UN POINT SUR MES CONNAISSANCES Un quiz pour faire un point sur mes connaissances 3 Vrai Faux Qu est-ce que l on
Le syndrome de Kearns-Sayre
 Le syndrome de Kearns-Sayre La maladie Le diagnostic Les aspects génétiques Le traitement, la prise en charge, la prévention Vivre avec En savoir plus Madame, Monsieur, Cette fiche est destinée à vous
Le syndrome de Kearns-Sayre La maladie Le diagnostic Les aspects génétiques Le traitement, la prise en charge, la prévention Vivre avec En savoir plus Madame, Monsieur, Cette fiche est destinée à vous
L INSUFFISANCE CARDIAQUE
 L INSUFFISANCE CARDIAQUE EXISTE-T-IL DES TRAITEMENTS À BASE DE CELLULES SOUCHES POUR L INSUFFISANCE CARDIAQUE? Bien qu aucun traitement à base de cellules souches pour l insuffisance cardiaque n ait encore
L INSUFFISANCE CARDIAQUE EXISTE-T-IL DES TRAITEMENTS À BASE DE CELLULES SOUCHES POUR L INSUFFISANCE CARDIAQUE? Bien qu aucun traitement à base de cellules souches pour l insuffisance cardiaque n ait encore
Les aspects psychologiques de la paralysie cérébrale : répercussions et enjeux dans le parcours de vie.
 Les aspects psychologiques de la paralysie cérébrale : répercussions et enjeux dans le parcours de vie. Sarah CAILLOT, Psychologue Réseau Breizh IMC- Pôle MPR St-Hélier (Rennes)- Journée Inter-régionale
Les aspects psychologiques de la paralysie cérébrale : répercussions et enjeux dans le parcours de vie. Sarah CAILLOT, Psychologue Réseau Breizh IMC- Pôle MPR St-Hélier (Rennes)- Journée Inter-régionale
Ma vie Mon plan. Cette brochure appartient à :
 Ma vie Mon plan Cette brochure est pour les adolescents(es). Elle t aidera à penser à la façon dont tes décisions actuelles peuvent t aider à mener une vie saine et heureuse, aujourd hui et demain. Cette
Ma vie Mon plan Cette brochure est pour les adolescents(es). Elle t aidera à penser à la façon dont tes décisions actuelles peuvent t aider à mener une vie saine et heureuse, aujourd hui et demain. Cette
La migraine. Foramen ovale perméable. Infarctus cérébral (surtout chez la femme)
 La migraine 1/Introduction : Céphalée primaire (sans lésion sous-jacente). Deux variétés principales: Migraine sans aura (migraine commune). Migraine avec aura (migraine accompagnée). Diagnostic: interrogatoire
La migraine 1/Introduction : Céphalée primaire (sans lésion sous-jacente). Deux variétés principales: Migraine sans aura (migraine commune). Migraine avec aura (migraine accompagnée). Diagnostic: interrogatoire
Information pour le patient
 Information pour le patient Plus de qualité de vie avec des implants dentaires SWISS PRECISION AND INNOVATION. 1 Table des matières Quelle est l importance des dents pour notre qualité de vie? 4 Qu est-ce
Information pour le patient Plus de qualité de vie avec des implants dentaires SWISS PRECISION AND INNOVATION. 1 Table des matières Quelle est l importance des dents pour notre qualité de vie? 4 Qu est-ce
DOMAINES MOTEUR ET SENSORIEL
 DOMAINES MOTEUR ET SENSORIEL Page 1 sur 12 OBJECTIF GÉNÉRAL : 1. AMÉLIORER LES HABILETÉS MOTRICES GLOBALES 1.1 L élève développera des stratégies pour coordonner ses mouvements. 1. Appliquer les recommandations
DOMAINES MOTEUR ET SENSORIEL Page 1 sur 12 OBJECTIF GÉNÉRAL : 1. AMÉLIORER LES HABILETÉS MOTRICES GLOBALES 1.1 L élève développera des stratégies pour coordonner ses mouvements. 1. Appliquer les recommandations
Le déficit en MCAD. La maladie. Déficit en acyl-coa déshydrogénase des acides gras à chaîne moyenne MCADD. Qu est-ce que le déficit en MCAD?
 Le déficit en MCAD Déficit en acyl-coa déshydrogénase des acides gras à chaîne moyenne MCADD La maladie Le diagnostic Les aspects génétiques Le traitement, la prise en charge, la prévention Vivre avec
Le déficit en MCAD Déficit en acyl-coa déshydrogénase des acides gras à chaîne moyenne MCADD La maladie Le diagnostic Les aspects génétiques Le traitement, la prise en charge, la prévention Vivre avec
Insuffisance cardiaque
 Insuffisance cardiaque Connaître son évolution pour mieux la vivre Guide d accompagnement destiné au patient et ses proches Table des matières L évolution habituelle de l insuffisance cardiaque 5 Quelles
Insuffisance cardiaque Connaître son évolution pour mieux la vivre Guide d accompagnement destiné au patient et ses proches Table des matières L évolution habituelle de l insuffisance cardiaque 5 Quelles
7. Exemples de tests pour détecter les différents troubles de la vision.
 7. Exemples de tests pour détecter les différents troubles de la vision. 7.1 Pour la myopie (mauvaise vue de loin) : Test de vision de loin Sur le mur d un pièce, fixez l illustration ci-dessous que vous
7. Exemples de tests pour détecter les différents troubles de la vision. 7.1 Pour la myopie (mauvaise vue de loin) : Test de vision de loin Sur le mur d un pièce, fixez l illustration ci-dessous que vous
Prise en charge des fractures du fémur par enclouage intra-médullaire
 Prise en charge des fractures du fémur par enclouage intra-médullaire GUIDE POUR LES PARENTS 514-412-4400, poste 23310 hopitalpourenfants.com/trauma Le fémur est l os le plus long du corps humain : il
Prise en charge des fractures du fémur par enclouage intra-médullaire GUIDE POUR LES PARENTS 514-412-4400, poste 23310 hopitalpourenfants.com/trauma Le fémur est l os le plus long du corps humain : il
Mieux connaître les publics en situation de handicap
 Mieux connaître les publics en situation de handicap Plus de 40 % des Français déclarent souffrir d une déficience 80 Comment définit-on le handicap? au moins une fois au cours de leur vie et 10 % indiquent
Mieux connaître les publics en situation de handicap Plus de 40 % des Français déclarent souffrir d une déficience 80 Comment définit-on le handicap? au moins une fois au cours de leur vie et 10 % indiquent
LES TROUBLES MUSCULOSQUELETTIQUES. Le 2 décembre 2008
 LES TROUBLES MUSCULOSQUELETTIQUES Le 2 décembre 2008 DEROULEMENT DE LA RENCONTRE 1ère partie : les localisations des TMS, les facteurs d'apparition, la prise en charge thérapeutique 2ème partie : les chiffres
LES TROUBLES MUSCULOSQUELETTIQUES Le 2 décembre 2008 DEROULEMENT DE LA RENCONTRE 1ère partie : les localisations des TMS, les facteurs d'apparition, la prise en charge thérapeutique 2ème partie : les chiffres
Activité scientifique et recherche :
 L INSTITUT DE L ŒIL Notre Mission: L Institut de l Œil de Montréal a pour mission d offrir à chaque patient, une évaluation individuelle de l état de santé de ses yeux, qui tient compte de l ensemble de
L INSTITUT DE L ŒIL Notre Mission: L Institut de l Œil de Montréal a pour mission d offrir à chaque patient, une évaluation individuelle de l état de santé de ses yeux, qui tient compte de l ensemble de
Comment ça va? Quand ça ne va pas. 4 comment ça va?
 Comment ça va? 1 Voici quatre dialogues. Dites à quelle situation de communication correspond chacun d eux. Situation a) : consultation chez un médecin. Situation b) : salutations dans la rue, par simple
Comment ça va? 1 Voici quatre dialogues. Dites à quelle situation de communication correspond chacun d eux. Situation a) : consultation chez un médecin. Situation b) : salutations dans la rue, par simple
LIGNES DIRECTRICES CLINIQUES TOUT AU LONG DU CONTINUUM DE SOINS : Objectif de ce chapitre. 6.1 Introduction 86
 LIGNES DIRECTRICES CLINIQUES TOUT AU LONG DU CONTINUUM DE SOINS : ÉTABLISSEMENT DE LIENS ENTRE LES PERSONNES CHEZ QUI UN DIAGNOSTIC D INFECTION À VIH A ÉTÉ POSÉ ET LES SERVICES DE SOINS ET DE TRAITEMENT
LIGNES DIRECTRICES CLINIQUES TOUT AU LONG DU CONTINUUM DE SOINS : ÉTABLISSEMENT DE LIENS ENTRE LES PERSONNES CHEZ QUI UN DIAGNOSTIC D INFECTION À VIH A ÉTÉ POSÉ ET LES SERVICES DE SOINS ET DE TRAITEMENT
PROPRIÉTÉS D'UN LASER
 PROPRIÉTÉS D'UN LASER Compétences mises en jeu durant l'activité : Compétences générales : S'impliquer, être autonome. Elaborer et réaliser un protocole expérimental en toute sécurité. Compétence(s) spécifique(s)
PROPRIÉTÉS D'UN LASER Compétences mises en jeu durant l'activité : Compétences générales : S'impliquer, être autonome. Elaborer et réaliser un protocole expérimental en toute sécurité. Compétence(s) spécifique(s)
Tests de dépistage chez le nouveau-né. Informations générales pour les parents. Test de Guthrie Test de dépistage néonatal de la surdité
 Tests de dépistage chez le nouveau-né Informations générales pour les parents Test de Guthrie Test de dépistage néonatal de la surdité La brochure vous fournit des informations sur le test de Guthrie (hielprik
Tests de dépistage chez le nouveau-né Informations générales pour les parents Test de Guthrie Test de dépistage néonatal de la surdité La brochure vous fournit des informations sur le test de Guthrie (hielprik
MINISTÈRE DU TRAVAIL, DE L EMPLOI, DE LA FORMATION PROFESSIONNELLE ET DU DIALOGUE SOCIAL CONVENTIONS COLLECTIVES
 MINISTÈRE DU TRAVAIL, DE L EMPLOI, DE LA FORMATION PROFESSIONNELLE ET DU DIALOGUE SOCIAL CONVENTIONS COLLECTIVES Brochure n 3283 Convention collective nationale IDCC : 2021. GOLF AVENANT N 58 DU 12 FÉVRIER
MINISTÈRE DU TRAVAIL, DE L EMPLOI, DE LA FORMATION PROFESSIONNELLE ET DU DIALOGUE SOCIAL CONVENTIONS COLLECTIVES Brochure n 3283 Convention collective nationale IDCC : 2021. GOLF AVENANT N 58 DU 12 FÉVRIER
Le référentiel professionnel du Diplôme d Etat d Aide Médico-Psychologique
 A R D E Q A F Le référentiel professionnel du Diplôme d Etat d Aide Médico-Psychologique 1.1 Définition de la profession et du contexte de l intervention p. 2 1.2 Le référentiel d activités du Diplôme
A R D E Q A F Le référentiel professionnel du Diplôme d Etat d Aide Médico-Psychologique 1.1 Définition de la profession et du contexte de l intervention p. 2 1.2 Le référentiel d activités du Diplôme
ZOOM ETUDES Les études paramédicales. Auditorium de l Institut Français du Bénin 9 novembre 2013
 ZOOM ETUDES Les études paramédicales Auditorium de l Institut Français du Bénin 9 novembre 2013 L enseignement supérieur français - santé Études de médecine, pharmacie et odontologie : Universités en partenariat
ZOOM ETUDES Les études paramédicales Auditorium de l Institut Français du Bénin 9 novembre 2013 L enseignement supérieur français - santé Études de médecine, pharmacie et odontologie : Universités en partenariat
La prise en charge d un trouble dépressif récurrent ou persistant
 G U I D E - A F F E C T I O N D E L O N G U E D U R É E La prise en charge d un trouble dépressif récurrent ou persistant Vivre avec un trouble dépressif Septembre 2010 Pourquoi ce guide? Votre médecin
G U I D E - A F F E C T I O N D E L O N G U E D U R É E La prise en charge d un trouble dépressif récurrent ou persistant Vivre avec un trouble dépressif Septembre 2010 Pourquoi ce guide? Votre médecin
ANAMNÈSE - 1 - Création : Dre Josée Douaire, psychologue
 ANAMNÈSE - 1 - (N.B. : le carnet de santé de votre enfant peut vous être utile pour remplir ce questionnaire) Nom de la personne qui complète ce questionnaire : Informations générales Nom de l enfant :
ANAMNÈSE - 1 - (N.B. : le carnet de santé de votre enfant peut vous être utile pour remplir ce questionnaire) Nom de la personne qui complète ce questionnaire : Informations générales Nom de l enfant :
Comment remplir une demande d AVS Remplir les dossiers administratifs quand on a un enfant autiste et TED (3) : demander une AVS
 Comment remplir une demande d AVS Remplir les dossiers administratifs quand on a un enfant autiste et TED (3) : demander une AVS Intégration était le maître mot de la loi de 75, scolarisation est ce lui
Comment remplir une demande d AVS Remplir les dossiers administratifs quand on a un enfant autiste et TED (3) : demander une AVS Intégration était le maître mot de la loi de 75, scolarisation est ce lui
ANNEXE N 1 AU REGLEMENT MUTUALISTE DE LA MUTUELLE FAMILIALE DES CHEMINOTS DE FRANCE N 784 394 413
 ANNEXE N 1 AU REGLEMENT MUTUALISTE page 1 Sécurité Sociale I - HONORAIRES MEDICAUX Consultations et visites de généralistes et spécialistes Actes de chirurgie en cabinet Actes techniques médicaux (endoscopie,
ANNEXE N 1 AU REGLEMENT MUTUALISTE page 1 Sécurité Sociale I - HONORAIRES MEDICAUX Consultations et visites de généralistes et spécialistes Actes de chirurgie en cabinet Actes techniques médicaux (endoscopie,
Dossier Administratif du Patient
 Handident Franche-Comté CHBM - service ORL (Docteur LEGER) Cadre réservé Handident FC N adhérent au réseau Handident FC 2, rue du Docteur Flamand 25209 MONTBELIARD Cedex Dossier Administratif du Patient
Handident Franche-Comté CHBM - service ORL (Docteur LEGER) Cadre réservé Handident FC N adhérent au réseau Handident FC 2, rue du Docteur Flamand 25209 MONTBELIARD Cedex Dossier Administratif du Patient
Chorum santé Peps Eco Active Formules renforcées
 Chorum santé Peps Eco Active s renforcées Préservez votre santé & maîtrisez votre budget Comment construire votre complémentaire santé? Vous choisissez votre formule Peps Eco Active 6 7 8 9 Un socle commun
Chorum santé Peps Eco Active s renforcées Préservez votre santé & maîtrisez votre budget Comment construire votre complémentaire santé? Vous choisissez votre formule Peps Eco Active 6 7 8 9 Un socle commun
Pseudotumor cerebri. Anatomie Le cerveau et la moelle épinière baignent dans un liquide clair, appelé le liquide céphalo-rachidien (LCR).
 Hypertension intracrânienne idiopathique Pseudotumor cerebri Votre médecin pense que vous pouvez souffrir d hypertension intracrânienne idiopathique connue aussi sous le nom de «pseudotumeur cérébrale».
Hypertension intracrânienne idiopathique Pseudotumor cerebri Votre médecin pense que vous pouvez souffrir d hypertension intracrânienne idiopathique connue aussi sous le nom de «pseudotumeur cérébrale».
La prévention : caractéristique du positionnement de la Mutualité Française sur l ensemble de son offre
 La prévention : caractéristique du positionnement de la Mutualité Française sur l ensemble de son offre Avril 2011 La longue expérience de la Mutualité Française dans la mise en œuvre d actions de prévention,
La prévention : caractéristique du positionnement de la Mutualité Française sur l ensemble de son offre Avril 2011 La longue expérience de la Mutualité Française dans la mise en œuvre d actions de prévention,
Les troubles non moteurs de la maladie de Parkinson. Comprendre la maladie de Parkinson
 Les troubles non moteurs de la maladie de Parkinson Comprendre la maladie de Parkinson La maladie de Parkinson se définit classiquement par des troubles moteurs. Néanmoins, de nombreux autres symptômes,
Les troubles non moteurs de la maladie de Parkinson Comprendre la maladie de Parkinson La maladie de Parkinson se définit classiquement par des troubles moteurs. Néanmoins, de nombreux autres symptômes,
Données de catalogage avant publication (Éducation, Citoyenneté et Jeunesse Manitoba) ISBN 0-7711-3999-9
 Données de catalogage avant publication (Éducation, Citoyenneté et Jeunesse Manitoba) 371.9 Un travail collectif : Renseignements aux parents d élèves ayant des besoins spéciaux ISBN 0-7711-3999-9 1. Éducation
Données de catalogage avant publication (Éducation, Citoyenneté et Jeunesse Manitoba) 371.9 Un travail collectif : Renseignements aux parents d élèves ayant des besoins spéciaux ISBN 0-7711-3999-9 1. Éducation
+ Questions et réponses
 HÉPATITE B L hépatite B c est quoi? L hépatite B est un type de maladie du foie causée par le virus de l hépatite B, une des formes les plus courantes de l hépatite virale (les autres sont le virus de
HÉPATITE B L hépatite B c est quoi? L hépatite B est un type de maladie du foie causée par le virus de l hépatite B, une des formes les plus courantes de l hépatite virale (les autres sont le virus de
L eau dans le corps. Fig. 6 L eau dans le corps. Cerveau 85 % Dents 10 % Cœur 77 % Poumons 80 % Foie 73 % Reins 80 % Peau 71 % Muscles 73 %
 24 L eau est le principal constituant du corps humain. La quantité moyenne d eau contenue dans un organisme adulte est de 65 %, ce qui correspond à environ 45 litres d eau pour une personne de 70 kilogrammes.
24 L eau est le principal constituant du corps humain. La quantité moyenne d eau contenue dans un organisme adulte est de 65 %, ce qui correspond à environ 45 litres d eau pour une personne de 70 kilogrammes.
d infirmières et d infirmiers Pour être admissible au répit spécialisé sur référence Des services spécialisés intégrés en
 DES SERVICES DES INTERVENTIONS DE RÉADAPTATION CIBLÉES ET SPÉCIFIQUES VISANT LE DÉVELOPPEMENT OPTIMAL DE LA PERSONNE ET AYANT COMME OBJECTIFS de favoriser l intégration et la participation sociales de
DES SERVICES DES INTERVENTIONS DE RÉADAPTATION CIBLÉES ET SPÉCIFIQUES VISANT LE DÉVELOPPEMENT OPTIMAL DE LA PERSONNE ET AYANT COMME OBJECTIFS de favoriser l intégration et la participation sociales de
Questionnaire pour enfants avec trouble de voix
 10 504, boulevard St-Laurent, local 1 Montréal, H3L 2P4; 514.332.9593 www.cliniquebeausoleil.com Questionnaire pour enfants avec trouble de voix Voici un formulaire qui peut vous sembler long à remplir,
10 504, boulevard St-Laurent, local 1 Montréal, H3L 2P4; 514.332.9593 www.cliniquebeausoleil.com Questionnaire pour enfants avec trouble de voix Voici un formulaire qui peut vous sembler long à remplir,
VOTRE COMPLEMENTAIRE SANTE
 Version octobre 2012 VOTRE COMPLEMENTAIRE SANTE ASSISTANTES MATERNELLES & SALARIES DE PARTICULIERS EMPLOYEURS Une équipe de conseillers est à votre service du lundi au vendredi de 9h00 à 12h30 et de 13h30
Version octobre 2012 VOTRE COMPLEMENTAIRE SANTE ASSISTANTES MATERNELLES & SALARIES DE PARTICULIERS EMPLOYEURS Une équipe de conseillers est à votre service du lundi au vendredi de 9h00 à 12h30 et de 13h30
MIEUX CONNAÎTRE LES HANDICAPS, ADAPTER SON COMPORTEMENT
 MIEUX CONNAÎTRE LES HANDICAPS, ADAPTER SON COMPORTEMENT Chaque handicap est différent. Si la classification des handicaps en grandes familles peut, au premier abord, paraître réductrice, elle a cependant
MIEUX CONNAÎTRE LES HANDICAPS, ADAPTER SON COMPORTEMENT Chaque handicap est différent. Si la classification des handicaps en grandes familles peut, au premier abord, paraître réductrice, elle a cependant
Information au patient
 Information au patient Hôpital de jour médico-chirurgical Je vais subir une intervention chirurgicale en hôpital de jour, cela signifie que l intervention et le retour à domicile s effectueront le même
Information au patient Hôpital de jour médico-chirurgical Je vais subir une intervention chirurgicale en hôpital de jour, cela signifie que l intervention et le retour à domicile s effectueront le même
Brochure Patients. Les implants dentaires : Une solution naturelle et élégante pour retrouver confiance en soi.
 Brochure Patients Les implants dentaires : Une solution naturelle et élégante pour retrouver confiance en soi. Les implants dentaires : la meilleure option de traitement. Qu est-ce qu un implant dentaire?
Brochure Patients Les implants dentaires : Une solution naturelle et élégante pour retrouver confiance en soi. Les implants dentaires : la meilleure option de traitement. Qu est-ce qu un implant dentaire?
Les enfants malentendants ont besoin d aide très tôt
 13 CHAPITRE 2 Les enfants malentendants ont besoin d aide très tôt Pendant les premières années de leur vie, tous les enfants, y compris les enfants malentendants, apprennent rapidement et facilement les
13 CHAPITRE 2 Les enfants malentendants ont besoin d aide très tôt Pendant les premières années de leur vie, tous les enfants, y compris les enfants malentendants, apprennent rapidement et facilement les
COMMENT DEVENIR KINÉSITHÉRAPEUTE
 COMMENT DEVENIR KINÉSITHÉRAPEUTE DESCRIPTION DU MÉTIER Le masseur-kinésithérapeute ou «kiné» dans le langage courant, effectue sur prescription médicale des actes de gymnastique médicale, de massage, de
COMMENT DEVENIR KINÉSITHÉRAPEUTE DESCRIPTION DU MÉTIER Le masseur-kinésithérapeute ou «kiné» dans le langage courant, effectue sur prescription médicale des actes de gymnastique médicale, de massage, de
Questionnaire santé et soins médicaux pour les moins de 16 ans
 _0_ An Vag Enq N adresse N individuel... Prénom Année de naissance (réservé enquêteur) Questionnaire santé et soins médicaux pour les moins de 6 ans Enquête sur la Santé et la Protection Sociale 00 Prénom
_0_ An Vag Enq N adresse N individuel... Prénom Année de naissance (réservé enquêteur) Questionnaire santé et soins médicaux pour les moins de 6 ans Enquête sur la Santé et la Protection Sociale 00 Prénom
GROUPE DE PAROLE SUR L HYGIENE ET LA PRESENTATION
 GROUPE DE PAROLE SUR L HYGIENE ET LA PRESENTATION Programme d éducation et de motivation à l hygiène pour les patients en psychiatrie Cécile GABRIEL-BORDENAVE C.H. St Egrève (38) Problèmes d hygiène corporelle
GROUPE DE PAROLE SUR L HYGIENE ET LA PRESENTATION Programme d éducation et de motivation à l hygiène pour les patients en psychiatrie Cécile GABRIEL-BORDENAVE C.H. St Egrève (38) Problèmes d hygiène corporelle
La sclérose tubéreuse de Bourneville
 La sclérose tubéreuse de Bourneville La maladie Le diagnostic Les aspects génétiques Le traitement, la prise en charge, la prévention Vivre avec : les situations de handicap au quotidien En savoir plus
La sclérose tubéreuse de Bourneville La maladie Le diagnostic Les aspects génétiques Le traitement, la prise en charge, la prévention Vivre avec : les situations de handicap au quotidien En savoir plus
